燒傷早期埋線固定聯合植皮術減輕眼部深度燒傷患者下瞼外翻的效果及對二次手術率的影響
陳 聰 牛大偉 韓志新
(1安陽市眼科醫院,河南 安陽 455000;2.安陽市人民醫院,河南 安陽 455000)
眼部深度燒傷后,由于眼瞼皮膚較薄,水腫后回流障礙,最早在傷后2~24 h即出現瞼外翻,后期瘢痕攣縮則會造成繼發性眼瞼外翻畸形,這其中又以下瞼外翻最常見,影響面部整體美觀性,加上眼裂閉合不全,瞼結膜和角膜暴露,造成患眼干燥、疼痛、敏感及異物感等不適,患者視力降低,嚴重時可導致失明[1-3]。我們把埋線固定聯合植皮術應用于早期眼瞼燒傷的創面處理,以期降低下瞼外翻發生率,減少二次手術率,降低患者經濟負擔,取得了滿意效果,報告如下。
1 資料與方法
1.1 臨床資料 回顧性分析安陽市眼科醫院2015年6月—2020年6月收治的34例面部燒傷累及眼瞼燒傷患者的臨床資料,將2018年3月—2020年6月收治的17例(22眼)行上、下瞼切痂全厚皮移植+下瞼尼龍線埋植縫合內固定術患者作為觀察組,2015年6月—2018年1月收治的17例(23眼)行上、下瞼切痂全厚皮移植+上、下瞼緣暫時性粘連術患者作為對照組。病例納入標準:①年齡18~60歲,性別不限;②均為顏面部燒傷累及下瞼燒傷;③家屬及患者均表示自愿參與研究并簽署知情同意書。排除標準:①合并嚴重眼表燒傷,如眼輪匝肌毀損,眼球摘除等;②合并有骨外露、血管外露等必須用皮瓣修復的創面;③合并其他重要臟器功能嚴重不全;④傷前已出現下瞼外翻;⑤患者有精神系統疾病或者不能配合。觀察組中男12例,女5例;年齡21~60歲,平均(38.79±9.89)歲。眼瞼燒傷原因:7例金屬燒傷,6例火焰燒傷,2例酸燒傷,2例堿燒傷。眼瞼燒傷深度:深Ⅱ度11例,Ⅲ度6例;累及范圍:單側下眼瞼燒傷12例,雙側下瞼燒傷5例,合并眼表燒傷5例,合并上眼瞼燒傷3例。對照組中男13例,女4例;年齡19~59歲,平均(38.11±8.86)歲。眼瞼燒傷原因:7例金屬燒傷,3例火焰燒傷,4例酸燒傷,3例堿燒傷。眼瞼燒傷深度:深Ⅱ度12例,Ⅲ度5例;累及范圍:單側下眼瞼燒傷11例,雙側下眼瞼燒傷6例,合并眼表燒傷3例,合并上眼瞼燒傷2例。兩組患者的性別、年齡、致傷原因、燒傷深度等方面資料比較差異無統計學意義(P>0.05)。本研究已經醫院倫理委員會批準(審批號:AYII202103006)。
1.2 治療方法
1.2.1 早期處理 常規行抗感染治療,眼瞼創面暴露或半暴露療法,外涂局部抗菌藥物,每日換藥2次,合并眼表燒傷者在傷后3 d內及時行羊膜覆蓋或移植術,配合使用抗菌滴眼液按時點眼。
1.2.2 眼瞼手術治療 傷后4~5 d行早期切痂植皮術。所取的移植皮片約大于創面缺損面積的10%,充裕植皮。
1.2.2.1 對照組 行上、下瞼切痂全厚皮移植+上、下瞼緣暫時性粘連術。患者全身麻醉,眼瞼皮下注射1∶200 000鹽酸腎上腺素生理鹽水。上眼瞼處理:沿創面左右至內、外眥,上至眉毛下緣,下至瞼緣上2~3 mm處設定切痂范圍,切痂后創面徹底止血,取上臂內側全厚皮移植。下眼瞼處理:距瞼緣3 mm設計切線,切口兩側超過內外眥,并略高于內外眥2~3 mm,注意保護眼輪匝肌,取上臂內側全厚皮移植于創面。于上下瞼緣灰線劈開,瞼結膜側向穹窿垂直方向切開后,用縫線潛行穿過瞼板間斷縫合,線結埋藏于眼瞼皮下組織;皮膚黏膜側行褥式縫合,適量加壓包扎,術后7 d拆除瞼緣縫線。
1.2.2.2 觀察組 行上、下瞼切痂全厚皮移植+下瞼尼龍線埋植縫合內固定術。下瞼處理:距瞼緣2~3 mm設計切線,切口兩端超過并高于內外眥角2~3 mm,注意保護眼輪匝肌,將眼眶外側輪匝肌與骨膜剝離,將4-0尼龍線固定于內眥外側骨膜上,使其連續埋置于瞼板上緣筋膜組織內,從外眥出針后將縫線縫至眶上緣外側骨膜上,調整瞼緣和外眥位置,拉緊縫線,打結固定。創面徹底止血,取上臂內側全厚皮移植于創面。其余處理同對照組。
1.2.3 術后措施 靜脈應用抗菌藥物5 d,根據恢復情況必要時補充植皮,術后12 d左右拆線,術后第1、3、6、12個月定時隨訪。
1.3 觀察指標 測量患者術后1、3、6、12個月時眼瞼自然閉合時上下瞼緣間距,按照瞼外翻程度進行分級[4],中重度瞼外翻畸形患者行二次手術矯正,統計兩組二次手術率。
1.4 統計學方法 應用SPSS 23.0統計學軟件進行處理和分析,計量資料用表示,t檢驗,計數資料用例數和百分數(%)表示,χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1 兩組上下瞼緣間距的比較 觀察組術后1個月上下瞼緣間距與對照組比較差異無統計學意義(P>0.05);術后3、6、12個月,觀察組上下瞼緣間距均小于對照組,差異均有統計學意義(P<0.01)。見表1。
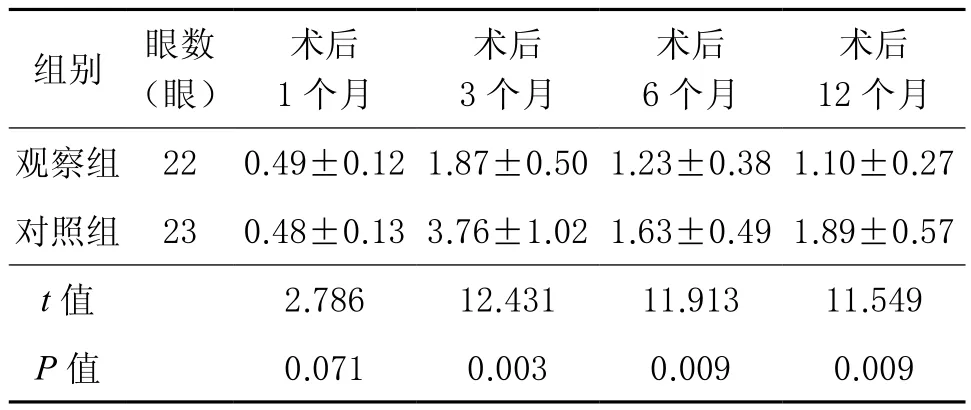
表1 兩組術后12個月內上下瞼緣間距的比較( ,mm)
2.2 瞼外翻發生率 觀察組術后3個月有4眼發生下瞼外翻,其中中度2眼,輕度2眼;術后6個月1眼發生輕度下瞼外翻;總發生率約為22.73%。對照組術后3個月發生中度下瞼外翻4眼,重度下瞼外翻1眼;術后6個月發生中度下瞼外翻4眼;術后12個月發生輕度外翻1眼;總發生率約43.48%。兩組下瞼外翻發生率差異有統計學意義(P<0.01)。見表2。

表2 兩組術后12個月內下瞼外翻發生率的比較[例(%)]
2.3 二次手術率 觀察組二次手術率為9.09%(2/22眼),對照組為39.13%(9/23眼),差異有統計學意義(P<0.05)。
3 討 論
眼部深度燒傷早期治療常重點關注于保護角膜、封閉創面,因而常常忽視眼瞼外翻及可能引起的并發癥,從而引起患者視力受損甚至發生失明[3]。因眼周燒傷往往伴隨面部皮膚燒傷,鄰近皮瓣供區不足,所以植皮手術成為最常用、最簡單的手術。但既往研究發現,植皮術后因眼瞼游離緣缺乏支撐及對抗,單純眼瞼植皮回縮率高,常需要反復補充植皮[5]。Rathore等[6]報道,下瞼全厚皮片移植術后患者有8%的下瞼外翻發生率。但針對皮片攣縮目前尚無明確有效的方法,而且韌帶、眼輪匝肌等松弛引起的水平方向支持力量不足也可能加重下瞼外翻[7]。為此,我們把整形修復理念引入到早期燒傷治療中來,在植皮修復創面時,充裕植皮增加下瞼組織量,并且利用縫線埋植法增加瞼板的支持力量,對抗重力作用,防止下瞼組織的退縮和外翻。
植皮術后1~3個月是皮片攣縮的高峰期[8]。本研究中,兩組在術后1個月時均未出現明顯下瞼外翻畸形,我們考慮此時眼瞼的水平力量尚能對抗皮片的縱向攣縮。但隨著時間推移,在術后3個月時,觀察組和對照組分別有4眼和5眼發生下瞼外翻,其中觀察組中2眼為中度、2眼為輕度下瞼外翻,對照組中4眼為中度、1眼為重度外翻畸形,考慮觀察組提前埋植的縫線提升了瞼板對抗皮片的橫向攣縮的力量,使得瞼緣不至于過度松弛引發較嚴重外翻。術后6個月觀察組有1眼發生瞼外翻,考慮為面部其他部位瘢痕牽拉所致。術后6、12個月對照組分別有4眼和1眼發生瞼外翻,考慮眼輪匝肌松弛和移植皮片攣縮所致。觀察組和對照組分別有2眼和9眼接受二次手術,手術方式包含眼輪匝肌縮短術、瞼板部分切除術、補充植皮、外側瞼板條固定術等。觀察組總體下瞼外翻發生率低于對照組(P<0.01),說明早期埋植縫線內固定術是有效的。我們認為其優勢在于:①眼瞼部位傷后早期切痂植皮,避免了創面暴露所導致的結膜突出、角膜暴露,有利于減輕眼瞼嚴重外翻畸形及保護視力。②埋植線為不可吸收的尼龍線,材料易獲取,不會過多損傷眼周組織,手術相對簡單。③可避免因瞼緣粘連術對視力的暫時影響和術后眼部分泌物增多而使患者感到不適和焦慮。
為保證手術的安全性和有效性,我們的經驗是:①合并面部其他部位燒傷時,應在眼瞼部位分區植皮,減少皮片遠端對眼周的牽拉;對于上、下眼瞼均有燒傷的患者,盡量避免環狀植皮,以減少后期環狀攣縮引發瞼裂變形。②應用尼龍線埋植固定時拉力要適中,避免瞼緣變形、眼球受壓。③創面植皮修復后在皮片銜接處可應用抗瘢痕藥物,以盡量減輕瘢痕增生。但本研究隨訪期限于術后12個月,隨著時間的推移,所埋植的縫線是否會松動、移位,尚需更多的病例觀察和遠期隨訪。

