立體定向微創手術對腦膠質瘤患者神經功能及復發率的影響
毛淑琴
(河南科技大學第一附屬醫院 洛陽 471003)
腦膠質瘤是神經系統惡性腫瘤之一,患者發病后,顱內壓升高且壓迫腦組織,可使中樞神經受到較大影響,進而導致患者正常生活與工作受限[1]。因腦膠質瘤危害較大,多需行手術治療,傳統手術切口較長,且病變部位特殊,腫瘤在腦內以浸潤性方式生長,與周圍腦組織難以區分,難度大,切除不徹底,導致患者術后1~5 年內復發率及死亡率均較高[2]。近年來,隨著醫學技術發展,立體定向微創手術逐漸被應用于各種疾病治療中,有助于精確定位、實時監測,且具有手術創傷小的優勢[3]。本研究選取腦膠質瘤患者為研究對象,探討腦膠質瘤患者行立體定向微創手術治療的效果。現報道如下:
1 資料與方法
1.1 一般資料 回顧性分析2017 年1 月~2019 年1 月我院收治的92 例腦膠質瘤患者臨床資料,根據手術方式不同分為對照組和觀察組,各46 例。對照組男24 例,女22 例;年齡38~57 歲,平均(43.53±5.71)歲;病程1~3 年,平均(2.08±0.51)年;疾病類型:混合膠質瘤12 例,少枝膠質細胞瘤13 例,室管膜瘤11 例,星型細胞瘤10 例。觀察組男25 例,女21 例;年齡40~55 歲,平均(44.12±5.38)歲;病程1~3 年,平均(1.99±0.49)年;疾病類型:混合膠質瘤13 例,少枝膠質細胞瘤12 例,室管膜瘤9 例,星型細胞瘤12 例。兩組一般資料比較,差異無統計學意義(P>0.05),有可對比性。
1.2 入組標準 (1)納入標準:經病理學檢查確診為腦膠質瘤;肝腎功能及血常規正常;膠質瘤病灶直徑<3 cm。(2)排除標準:合并腦出血、腦栓塞病史者;表達障礙或精神疾病者;凝血功能障礙者;腫瘤長于腦干部位者;患先天性心臟病者;嚴重器官功能衰竭者。
1.3 治療方法 對照組實施傳統開顱手術,切除腫瘤及周邊病變組織。觀察組實施立體定向微創手術,患者取仰臥位,用真空墊固定,局部麻醉,并安裝頭圈,采用CT-腦立體定向儀掃描頭部,采用立體定向計劃系統計算出手術靶點三維坐標值,安裝導向系統、定向儀,初步確定手術方案。對患者進行全麻,在顯微鏡下進行開顱手術,在導向針引導下,切開病灶相近部位皮層,以直徑2.5 cm~4.0 cm 環鉆開顱,避免觸碰血管豐富區及功能區,十字剪開硬膜,待病灶充分暴露后,在顯微鏡下將病灶徹底切除,止血,縫合硬腦膜及頭皮。
1.4 觀察指標 (1)神經功能:選用美國國立衛生研究院腦卒中量表(NIHSS)[4]評估兩組術前、術后神經功能,分值最高為42 分,分值越高則神經功能越差。(2)并發癥:比較兩組住院期間局部疼痛、惡心嘔吐、發熱、水腫發生情況。(3)預后:隨訪6 個月,比較兩組遠期死亡率、存活率及復發率。
1.5 統計學方法 采用SPSS24.0 統計學軟件分析處理數據,以()表示計量資料(神經功能),采用t檢驗;以%表示計數資料(并發癥、預后),采用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組術前、術后NIHSS 評分比較 術后兩組NIHSS 評分均降低,且觀察組低于對照組(P<0.05)。見表1。
表1 兩組術前、術后NIHSS 評分比較(分,)

表1 兩組術前、術后NIHSS 評分比較(分,)
2.2 兩組并發癥發生情況比較 觀察組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表2。
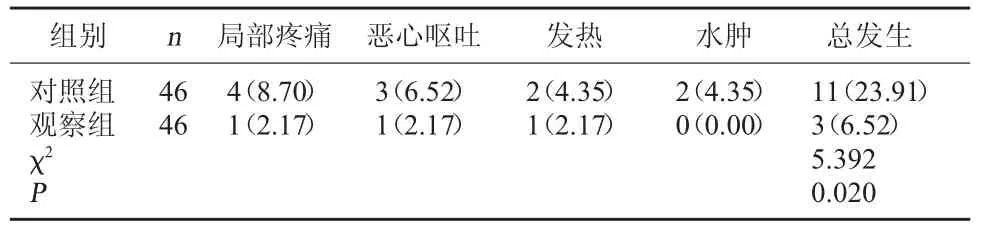
表2 兩組并發癥發生情況比較[例(%)]
2.3 兩組預后情況比較 觀察組遠期死亡率及復發率低于對照組,遠期存活率高于對照組(P<0.05)。見表3。
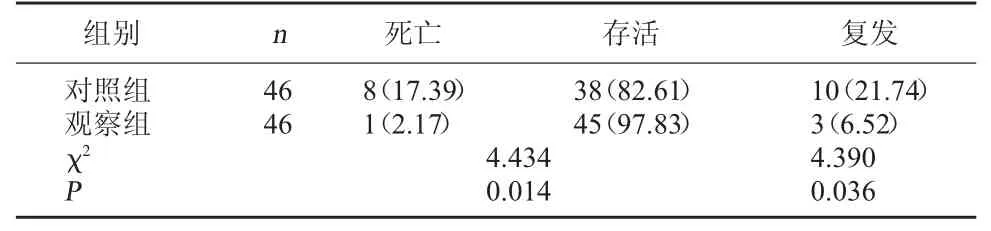
表3 兩組預后情況比較[例(%)]
3 討論
腦膠質瘤由遺傳、環境、患者不良生活習慣等多種因素引起,確切發病機制仍未能明確,好發于左側優勢半球。由于腫瘤細胞多樣性,加之發病位置特殊、惡性浸潤性生長的特性,易導致治療難度大、患者預后差[5~6]。通過手術切除腫瘤細胞,可緩解患者癥狀,提高生存率。但常規手術治療創傷大,術后復發率高,若盲目切除腦膠質瘤周邊區域,還易導致腦組織周圍血管及神經受到嚴重不可逆損傷[7~8]。近年來,膠質瘤手術已經進入到微創時代,采用微創手術治療,安全性高,創傷小,且腫瘤切除更完全。腦膠質瘤立體定向微創手術是一種新型治療手段,能直觀、真實顯示顱內病變情況,對徹底切除腦膠質瘤,改善患者預后有積極意義[9]。
本研究結果顯示,觀察組術后NIHSS 評分低于對照組,并發癥發生率低于對照組,遠期死亡率及復發率低于對照組,遠期存活率高于對照組,表明腦膠質瘤患者行立體定向微創手術治療后,神經功能提高,且術后并發癥發生率低,遠期預后較好。分析其原因在于:(1)立體定向微創手術應用立體定向技術和計算機掃描影像技術,定位精確,可清晰顯示顱內病變部位結構,有助于徹底切除腫瘤病灶、降低術后復發率,對患者預后有積極意義。(2)采用定向技術明確顱內病變情況,行手術切除時創傷得到進一步控制,可降低對患者深部正常腦神經及組織的損傷,患者術后神經功能恢復較好,且因受創小、出血少,可進一步減少術后并發癥發生,縮短患者康復時間。(3)該技術不僅可用于切除腦內病灶、腦腫瘤內放療,也可用于診斷腦深部病變,無須開顱,即可對患者進行定向活檢,準確診斷,有助于保護患者神經功能。但腦部屬于人體的重要部位,管理著人體多項功能,微創手術治療仍無法將手術風險降至最低,且立體定向微創手術也具有一定盲目性,醫生對數據的主觀判斷會影響手術安全性及療效。為保證手術安全性及療效,手術醫生應具有豐富臨床經驗,注意操作過程需符合臨床規范,術前充分評估手術風險,優化手術方案。此外,術前檢需查患者肝功能及有無凝血功能障礙,并初步行超聲檢查,行CT 掃描時應結合術前影像學檢查結果,掃描層厚以1~2 mm 為準。手術實施過程中需安裝定向架,醫生在安裝定向儀框架時,需保持左右平衡,有助于定位靶點準確。環鉆直徑需根據病灶大小選擇,以略大于病灶最大橫徑為適宜,開顱過程中需避免切割腦膜及腦組織。
由于選取例數較少,術后隨訪時間較短,且未能觀察患者生活自理能力,本研究尚有許多不足,研究結果具有一定片面性。患者五年內存活率、死亡率及復發率尚不明確,遠期神經功能也未做出統計,因此為證實研究結論,未來還需擴大樣本數量,延長隨訪時間,納入更多指標,進一步展開研究。
綜上所述,立體定向微創手術可改善腦膠質瘤患者的神經功能,降低術后并發癥發生率,對患者遠期預后有積極意義。

