鏡像療法對腦卒中后下肢功能障礙的康復療效分析
王 磊, 李珉星, 吳蓉蓉, 繆兆彬
上海市楊浦區控江醫院康復科,上海 200093
下肢功能康復是腦卒中康復治療的關鍵部分[1]。目前,下肢訓練的方法多種多樣,如虛擬現實技術、Bobath技術、減重步態訓練等。然而,這些治療方式需要較高的經濟支持,尤其對發展中國家而言是一個巨大的經濟負擔。因此,一種低成本、高成效的治療方式對腦卒中患者十分重要,可減輕家庭及社會負擔。
鏡像療法(mirror therapy, MT)是一種基于鏡像神經元神經特征的認知治療方法,已被推薦為腦卒中干預措施中成本低、效果好和簡單化的輔助治療手段[2]。MT可能適用于波拉克[3]提出的一種更加跨學科和最新的基于循證依據的腦卒中康復方法,即利用平面鏡成像原理,將健側活動的畫面復制到患側,通過視覺反饋,讓患者想象患側運動,結合康復訓練項目而成的一種康復治療手段。在治療過程中,患者必須調動健側肢體的運動,通過鏡像反射原理,投射在鏡子中,視覺錯覺用于想象同側運動[4-5]。鏡像療法與其他干預措施形成鮮明對照的是采用視覺刺激的感官效果[3-5]。由于卒中患者多為一側肢體功能障礙,且此病理基礎創建的鏡像視覺反饋療法臨床上可用于患側肢體功能的康復,即患者雖有運動功能障礙出現,但中樞神經系統對運動模式圖和計劃均有儲存,因此,在健側肢體正常運動時,通過對鏡面反射影像的觀察,產生患側運動能力改善的視錯覺,經運動想象,可對偏癱肢體開展與實際活動類似的強化訓練,進而推動下肢功能障礙康復進程[6]。此方法安全、經濟,與現代康復醫學理念相符,目前已廣泛應用于幻肢痛、復雜區域疼痛綜合征、腦卒中、腦癱等多種疾病或后遺癥的治療中。本研究選取100例腦卒中后下肢功能障礙患者,探討鏡像療法對腦卒中后下肢功能障礙康復的應用價值。
1 資料與方法
1.1 一般資料 選取2018年12月至2019年12月上海市楊浦區控江醫院收治的腦卒中并發下肢功能障礙的100例患者為研究對象。其中左側下肢功能障礙患者52例,右側下肢功能障礙患者48例,符合《中國急性缺血性腦卒中診治指南2010》[7]標準。下肢功能障礙是指患者下肢的運動、移動、感覺、平衡等功能障礙。隨機分為2組:觀察組患者50例,其中男性27例,女性23例,平均年齡(53.92±2.20)歲。病程抽取范圍為15 d至6個月,平均(3.42±0.84)個月。對照組患者50例,其中男性29例,女性21例,平均年齡(53.95±2.21)歲。病程抽取范圍為17 d至6個月,平均為(3.46±0.79)個月。本研究經上海市楊浦區控江醫院倫理委員會批準(KJ-2018-01),所有患者均知情并簽署知情同意書。
1.2 納入及排除標準 納入標準:符合上述卒中診斷標準;意識清楚、生命體征穩定;病灶為單側、首次發病;運動覺及視覺想象問卷(KVIQ)>25分;知情同意。排除標準:認知功能障礙;下肢嚴重痙攣或畸形;雙側下肢功能障礙;聽、視覺障礙及失語無法矯正者。
1.3 康復治療方法 對照組對腦卒中后下肢功能并發障礙患者進行常規康復;觀察組進行重視鏡像康復療法,無論是左側下肢功能障礙還是右側下肢功能障礙均采取同樣的治療方法。具體步驟:指導患者取端坐位,將一面規格為100 cm×200 cm的鏡子平穩且垂直置入雙下肢間,保持沿正中矢狀面,其中鏡面對向健側方向,而背面為患側方向,對患者進行指導,使其軀體向健側方向略偏,提供可觀察鏡中所呈現出的運動成像的條件,患側超過鏡面予以遮擋。對健側肢體進行科學循序的訓練,如踝關節外翻訓練、髖關節屈曲伸展訓練、足跟觸地踝關節背屈訓練等,幅度漸趨增大,利用視錯覺,將鏡中健側運動成像,想象為患側運動。上述每個動作共做5組,單個組別為10次,組與組間隔時間為10 s,總操作時長30 min,每日開展1次,每周開展5 d,共行4周訓練。
1.4 觀察指標 平均隨訪4周,采用單盲法對2組患者康復效果進行觀察和評定,具體評定指標如下。(1)對比開展治療工作前后,患者下肢運動、移動功能改善情況、平衡功能改善情況、日常生活活動能力改善情況。對下肢運動功能進行評測時,采用簡式Fugl-Meyer評分法(Fugl-Meyer assessment, FMA),以34分為上限;評測移動功能時,應用改良Rivermead移動指數(modified Rivermead mobility index, MRMI),以40分為上限;在對平衡功能進行評測時,應用Berg平衡量表(Berg balance scale, BBS),以56分為上限;在對日常生活活動能力進行評測時,應用改良Barthel指數(Barthel index, BI),以100分為上限。上述分值與結果均正相關。(2)對比2組治療前后腘繩肌、股四頭肌肌力,即應用手法對分級標準中含有的Kendall百分比法予以評定,為百分制,評測分值越高,提示肌力越理想。(3)對比2組治療前后步態,包括步速、步頻、步長,測試時長均為3 min。(4)對比2組步行能力恢復情況,依據Holden功能性步行分級法(FAC)展開評測。0級:行走時需大于2人提供相關協助,或步行能力喪失;1級:需1人提供步行協助;2級:需1人陪同,必要時身體接觸;3級:需1人監護,但無接觸現象;4級:可在平地獨立行走,需在樓梯或斜坡處提供相關幫助;5級:可在任何條件下獨立行走。
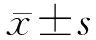
2 結 果
2.1 治療前神經功能情況 結果(表1)顯示:2組患者美國國立衛生研究院卒中量表(NIHSS)評分及改良Rankin量表(mRS)評分差異無統計學意義,具有可比性。

表1 2組患者治療前NIHSS評分及mRS評分比較
2.2 治療前后運動狀況 結果(表2)顯示:2組治療前,下肢平衡功能等評分差異不明顯。開展治療后,各評測結果均有上升,其中觀察組更為顯著(P<0.05)。

表2 2組下肢運動、移動、平衡、日常生活活動能力評分對比
2.3 肌力評測分值對比 結果(表3)顯示:2組治療前,肌力測評值差異無統計學意義。治療后,各項評測分值均有升高,且相較對照組,觀察組升高程度更為顯著,差異有統計學意義(P<0.05)。

表3 2組腘繩肌、股四頭肌肌力對比
2.4 步態評測結果對比 結果(表4)顯示:2組開展治療前,步態即步速、步頻、步長評測值差異無統計學意義;治療后,各項評測值均有上升,且觀察組更為顯著(P<0.05)。

表4 兩組步態評測對比情況
2.5 步行能力分級情況 結果(表5)顯示:觀察組在治療工作開展后,對步行能力進行評測,相較對照組,3級、4級、5級占比與對照組比較,差異有統計學意義(P<0.05)。

表5 兩組步行能力分級占比 n(%)
3 討 論
腦卒中有較高的致殘性,使患者日常生活能力顯著下降[8]。而在腦卒中后,部分于大腦受損組織鄰近區域分布的未損傷的神經細胞,已被證實具有潛在的代償能力。因此,對腦細胞功能予以重塑,是加快患者康復進程的基礎,而高效、科學、正確的康復訓練模式,對神經結構可塑性具強有力的改善作用[9-10]。既往所采用的康復手段多為對患側邁步、負重等訓練作分解練習,但多關節同時運動時,康復師無法對聯合反應進行及時、有效糾正,不利于正確、高效率步態形成[11-12]。
而采用鏡像療法進行康復治療,患者通過對鏡中健側肢體運動影像進行觀測,可將相應皮質中分布的鏡像神經元(MNs)激活。通過腦電圖檢測也證實,此種觀測影像產生的放電形式,與動作在實際執行時腦區電活動特征一致[13-14]。鏡像神經元除在個體對動作執行時可產生興奮外,在對相似或相同動作執行過程進行觀察時,也可產生興奮。故鏡像神經元在動作學習、觀察、想象、模仿中發揮著較為重要的作用[15]。另外,MRI檢測結果示,采用鏡像療法進行康復治療的腦卒中患者,癱瘓肢體所表現出的好轉征象與大腦運動區皮質被有效激活存在密切相關性。視覺反饋可對大腦中樞運動、感覺區的皮質電活動產生影響,中樞又具理想的可塑性,這是鏡像療法經視覺反饋可起到有效康復效果的基礎[16]。鏡像療法可重復實施,取材方便,操作簡單,價格低廉,且極具趣味性,患者有較高嘗試和開展熱情,故應用價值十分突出[17]。
目前,鏡像療法應用于腦卒中運動功能康復方面的研究以上肢運動功能障礙為主,對卒中后下肢運動功能障礙的研究相對較少。Sütbeyaz等[18]發現,鏡像療法能促進亞急性期腦卒中患者下肢運動功能的恢復。Mohan等[19]發現鏡像療法能提高偏癱患者的步行能力。鏡像療法在卒中康復中的治療效果可能與病情及介入時間等多種影響因素有關。本研究發現,鏡像療法組下肢運動、移動、平衡功能評分及日常生活活動能力評分和腘繩肌、股四頭肌肌力評分均高于對照組,步態和步行能力評估結果優于對照組,表明鏡像療法可增強病灶側分布的感覺運動皮質的興奮性,促進神經功能重組和可塑性改變,進而使下肢功能障礙有效康復。
綜上所述,腦卒中后下肢功能障礙康復中應用鏡像療法,可促進下肢運動、移動、平衡功能的恢復,增強日常生活活動能力,改善下肢腘繩肌、股四頭肌肌力及步態,提高步行能力。

