非透視下放置結(jié)腸金屬支架在急性結(jié)腸梗阻病人中的應(yīng)用分析
黃雄
結(jié)腸癌發(fā)病率高,相當(dāng)一部分中晚期表現(xiàn)為兇險的結(jié)腸急性梗阻。Dohmoto首次報道使用自膨脹金屬支架(SEMS)解除急性結(jié)腸梗阻,相對于急診手術(shù),支架治療在死亡率和并發(fā)癥率方面具有優(yōu)勢,成為結(jié)腸急性梗阻的一線治療方式[1-2]。有研究顯示,置入自膨式金屬支架作為非手術(shù)治療方法,能成功緩解惡性結(jié)腸梗阻,操作成功率和梗阻緩解率在90%以上,保持腸道通暢的中位時間達(dá)145天[3]。傳統(tǒng)的結(jié)腸金屬支架放置是使用腸鏡在透視下進(jìn)行,隨著技術(shù)的進(jìn)步,開始嘗試在非透視下進(jìn)行支架釋放。我們對透視和非透視下放置結(jié)腸金屬支架病例資料進(jìn)行分析,比較兩種支架放置技術(shù)安全性和有效性的差別。
對象與方法
一、對象
2017年1月~2019年12月我院治療的急性結(jié)腸梗阻病人58例。2017年1月~2018年10月完成30例透視下結(jié)腸支架置入(透視組),2018年11月~2019年12月完成28例非透視下結(jié)腸支架置入(非透視組)。納入標(biāo)準(zhǔn):由本人操作結(jié)腸金屬支架置入、術(shù)前CT檢查提示結(jié)腸癌伴急性梗阻,梗阻部位為乙狀結(jié)腸,降結(jié)腸,直腸。排除標(biāo)準(zhǔn):外壓性結(jié)腸梗阻,術(shù)前檢查懷疑腸穿孔,拒絕結(jié)腸支架置入者,梗阻部位為右半結(jié)腸。兩組一般資料比較見表1。

表1 兩組病人的一般資料
二、方法
1.設(shè)備和器械:奧林巴斯內(nèi)鏡主機(jī)及CF-260結(jié)腸鏡,南京微創(chuàng)公司的非覆膜結(jié)腸金屬支架及推送器,波士頓公司的非血管導(dǎo)絲,奧林巴斯公司的造影導(dǎo)管(聰明刀),前端透明帽等。
2.術(shù)前準(zhǔn)備:術(shù)前常規(guī)腹部CT檢查,了解結(jié)腸梗阻的部位、性質(zhì)、程度,有無穿孔。術(shù)前生理鹽水低壓灌腸,不使用解痙、鎮(zhèn)痛、鎮(zhèn)靜藥物。
3.手術(shù)方法:病人取平臥位或左側(cè)臥位,采用單人腸鏡操作法進(jìn)鏡,由于結(jié)腸梗阻病人無法清潔腸道,進(jìn)鏡方法與普通的腸鏡檢查稍有不同:對于較干硬的糞便,繞開糞便,保持腸腔的中央進(jìn)鏡;對于稀樣便,在液平面上方進(jìn)鏡。進(jìn)鏡時盡量避免吸引糞便,防止鉗道堵塞。為了判斷腸腔走行,注氣量相對較多,造成腸管延展,鏡身容易成袢,依靠助手的有效腹部按壓和體位改變來幫助進(jìn)鏡,必要時可以帶袢進(jìn)鏡,但一定要及時通過回退、旋轉(zhuǎn)內(nèi)鏡來解袢,盡可能保持內(nèi)鏡的自由度,有助于后續(xù)的插導(dǎo)絲和支架釋放操作。對于較固定腸管位置的梗阻,腸鏡下可以將梗阻部位面對面顯示的,操作相對比較容易,微調(diào)位置,5點(diǎn)的鉗道方向?qū)?zhǔn)中央縫隙進(jìn)導(dǎo)絲即可。對于游離腸管或角度銳利部位的梗阻,難以調(diào)整顯露梗阻部位時,可使用內(nèi)鏡前端透明帽、聰明刀輔助導(dǎo)絲插管。插導(dǎo)絲前常規(guī)在梗阻處靠近肛側(cè)的腸壁上打一枚金屬止血夾作定位用,如需腫瘤組織活檢,宜在留置好導(dǎo)絲后進(jìn)行。內(nèi)鏡前端盡可能接近梗阻部位,仔細(xì)觀察梗阻處的細(xì)小孔隙,保持創(chuàng)面清潔,如有滲血,使用高濃度去甲腎上腺素鹽水(500 ml生理鹽水中加入去甲腎上腺素2 mg)沖洗創(chuàng)面。插導(dǎo)絲采用點(diǎn)插法,看到導(dǎo)絲折返或明顯阻力應(yīng)及時回退,不可暴力進(jìn)導(dǎo)絲以免穿透腫瘤組織造成腸穿孔。圖1所示為加裝透明帽后的插管,經(jīng)導(dǎo)絲釋放支架手術(shù)過程。透視下操作方法:導(dǎo)絲順利通過狹窄部后,造影導(dǎo)管跟進(jìn),造影,透視下判斷梗阻部長度,所選擇的金屬支架長度至少大于梗阻段4 cm,經(jīng)內(nèi)鏡鉗道釋放支架時全程透視監(jiān)測,在定位止血夾的輔助下,盡量使支架對稱位于梗阻兩端,釋放后拔出導(dǎo)絲。非透視下操作方法:盡可能深置導(dǎo)絲,所選擇的金屬支架長度為10 cm或更長,經(jīng)內(nèi)鏡鉗道釋放金屬支架,釋放時邊拉邊放,通過內(nèi)鏡圖像,使支架的肛側(cè)保留2 cm左右,支架放置后即刻到放射科拍攝腹部立臥位平片,以止血夾為參照,了解支架位置和形態(tài)。
4.術(shù)后處理:術(shù)后如有發(fā)熱、腹痛腹脹加劇,及時復(fù)查腹部CT,了解有無術(shù)后穿孔或支架移位等并發(fā)癥。預(yù)防性使用廣譜抗生素2~3天。支架完全膨脹需2~3天,期間嚴(yán)密觀察,查看有無穿孔、支架移位、大出血等并發(fā)癥發(fā)生。
三、.統(tǒng)計學(xué)分析
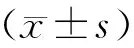
結(jié)果
所有支架操作均由作者主刀完成,手術(shù)時間(進(jìn)鏡開始至支架釋放完成):透視組15~135分鐘,平均(38±7.4)分鐘;非透視組分別為20~75分鐘,平均(34±5.1)分鐘,兩組比較差異有統(tǒng)計學(xué)意義(P>0.05)。透視組累積透視時間2~30分鐘,平均(4.2±2.8)分鐘。兩組支架成功率100%,術(shù)后結(jié)腸梗阻癥狀明顯緩解,無1例發(fā)生腸穿孔、支架移位滑脫。

表2 兩組病人的手術(shù)情況資料
討論
約 8%~29%的結(jié)直腸病人首發(fā)癥狀表現(xiàn)為急性腸梗阻。結(jié)直腸癌所引起的急性腸梗阻的治療方法主要包括急診手術(shù)與結(jié)腸金屬支架置入術(shù)。與限期結(jié)直腸癌手術(shù)治療相比,梗阻性結(jié)直腸癌行急診手術(shù)治療不僅會增加術(shù)后并發(fā)癥發(fā)生率和術(shù)后死亡率[4],而且會增加病人術(shù)后腫瘤復(fù)發(fā)率[5]。
目前,國內(nèi)外報道的結(jié)腸金屬支架多為結(jié)腸鏡下透視輔助置入。放射性輻射對人體的危害分為隨機(jī)效應(yīng)和非隨機(jī)效應(yīng),隨機(jī)效應(yīng)包括致癌和影響遺傳;非隨機(jī)效應(yīng)又叫做確定性效應(yīng),與接受的輻射劑量正相關(guān),可造成眼晶體白內(nèi)障、骨髓損傷相關(guān)的造血障礙、皮膚損傷和生殖腺損傷等。對于梗阻性結(jié)直腸癌病人行支架置入術(shù),平均照射的有效劑量高達(dá)2.6~4 mSv,相當(dāng)于130~200次胸片檢查[6]。透視下操作時醫(yī)護(hù)人員與球管的距離一般<80 cm,手術(shù)曝光時間一般長達(dá)數(shù)分鐘至數(shù)十分鐘不等[6],雖然有鉛衣、鉛眼鏡等放射防護(hù)裝備,但實(shí)際上四肢皮膚等部位很難做到全面防護(hù)。本研究結(jié)果表明,透視下和非透視下放置結(jié)腸金屬支架,手術(shù)時間、手術(shù)成功率、并發(fā)癥發(fā)生率沒有顯著差別。非透視下操作既可以減少醫(yī)護(hù)人員不必要的射線損傷,也減少了對病人無謂的放射傷害。非透視下操作不依賴放射裝置,特殊情況下可以床旁進(jìn)行。本組有1例操作就是在ICU病房的床旁進(jìn)行的。
有研究表明,結(jié)腸癌向縱軸浸潤一般局限在5~8 cm[7],直腸癌較少出現(xiàn)縱軸浸潤。結(jié)合我們在透視下的經(jīng)驗(yàn),10 cm長度的支架足夠覆蓋梗阻段,不需要擔(dān)心支架的口側(cè)長度不夠。非透視技術(shù)的難點(diǎn)是沒有了透視輔助,如何來判斷導(dǎo)絲安全有效地通過了狹窄部。我們的經(jīng)驗(yàn)是:(1)插管環(huán)節(jié):盡量取直鏡身,確認(rèn)腸鏡的自由度,保持?jǐn)M插管處的視野干凈,使用高濃度去甲腎上腺素鹽水沖洗腫瘤表面,吸去積液,先不要急于試插導(dǎo)絲,和ERCP插管一樣,重視“前三板”,以免盲目多次插導(dǎo)絲后創(chuàng)面滲血,瘤體破損,視野不清,從而大大增加操作難度。首先,仔細(xì)尋找腫瘤的中央孔隙所在部位,之所以強(qiáng)調(diào)梗阻的中央處插導(dǎo)絲,即便有時候看起來有偏心的孔隙也不要進(jìn)導(dǎo)絲,是因?yàn)楦鶕?jù)我們解剖過的大量的結(jié)腸癌標(biāo)本證實(shí),其孔隙均位于癌腫的腸腔中央位置。找到中央孔隙的位置后,在頭腦中虛擬其走行軌跡的“縱軸”,然后通過調(diào)整內(nèi)鏡前端或借助聰明刀的弧度,沿此“縱軸”插管,這樣成功率高,且不易造成假道和穿孔。(2)導(dǎo)絲通過的判斷依據(jù):進(jìn)導(dǎo)絲沒有明顯阻力,可深置;病人沒有腹痛加劇;有糞水跟隨導(dǎo)絲流過來;退出腸鏡10 cm左右觀察,沒有導(dǎo)絲折返現(xiàn)象。
我們通過以上方法,非透視下的28例操作無一例出現(xiàn)導(dǎo)絲穿孔,均順利放置結(jié)腸金屬支架。

