上頜前部截骨術對上頜前突患者鼻部形態的影響
都樂 張棟 靳小雷 宗憲磊 宋國棟 吳榮薇
上頜前突是東亞人群中常見的牙頜畸形,主要表現為牙列前突、唇部前突、露齦笑、閉唇困難,以及伴有或者不伴有頦部后縮,對患者的面貌和心理狀況產生嚴重影響。對于成年女性群體,單純的正畸治療改善效果有限,多需手術治療,如上頜前部截骨術[1]。此術式臨床上應用最多的是Cupar法的改良術式,采用唇側切口入路,以腭側黏骨膜為蒂,可以很好暴露上頜前部骨面和前鼻棘,方便截骨和內固定。但該方法不可避免地會剝離和損傷骨性鼻底,術后對鼻部外形產生一定影響。臨床上常出現患者對術后鼻外形改變的不理解甚至產生醫患糾紛。為客觀量化地研究手術對鼻部軟組織的影響及術后鼻部形態變化趨勢,本研究對2015年1月至2019年4月收治的41例女性上頜前突畸形患者進行了手術前后的CT掃描及三維重建,獲得了詳細的解剖數據并進行了具體分析,現報道如下。
1 資料與方法
1.1 臨床資料

1.2 手術方法

1.3 CT測量及三維重建
所有入選患者均于截骨整形術后10~12個月返院行內固定鈦釘、鈦板拆除,術前行CT掃描(鈦釘鈦板拆除術前CT可以更客觀反應手術的遠期效果)。使用mimics17.0軟件,選取兩次術前CT檢查結果,重建三維顱面部的模型,調整閾值后在該軟件中進行手術前后CT檢查數值測量,由同一人測量3次,取平均結果,納入統計。其中解剖位置標記點包括(圖1):額前點(Glabella,G)、后鼻棘點(Posterior nasal spine,PNS)、蝶鞍點(Sella,S)、蝶鞍點垂直下方骨組織點(S′)、鼻根點(Nasion,N)、上齒槽座點(Subspinale,A)、軟組織鼻根點(Ns)、軟組織鼻尖點(Pronasale,Prn)、鼻下點(Subnasale,Sn)、前鼻嵴點(Anterior nasal spine,ANS)、鼻小柱點(Columella constructed point,Cm)、上唇緣點(Labiale superius,Ls)、雙側鼻翼輪廓最外側點(Alar curvature,AcL/AcR)、雙側鼻翼端點(Alare,Rala/Lala)、雙側鼻翼基底點(Subalare,RSbal/LSbal)、鼻尖與鼻翼切線點(Nasal alar tangent points,RCont/LCont)。
分別測量手術前后以下解剖數據(圖2):SNA角(∠SNA)、硬腭長度(PNS-A)、鼻背長度(Ns-Prn)、鼻尖突度(Prn-Sn)、蝶鞍下點-鼻尖點距離(S′-Prn)、鼻小柱高度(Cm-Sn)、人中長度(Sn-Ls)、鼻翼基底寬度(RSbal-LSbal)、鼻翼最寬寬度(Rala-Lala)、鼻翼切線點最寬寬度(RCont-LCont)、鼻翼-面角(∠Cont-Sbal-F)、鼻唇角(∠Cm-Sn-Ls)。

圖2 軟組織測量標記點Fig.2 Soft tissue measurement markers
1.4 統計分析
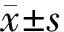
2 結果
所有患者傷口均一期愈合,上頜前突外形明顯改善,術后隨訪10~12個月,畸形無復發。對手術前后三維解剖數據進行記錄并計算其變化(表1)。分析鼻部區域三維解剖數據,術后患者的鼻長無明顯變化(P>0.05),鼻翼最寬寬度、鼻翼基底寬度、鼻翼切線點最寬寬度、鼻翼-面角顯著增加(P<0.05),鼻唇角增大(P<0.05)。術后SNA角及硬腭長度有所減小(P<0.05),上頜前突外貌明顯改善。其中SNA角的變化程度與鼻翼寬度的變化有正相關趨勢(R=0.35,P<0.01)。

表1 手術前后解剖數據測量值Table 1 Anatomical data measured before and after surgery
3 討論
上頜前突是東亞人群常見的牙頜畸形,在東亞人中的發病率遠高于歐美人群[2]。東亞女性顏面部有特殊的美學要求,追求面部輪廓柔和圓潤,側面更希望有含蓄和平滑的上頜輪廓,對口唇前突的改善要求較為強烈[3]。常規的手術方案往往需要術前正畸治療,這會帶來極高的時間成本和漫長的治療過程。選擇手術優先方案,即通過正頜手術直接調整硬組織的前后位置關系,形成過渡咬合關系的同時,改善軟組織側貌,術后再行正畸治療,調整咬合關系[4]。客觀評估手術前后軟組織的變化是當前研究共同關注的問題[5-6]。既往關于上頜前部截骨術手術效果的研究多著重于骨性結構的變化[7-8],對于鼻部軟組織改變的關注度不夠。近年來陸續有研究關注三維測量的結果,但多應用CBCT的結果,并更多關注于正頜前后口唇部軟組織變化[9-11]。本研究獲取患者術前及術后10~12個月的CT掃描結果,應用CT數據進行三維重建,并在頭顱的三維模型上進行測量,空間位置更加準確;所使用的各解剖指標在測量上可能與常規的解剖定義略有差異,比如鼻尖的突度,常規定義是鼻下點和鼻尖點這兩點間軟組織表面的曲線距離,但本研究則定義為兩點間的直線距離,目的是為了更好地反應軟組織的變化,也便于測量。
為了探討上頜截骨后的位移和角度變化,我們設計測量了∠SNA,術后∠SNA明顯減小(達4.38%±3.23%)。PNS-A由于截骨的原因,由術前的(45.42±3.28) mm縮減為(42.40±2.90) mm(P<0.01),縮減比例達6.47%±5.37%,手術的效果是確切的。因術中會對鼻底和上頜的軟組織予以大面積剝離,為了探討手術后這些軟組織相對于固定的骨性位點的變化,我們設計測量了蝶鞍下點-鼻尖點距離(S′-Prn),S′是蝶鞍正下方的骨組織位點。術后S′-Prn由(93.18±3.56) mm延長至(93.93±3.51) mm(P<0.01)。說明相對于這些位移不變的固定的骨定位點,鼻尖其實較術前有所上移、有所升高,這與我們傳統認為術后鼻子更扁平的觀點相左。盡管鼻唇角術后明顯由102.83 °±8.56 °增大至113.56 °±8.22 °(P<0.01),但手術前后鼻背長度(Ns-Prn)、鼻尖突度(Prn-Sn)、鼻小柱高度(Cm-Sn)及人中長度(Sn-Ls)均無顯著變化。針對鼻部下段的形態變化,我們選擇5項解剖指標用以評價:鼻翼基底寬度、鼻翼切點寬度、鼻翼最寬寬度(對應鼻基底的上中下三部分)、鼻翼-面角以及鼻唇角。數據顯示鼻翼基底寬度由術前的(37.26±2.67) mm增加為(41.49±2.36) mm,增幅達11.61%±5.79%,具有顯著性差異(P<0.01);鼻翼切點寬度由(34.44±2.72) mm增加為(35.16±2.65) mm,具有顯著性差異(P<0.05);鼻翼最寬寬度由(34.46±2.85) mm增加至(36.49±1.93) mm,具有顯著性差異(P<0.01);鼻翼-面角由99.39 °±7.97 °增加至116.79 °±8.90 °,增幅17.76%±7.53%,手術前后具有顯著性差異(P<0.01)。說明上頜截骨整形術確實會影響到鼻部的形態,但更多的是對寬度產生影響,而不會降低鼻尖的高度。
術后各個解剖指標產生變化的同時,其變化趨勢也有一定的相關性。其中,SNA角度的變化越明顯,鼻翼寬度的變化相應也越明顯(R=0.35,P<0.01),兩者有一定程度的正相關。患者術后蝶鞍點-鼻尖點距離有所增加,顯示手術的剝離導致了鼻尖略微變高,但是手術前后鼻背的長度并沒有明顯變化。這個一定程度上說明了手術后鼻尖的位置會更傾向于向上、向前移位,但這個位移相對于原位置并不會造成過于明顯的視覺差異。鼻唇角的變化趨勢與鼻翼寬度的變化趨勢呈負相關,與人中長度的變化呈正相關。鼻尖突度與鼻小柱的高度變化趨勢較為一致。鼻基底的變化趨勢與切點寬度、鼻翼最寬值、鼻孔最寬值和鼻翼面角的變化趨勢均呈現出一定的一致性,這說明軟組織的剝離和松解帶來的形態變化是對鼻唇部和鼻基底的整體產生影響的,在鼻底的三個層面上都產生增寬的效果,并不會對某個層面上的鼻寬度產生獨立的影響。翼面角的增大,使得鼻翼與面部的夾角變緩,這個角的變化主要受到了鼻翼基底寬度的影響,且與手術導致的變化趨勢呈正相關。
綜上所述,上頜前部截骨整形手術可迅速改變上頜前部硬組織的相對位置及角度,對上頜前突的外貌改善明顯。與傳統認知不同,術后鼻的長度沒有顯著的變化、突度和高度不會降低反而會升高,但手術同時會使鼻翼面角、鼻翼最寬點、鼻基底寬度顯著增加,使鼻下部外形增寬,較前缺乏立體感。臨床對上頜前部截骨術后鼻外形的改變應有充分預估,這對于手術方案的設計及術前的充分溝通有重要意義。CT結果對頜面部解剖指標的測量是比較精確的,且可以用硬組織位置作為參照點評估軟組織的位移。不同于常規的基于軟組織的拍照測量方案,基于CT的測量有助于對手術前后面部輪廓變化進行更加客觀的評價。

