終止妊娠時機對早發型重度子癇前期孕婦妊娠結局的影響
王 晨
大連市婦幼保健院產科,遼寧大連 116021
子癇前期是指孕婦妊娠20 周后伴有蛋白尿、高血壓等癥狀,又稱之為先兆子癇;早發型重度子癇前期是指孕婦孕34 周前引起子癇前期,具有病情進展快、發病期早等特點,其發病機制尚未被闡明,有學者認為其與母體、胎兒、胎盤等因素有關的可能性較大[1-2]。現代醫學中,對于該疾病的處理常以終止妊娠為首選,然而早發型重癥子癇前期發病孕齡過早,胎兒發育尚未健全,過早終止妊娠易引起圍生兒并發癥,增加圍生兒死亡率[3-4]。因此,終止妊娠的最佳時機對于妊娠結局具有很大影響。期待治療適當延長終止妊娠孕周,同時給予促進胎兒發育干預。基于此,本研究就早發型重度子癇前期孕婦妊娠結局進行回顧性分析,旨在探討終止妊娠時機的重要性,為臨床治療提供重要參考依據,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析大連市婦幼保健院2019年1~12月接收的82 例早發型重度子癇前期孕婦臨床資料,根據終止妊娠的不同時間將其分為A 組(40例)及B 組(42 例)。A 組年齡21~38 歲,平均(29.51±2.06)歲;初產婦34 例,經產婦6 例;文化程度:本科9例,大專18 例,中專及以下13 例。B 組年齡22~37歲,平均(29.58±2.07)歲;初產婦38 例,經產婦4 例;文化程度:本科11 例,大專17 例,中專及以下14 例。兩組的一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①符合《婦產科學(第8 版)》[5]早發型重度子癇前期臨床診斷;②發病孕齡<34 周;③單胎妊娠。排除標準:①合并肝腎功能障礙、認知障礙、精神失常者;②伴有慢性腎炎、娠期糖尿病者;③胎盤早剝、中央型前置胎盤、胎盤植入者;④孕婦及家屬均放棄胎兒者。
1.3 方法
1.3.1 病情監測 入院后,密切觀察患者病情:①測量血壓、聽胎心等,4 h/次;②對于肺動脈高壓、血壓>160/110 mmHg、心肝腎不全者進行心電監護;③尿常規檢查每2 天1 次,24 h 尿蛋白每3 天1 次,詳情記錄24 h 出入量;④每周1 次血小板、肝腎功能、凝血功能、血常規等指標進行檢查;⑤每天至少給予1 次胎心監護;⑥全部孕婦均接受眼底、心電圖等檢查。
1.3.2 終止妊娠時機 根據病情監測結果選擇終止妊娠的最佳時機,在接受檢查的過程中進行期待治療:①降壓:根據孕婦的血壓情況選取鹽酸拉貝洛爾、硝酸甘油、酚妥拉明等藥物,血壓維持在95~145 mmHg;②每日尿蛋白定性檢測,每3 天進行1 次24 h 尿蛋白定量檢測;每周1 次監測血小板計數、肝酶水平、凝血功能、血清肌酐等;每周眼底檢查,以動態形式嚴密觀察患者的病情變化;③鎮靜:給予苯巴比妥、地西泮等藥物;④解痙:給予硫酸鎂20~25 g/d;孕齡滿26 周后,給予地塞米松,有助于促進胎肺成熟。除以上常規治療,再根據病情糾正低蛋白血癥、利尿等治療;⑤胎兒監護包括每天早、中、晚3 次胎動計數,每3 天進行1 次無應激試驗,每周1~2 次B 超檢測子宮胎盤流動,羊水情況以及胎兒發育情況,對胎兒情況進行評估。對于以下狀況及時終止妊娠:①引起妊娠期高血壓(HELLP 綜合征)、急性腎衰竭、大量腹水、心功能不全等并發癥;②在接受胎心監護的過程中出現多次胎心基線反復晚期減速、重度變異等消失;③期待治療后,病情無好轉。
1.3.3 選擇妊娠方式 根據孕婦病情的真實情況及宮頸成熟的程度選取妊娠的最佳方式:①宮頸發育尚未健全或病情嚴重者首選剖宮產,排除陰道分娩;②宮頸發育健全且病情較輕者選取人工破膜引產;③有死胎或決定放棄胎兒者,在其羊膜腔內注射利凡諾爾引產。
1.4 觀察指標及評價標準
①妊娠結局:統計兩組孕婦剖宮產、羊水過多、妊娠期高血壓、胎膜早破發生率及圍生兒早產兒、巨大兒、胎兒窘迫等發生率。②比較兩組并發癥發生情況,包括胎盤早剝、心力衰竭、肝功能損傷、腎功能損害、腹腔積液等。
1.5 統計學方法
采用SPSS 18.0 軟件進行數據處理,計量資料用均數±標準差(±s)表示,兩組間比較采用t 檢驗,計數資料用百分率表示,兩組間比較采用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組孕婦妊娠結局的比較
B 組孕婦不良妊娠結局的總發生率低于A 組,差異有統計學意義(P<0.05)(表1)。
2.2 兩組孕婦并發癥總發生率的比較
B 組孕婦并發癥總發生率低于A 組,差異有統計學意義(P<0.05)(表2)。
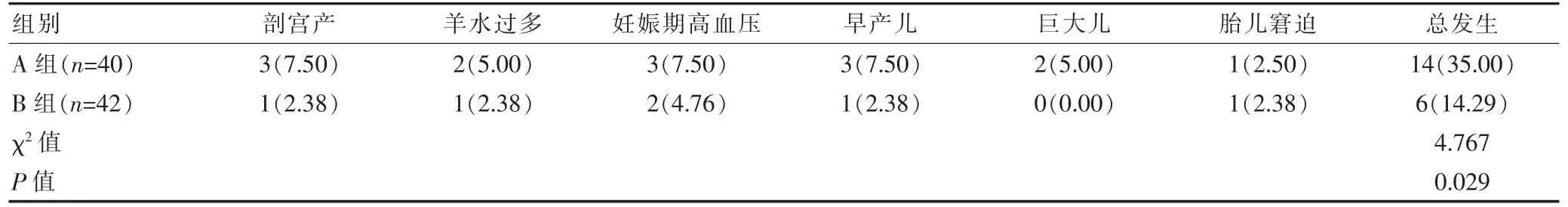
表1 兩組孕婦不良妊娠結局的比較[n(%)]
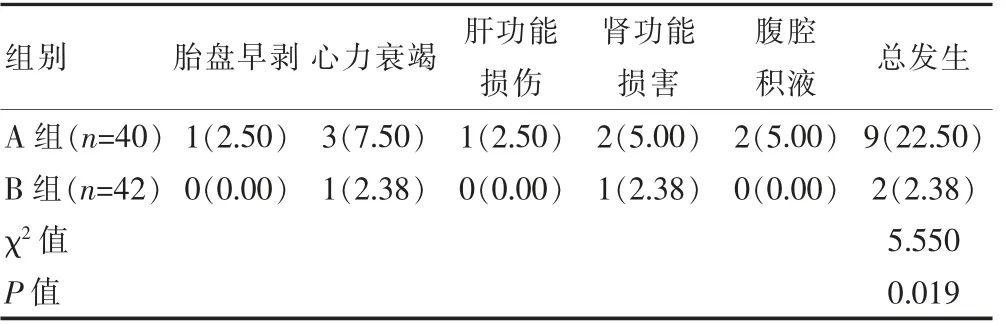
表2 兩組孕婦并發癥總發生率的比較[n(%)]
3 討論
早發型重度子癇前期是妊娠晚期孕婦中較為常見的一種并發癥,由全身小動脈痙攣到最后管腔狹窄,易增加血管內皮損傷及血流阻力,誘發水腫、高蛋白及蛋白尿等不良癥狀。此外,血管內皮受損一方面誘導血小板聚集,促進血栓形成;另一方面增加了血管通透性,使得蛋白質滲漏,降低腎功能,對新生兒身心健康造成嚴重影響[6-7]。重度子癇前期臨床表現為不同程度水腫、血壓增高(110~140/160~230 mmHg)、心率加快(110~170 次/min)、不同程度持續性濕性啰音、不同程度低氧血癥(SpO274%~92%)。既往研究顯示,發病孕周越早,圍生兒妊娠結局越不理想,且死亡率越高,是圍生兒結局的危險因素[8]。延長終止妊娠的時間,以期治療是早發型重度子癇前期的主要手段,然而時間的延長極易導致孕產婦的增加,對母嬰的預后具有一定的影響。
終止妊娠,指母體承受胎兒在其體內發育成長的過程的終止,胎兒及其附屬物即胎盤、胎膜自母體內排出是妊娠的終止[8]。終止妊娠的方法諸多,包括藥物流產、人工流產和引產,不同方法的終止妊娠時間不同,正常情況下是需要在24 周以內的妊娠。由于計劃生育、疾病、防止先天性畸形、遺傳病及非法妊娠等原因,采取人工方法進行流產較為常見,但易錯失最佳治療時間,不利于孕婦身心健康[9-11]。終止妊娠時機是根據孕婦及胎兒的情況著實考慮其安全的一種停止懷孕的方法,最佳時機>37 周,也是唯一能夠徹底治愈子癇前期的有效方案,因為此時胎兒發育已基本完善,而28 周左右血壓相對偏高,便屬于早產。但過早終止妊娠會導致圍術期的預后不理想,且盲目延長孕周又極易導致孕產婦引起諸多嚴重并發癥。因此,對于早發型重度子癇前期終止妊娠的時間、方式等應根據患者病情的真實情況、孕周、胎兒成熟度、胎兒宮內發育狀況以及治療效果綜合考慮[12-15]。本研究對入院時既有子癇、心衰及胎盤早剝等嚴重并發癥的患者,經積極搶救治療后,即予剖宮產終止妊娠。A 組期待治療最長終止時間<32 周,胎兒肺部發育尚未健全,肺泡表面活性物質合成不足,此時終止妊娠易導致新生兒窒息。有相關研究發現,32 周前出生的新生兒,日后呼吸系統疾病的風險會顯著增加。由于宮內發育相對遲緩,新生兒窒息等并發癥易增加新生兒視力、智力、聽力等功能障礙的風險[16]。本研究結果提示,B 組患者入院時孕齡、終止妊娠孕齡、延長孕齡均比A 組時間長,B 組患者妊娠結局較A 組理想,且B 組患者并發癥總發病率低于A 組,說明終止妊娠時機有助于權衡早發型重度子癇前期孕婦母嬰方面的利弊,獲得良好的母嬰結局。通過研究的結果發現,32 周前發病的早發型重度子癇前期孕婦母嬰結局均不理想;32周之后發病的患者在確保孕婦安全的前提下,能夠以最大限度延長期待治療,達到34 周后終止妊娠,可改善妊娠結局,有助于延長期待治療時間;34 周后發病的患者妊娠結局較理想,可繼續延長期待治療時間,促進胎兒快速發育,改善預后[17-19]。但終止妊娠的作用機制尚未完全明確,目前對這方面的研究仍局限于小樣本資料,缺乏多中心、前瞻性、隨機的大樣本對照研究資料,所以今后仍需對進一步的研究資料進行積累分析,以期評估其效果及風險。
綜上所述,早發型重度子癇前期孕婦選擇孕齡在32~34 周終止妊娠,有助于獲得良好的母嬰結局,降低并發癥總發生率,值得借鑒。

