眼底炫彩成像聯合光相干斷層掃描對視網膜動脈阻塞快速診斷及分類
梁燕華,李永雄,黃國舜,區淑文,林婉明,黃秀清
0引言
視網膜動脈阻塞(retinal artery occlusion,RAO)是由于視網膜動脈血流突然減少導致內層視網膜急性缺血的眼科急癥。根據阻塞范圍不同可分為視網膜中央動脈阻塞(central retinal artery occlusion,CRAO)、視網膜分支動脈阻塞(branch retinal artery occlusion,BRAO)、視網膜睫狀動脈阻塞以及視網膜睫狀動脈殘留的CRAO等。以上各種類型均可表現為無痛性視力下降。其中CRAO癥狀最為嚴重,可突然視力喪失甚至無光感,其眼底具有特征性表現,包括后極部視網膜水腫蒼白,黃斑中心凹櫻桃紅斑[1]。BRAO則表現為部分視力喪失及相對應的視網膜水腫蒼白[2]。另外由于睫狀視網膜動脈供應部分視網膜,視網膜睫狀動脈阻塞則在該區視網膜呈一蒼白舌形缺血區域[3],相反視網膜睫狀動脈殘留的CRAO則在該區視網膜呈一舌形橘紅色區域[4-5]。雖然RAO具有典型的臨床癥狀及特征性的眼底表現,但臨床上往往可能由于患者屈光間質混濁未能及時確診。另外由于阻塞原因或病程不同,FFA可能缺乏典型眼底表現,或由于各種原因不能行FFA檢查,均會導致無法及時明確診斷而延誤治療。
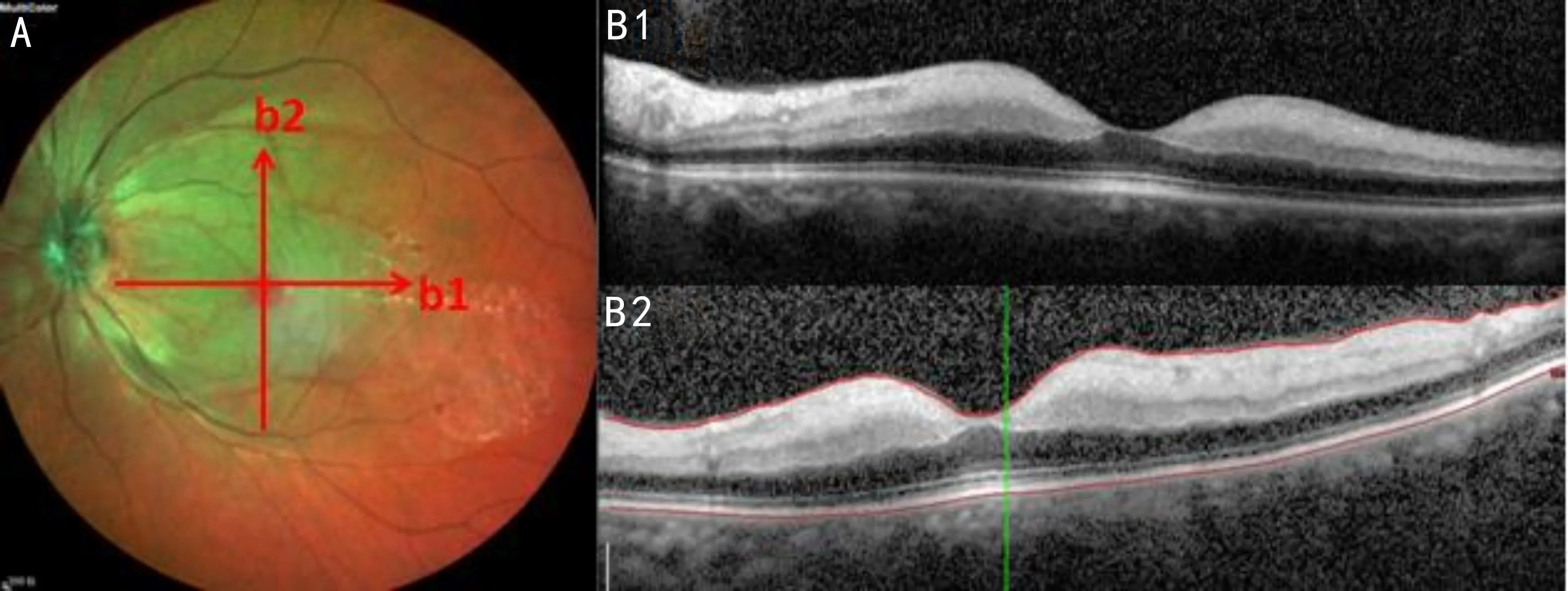
圖1 左眼CRAO患者的MCI及OCT圖像 A:整個黃斑區視網膜后極部呈現綠色區域;B1、B2:分別對應A圖中b1、b2掃描線,均呈現整個內層黃斑區視網膜彌漫性反射增強(患者因“慢性腎臟病,維持腎透析”未能行FFA檢查,因“左眼視力無光感”未行視野檢查)。
光相干斷層掃描(optical coherence tomography,OCT)是一種非接觸、無創傷、高分辨的光學檢查技術,可對眼底黃斑區進行清晰的橫斷面成像,顯示視網膜的活體病理形態學變化。RAO患者的OCT表現為特征性的彌漫性內層視網膜高反射。而多波長眼底炫彩成像(multicolor imaging,MCI)是以共焦激光掃描眼底鏡為基本原理,以不同波長激光掃描黃斑區視網膜,較普通眼底彩照更敏感反映出視網膜水腫區域。另外MCI及OCT檢查均不要求散瞳檢查,因此聯合兩種檢查結果可快速診斷RAO,并且能明確分辨出阻塞范圍,對疾病的診斷及預后判斷具有重要的臨床價值。
1對象和方法
1.1對象回顧性分析2018-02/2020-07我院就診的RAO患者19例19眼的臨床資料,其中男13例,女6例,年齡46~81(平均64.5±10.9)歲,右眼10例,左眼9例。所有患者發病時間在7d內。本研究中納入CRAO 13眼,最佳矯正視力(best corrected visual acuity,BCVA)為無光感~0.12;BRAO 5眼,BCVA為手動/20cm~1.0;睫狀視網膜動脈殘留的CRAO 1眼,BCVA為1.0。診斷標準:參考2019年美國眼科學會出版的《視網膜及眼動脈阻塞指南》[6]。排除標準為既往具有顱腦外傷史,眼部外傷及手術病史,長期應用糖皮質激素,糖尿病及并發其他視網膜病變,如糖尿病性視網膜病變、年齡相關性黃斑變性、視網膜靜脈阻塞(retinal vein occlusion,RVO)等。本研究經江門市人民醫院倫理委員會批準同意,且患者及家屬均同意并簽署知情同意書。
1.2方法
1.2.1檢查方法所有患者使用十進制值字母表測量BCVA;采用裂隙燈及前置鏡進行眼前段及后段檢查;采用OCT進行掃描檢查,參數設置如下:掃描方式為放射狀掃描,以黃斑中心凹為中心點,旋轉360°掃描一周,選擇清晰及典型圖像儲存在計算機內;采用多波長激光炫彩眼底成像行黃斑區眼底照相,掃描黃斑區中心30°范圍,1次掃描同時獲得基于488nm的藍光反射(BR)、515nm的綠光反射(GR)、820nm的紅外光反射(IR)成像及標準炫彩圖像(MCI)4個圖像。無血管造影禁忌證患者采用同步共焦激光眼底熒光造影儀進行眼底血管造影,先進行過敏性試驗,具體方法為經肘靜脈注射1∶100熒光素鈉稀釋液5mL,觀察患者是否有皮膚紅腫瘙癢、咽痛、流涕、皮疹、惡心、嘔吐、腹瀉,呼吸困難、休克等不適,若20min后患者無任何不適,可快速靜脈推注200g/L熒光素鈉注射液3mL,同時應用眼底造影儀連續拍攝患眼血管熒光滲漏情況的FFA圖像。所有患眼BCVA大于0.1的患者均行雙眼視野檢查,采用視野計進行檢查,檢查參數:30°視野,固視丟失小于20%認為檢查數據是可信的,假陽性率大于15%及檢測時長大于15min認為數據不可信。
1.2.2觀察指標觀察裂隙燈及前置鏡下患眼瞳孔對光反射、視網膜水腫蒼白、黃斑中心櫻桃紅斑、視網膜動脈變細等眼底表現;OCT檢查中視網膜組織條帶結構、內外層視網膜反射強弱變化等特征;FFA檢查中患眼動靜脈交通時間、視盤高熒光等表現;MCI檢查中黃斑區綠色區域及其與OCT、視野圖像間的聯系。
2結果
納入所有患眼均進行裂隙燈、OCT、MCI檢查,所有患者中10例患者行FFA檢查,其中6例因全身系統性疾病,2例拒絕檢查,1例因有藥物過敏史而未行檢查,所有患者中只有4例患眼BCVA在0.1以上而行視野檢查。各項檢查結果見表1。所有RAO患者MCI顯示的黃斑區綠色缺血區域均與OCT中內層視網膜反射增強相對應,見圖1~3。
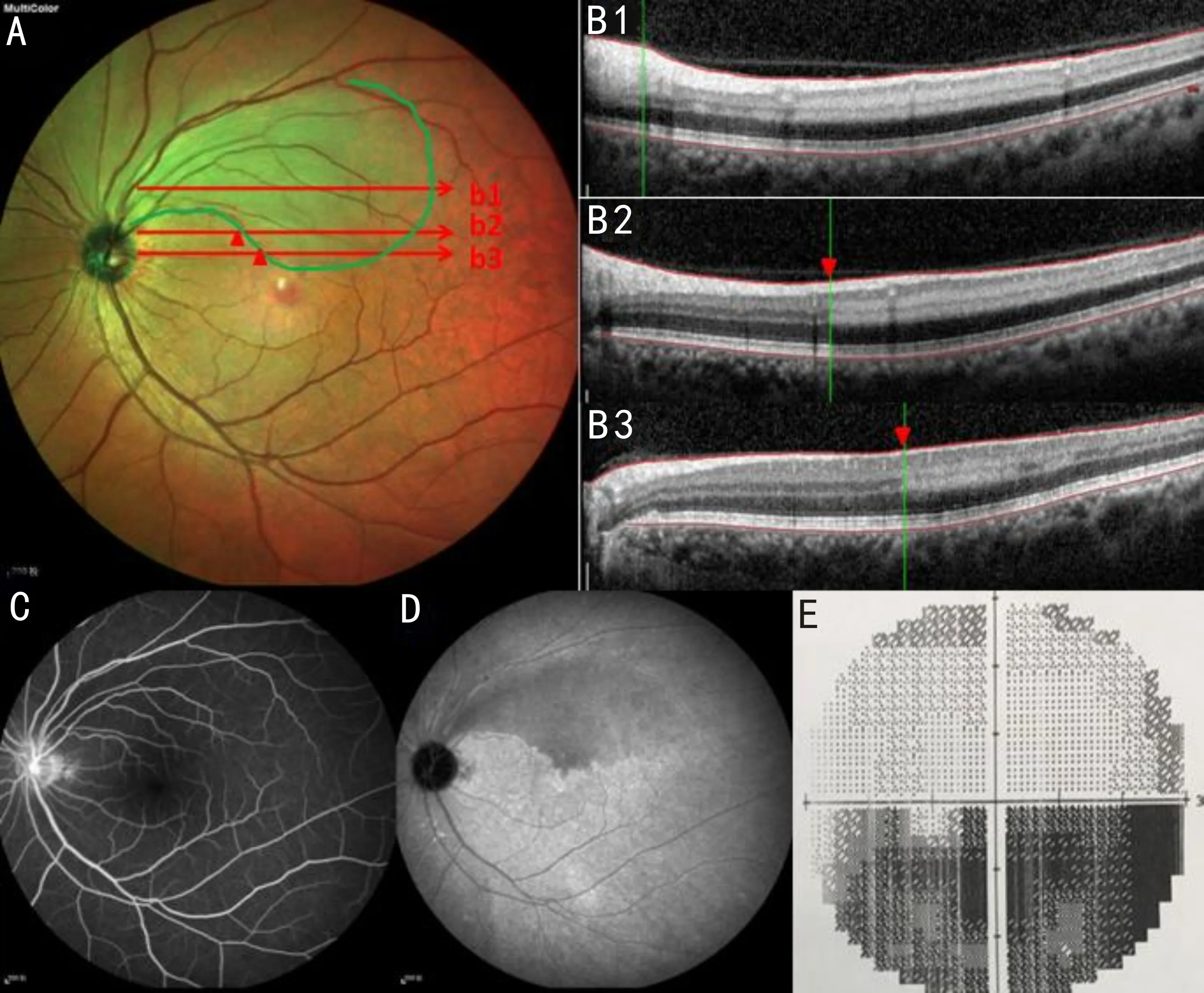
圖2 左眼BRAO患者的MCI、OCT、FFA、ICGA及視野圖像 A:黃斑區上方為綠色缺血區域;B1、B2、B3:對應A圖中b1、b2、b3掃描線,B1顯示整個內層視網膜彌漫性反射增強,B2、B3紅三角右側示內層視網膜反射增強,與A圖綠色區域相對應;C:FFA顯示視乳頭熒光滲漏;D:ICGA顯示視網膜中央動脈顳上分支供血區域低熒光,與A圖綠色缺血區域相一致;E:視野檢查示黃斑區上方缺血相應的下方視野缺損。
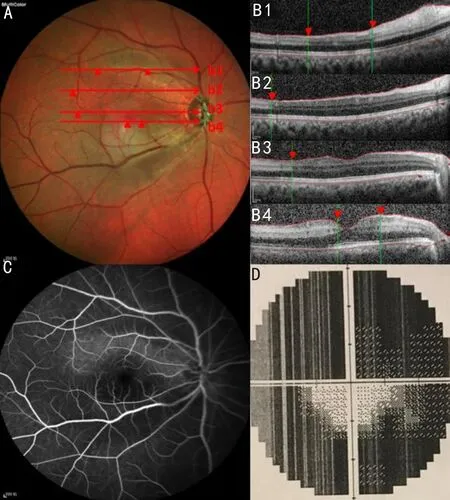
圖3 右眼睫狀視網膜動脈殘留的CRAO的MCI、OCT、FFA及視野圖像 A:黃斑區上方一舌形橘紅色供血區域,周圍形成綠色缺血區域;B1、B2、B3、B4:對應A圖中b1、b2、b3、b4掃描線,且兩者圖中紅三角形成一對一關系,b1、b2、b3、b4掃描線上的紅三角即圍繞成舌形橘紅色的供血區域,OCT圖中紅三角為缺血及非缺血區域分界;C:FFA圖像顯示舌形區域以外相對低熒光表現,與A圖中綠色區域相對應;D:視野檢查示睫狀視網膜動脈殘留供血區域相應的黃斑中心下方的視野殘留。

表1 各項檢查結果
3討論
RAO是由于動脈粥樣硬化、栓子或炎癥等原因導致視網膜動脈血管阻塞或者痙攣,引起視網膜缺血、缺氧,視力下降甚至喪失的一種眼科急癥[4]。Von Graefes在1859年第一次描述了CRAO。視網膜中央動脈(central retinal artery,CRA)是眼動脈的一個分支,從視乳頭出來后又分成顳上、顳下、鼻上、鼻下四個分支動脈[7]。CRA主要為內層視網膜提供血液及營養的,因此當CRA或其分支血流阻斷時,內層視網膜缺血缺氧,眼底往往會有視網膜蒼白水腫和黃斑中心櫻桃紅斑,而患者常常表現為突然無痛性的單眼視力喪失,因此診斷RAO主要取決于臨床癥狀和眼底體征。然而,臨床上有時因為患者屈光間質混濁或動脈阻塞的程度、時間不同,眼底檢查未能發現典型體征,使及時確診帶來困難。因此很多檢查包括OCT、FFA和OCTA都嘗試早期確診RAO,從而進一步早期治療。
本研究納入19例RAO患者,主訴都是突然的單眼視力下降。其中裂隙燈檢查患眼眼底,16眼(84%)可明確觀察到視網膜后極部全部或部分蒼白水腫,其中2眼CRAO患者由于晶狀體混濁未能明確后極部蒼白水腫,1眼BRAO患者眼底未發現明顯的蒼白水腫,此患者裸眼視力仍有1.0,主訴患眼眼前大片黑影遮擋,因此來院時初步診斷為視野缺損查因而未及時確診。Hayreh等[8]系統性研究了眼底鏡檢查CRAO患眼的臨床特征,報道90%患眼發現櫻桃紅斑,Abdellah[7]報道了只有66.6%可發現櫻桃紅斑,而本研究CRAO患者中9眼(69%)可觀察到櫻桃紅斑,2眼因為晶狀體混濁未能清楚觀察到眼底,2眼由于體征不明顯而未記錄。雖然臨床上依賴典型的臨床癥狀和體征確診RAO并不困難,但患者屈光間質混濁、醫生經驗或這種主觀的特征描述給臨床快速確診帶來一定障礙。因此各項臨床研究也進一步報道RAO的其他各種影像學檢查手段。
Feucht等[9]發現所有RAO患眼內層視網膜都是高反射的,并且100%患眼的外層視網膜和視網膜色素上皮/脈絡膜復合體被內層視網膜光帶遮蔽而呈低反射。劉小天等[10]也發現OCT檢查對于區分視網膜動脈阻塞類疾病的靈敏度為100%,特異度為94.1%,總符合率為98.4%。他認為臨床上對于因屈光介質因素而首診為視力驟降待查的患者,應首先使用OCT檢查來判斷是否為視網膜動脈阻塞類疾病,以便更快地收治患者,為搶救視力贏得時間。而本研究的結果也是一致的。100%患眼的OCT檢查都有特征性內層視網膜反射增強,外層視網膜反射減弱。但這種體征的發生機制尚未明確[11],這可能由于視網膜中央或分支動脈阻塞,內層視網膜組織血供突然減少,內層視網膜細胞的細胞膜Na+-K+泵缺乏ATP能量供應,導致視網膜內層細胞水鈉儲留,細胞腫脹,而形成細胞內水腫。其中腫脹的細胞軸突不再與光線平行,因此造成光反射增強。這與糖尿病黃斑水腫(diabetic macular edema,DME)、RVO、黃斑前膜或炎癥反應等引起的低反射性的細胞外水腫能較好區分,因此OCT中內層視網膜彌漫性反射增強是視網膜動脈阻塞的一個特征性表現。
而MCI通過三種不同波長的激光掃描后極部眼底獲得不同層面的反射影像,再經過信號整合并加以顏色渲染而獲得高清立體的炫彩成像。其中488nm藍激光(BR)由于波長較短,主要顯現視網膜表層組織和玻璃體視網膜交界面細節;515nm綠激光(GR)主要顯示內層視網膜結構信息;820nm紅外激光(IR)由于波長最長,穿透視網膜組織能力也最強,主要顯示外層視網膜及脈絡膜層結構信息[12]。而RAO患眼內層視網膜水腫,主要反映在GR像,最終整合出明顯綠色水腫區域的高分辨率MCI圖像。本例中100%患眼在黃斑區都能顯示出綠色缺血區域,表明MCI在RAO檢查靈敏度達到100%。但由于MCI在其他內層視網膜疾病也可能出現相同的綠色結構像[13],因此聯合OCT及MCI檢查不僅從敏感度、特異度上提高RAO確診率,并且從橫斷層次結構和整個形象化表面明確RAO阻塞類型。
FFA是最能反映視網膜血管血流情況的檢查,孟旭霞等[14]認為大多數病例在造影時表現為熒光素充盈遲緩,從血液動力學上看,視網膜中央動脈的血液供應下降到視網膜所需供氧限度以下,臨床上就可能出現阻塞的癥狀和體征,在FFA表現為動脈充盈遲緩和充盈不足即提示存在中央動脈供血不足。本研究中10例(53%)患者行FFA檢查,其中6例因全身系統性疾病,2例拒絕檢查,1例因有藥物過敏史而未行檢查。FFA顯示50%患者動靜脈循環延遲,60%患者視盤高熒光且邊界模糊。其中還有3例患者FFA檢查未見異常,這可能屬于短暫性的動脈阻塞(transient RAO),由于短暫的動脈痙攣或栓塞后血流再通而未能在血管造影中發現血流異常表現[15],但MCI是通過激光掃描視網膜層次結構變化而不反映當時的血流情況,因此對缺血后再通的組織結構也能敏感成像。FFA對RAO血管堵塞情況及視網膜缺血情況有較為直觀的表現,但由于FFA是一種有創的侵襲性檢查方法,伴有惡心、嘔吐、呼吸困難、暈厥[16]和過敏反應等并發癥,而且可能表現為正常的動靜脈充盈,無明顯體征,因此FFA并不推薦作為RAO的首診檢查方式。
光學相干斷層掃描血管成像(OCT-angiography,OCTA) 作為眼科臨床的一項新型、無創檢查技術,近年來多項研究也報道了CRAO的OCTA檢查,Damento等[17]報道了1例患者僅通過OCTA則獲得CRAO診斷。另有一些研究[18-19]發現OCTA顯示淺層和深層毛細血管叢明顯斷裂,血管灌注減少。但實際上有許多因素限制OCTA用于診斷RAO。這些局限性包括:相對于標準OCT,圖像采集時間較長,患者固視較差,容易產生眼球運動偽影,缺乏標準參考數據進行比較以及RAO在不同階段所發生的結構和光學反射率變化,使得對視網膜血管層的精確分割非常困難[15,20]。
MCI是基于共焦激光掃描眼底鏡(cSLO)影像診斷平臺的新技術之一,近年來在國內外臨床應用MCI與OCT、FAF或FFA等聯合模式成像,為視網膜及脈絡膜不同層面疾病的診斷、鑒別診斷、病情監測等方面提供了重要信息及參考價值。然而目前尚未有文獻報道MCI在RAO診斷中的臨床應用。本研究發現100%RAO患眼在OCT中彌漫性內層視網膜反射增強與MCI中綠色缺血區域完全吻合,并且前者呈現橫斷層次結構,后者可通過評估內層視網膜使整個視網膜后極部的水腫區域形象化,兩者圖像結合可精準明確視網膜血管堵塞范圍而明確診斷。另外OCT及MCI檢查均不需要散瞳檢查,而且檢查快速,對患者固視能力要求不高,因此OCT聯合MCI可作為RAO快速診斷及分類的重要檢查手段。另外,本研究存在納入的病例數較少,未能計算單獨應用OCT或MCI的靈敏度、特異度以及二者聯合診斷的靈敏度、特異度,可能對結果產生一定的影響。

