肝癌癌前病變中醫證型與臨床指標的相關性研究*
陳 晨 劉 力 李京濤 魏海梁 閆曙光 楊創勃 常占杰
1.陜西中醫藥大學 (陜西 咸陽, 712046) 2.陜西中醫藥大學附屬醫院肝病科
肝細胞癌(HCC)是目前全球癌癥相關死亡的主要原因之一,其發病率高,臨床發現時多為中晚期,預后極差[1]。HCC的發生被公認為是分階段多步驟的過程,即肝炎-肝硬化-肝癌,而在肝硬化向肝癌的發生發展過程中,會經歷較長時間的肝癌癌前病變階段[2]。肝癌癌前病變主要是指肝硬化引起的結節性病變,根據細胞學和組織學變化可分為發育不良病灶(DF)和肉眼可見的發育不良結節(DN)[3]。2015年我國《原發性肝癌規范化病理診斷指南》明確指出,DN是HCC癌前病變[4]。過去肝癌癌前病變的診斷主要依靠病理組織學確診,近幾年隨著影像學的迅速發展,肝癌癌前病變可通過影像學確診[5],但其臨床檢出率仍較低,盡管中醫藥在防治肝癌癌前病變方面發揮著重要作用[6],但報道多為實驗研究,尚未見到中醫證型分布及臨床特征的研究報道。鑒于此,我們進行了肝癌癌前病變的中醫證型分布及其與臨床指標相關性的回顧性研究,現報告如下。
1 資料與方法
1.1 病例來源 2016年1月1日至2018年12月31日在陜西中醫藥大學附屬醫院肝病科門診和住院部就診的43例患者,其中男28例,女15例;平均年齡(56.40±12.30)歲;31例患者有慢性乙型肝炎病史,5例患者有丙型肝炎病史,1例患者呈HBV和HCV重疊感染,6例患者無病毒性肝炎病史。
1.2 診斷標準 現代醫學診斷參照歐洲EASL-EORTC臨床實踐指南中的標準[7]。中醫辨證分型:由于目前沒有任何學會制定肝癌癌前病變的中醫辨證標準,故我們根據既往研究和多年臨床實踐[8-11],并參照陜西省名中醫常占杰教授的學術經驗,將43例患者分為3種證型。①氣血阻滯瘀毒型。主證:脅肋刺痛或脹痛,或脅下有痞塊,刺痛拒按,夜間明顯,舌紫暗,有瘀點瘀斑,舌底靜脈曲張,脈弦澀;次證:脘腹脹滿,甚至腹脹大,脈絡暴露,食納差。②濕熱留戀瘀毒型。主證:右脅部隱痛或脹痛,口干口苦,惡心厭油膩,身目小便色黃,舌質紅,苔黃膩,脈弦滑或滑數;次證:脘腹滿悶,頭身困重,乏力納差,大便干或黏膩。③脾虛肝損瘀毒型。主證:脅肋隱痛不適,面色萎黃而暗,倦怠乏力,食少納差,舌淡或紅,苔白或白膩,脈弦或弦細;次證:目干口干,爪甲色淡,心煩易怒,大便干或溏稀。證型由2位副主任醫師共同辨證。
1.3 納入標準 ①符合上述現代醫學診斷標準者;②符合上述中醫診斷標準者;③年齡及性別無限制;④簽訂知情自愿書者。
1.4 排除標準 ①肝細胞癌、膽管細胞癌、轉移癌患者;②合并其他腫瘤者;③病例資料不完善者。
1.5 觀察指標 一般資料:性別、年齡、家族史、病毒感染情況、飲酒史。肝功能:丙氨酸氨基轉移酶(ALT)、天門冬氨酸氨基轉移酶(AST)、γ-谷氨酰基轉移酶(GGT)、堿性磷酸酶(ALP)、乳酸脫氫酶(LDH)、總膽紅素(TBil),白蛋白(Alb)、球蛋白(GLO),白球比(A/G)。血常規:WBC、淋巴細胞計數(LYMPH)、中性粒細胞計數(NEUT)、淋巴細胞百分比(LYMPH%)、中性粒細胞百分比(NEUT%)、RBC、Hb、PLT。凝血指標:血漿凝血酶原時間測定(PT)、部分活化凝血酶時間(APTT)、凝血酶時間測定(TT)、血漿纖維蛋白原測定(Fbg)。腫瘤標志物:癌胚抗原(CEA)、甲胎蛋白(AFP)。鐵蛋白(SF)。肝功能各項指標由HITACHI 7600-020全自動生化分析儀完成,血常規各項指標由SYSMEX XN-2800全自動血液分析儀完成,凝血功能各項指標由SYSMEX CS-5100全自動血凝儀完成,腫瘤標志物及鐵蛋白各項指標由ABBOT I2000化學發光免疫分析儀完成。
2 結果
2.1 43例患者中醫證型分布 43例患者中氣血阻滯瘀毒型11例(26%)、濕熱留戀瘀毒型9例(21%)、脾虛肝損瘀毒型23例(53%),脾虛肝損瘀毒型與其他兩型比較,差異有顯著性意義(均P<0.05)。
2.2 3證型患者的一般情況 見表1。
2.3 3證型患者血常規檢測結果 見表2。
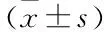
表2 3證型患者血常規結果比較
2.4 3證型患者肝功能檢測結果 見表3。
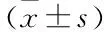
表3 3證型患者肝功能檢測結果比較
2.5 3證型患者凝血指標檢測結果 見表4。
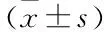
表4 3證型患者凝血指標檢測結果比較
2.6 3證型患者AFP、CEA、SF檢測結果 見表5。
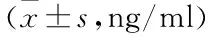
表5 3證型患者AFP、CEA、SF結果比較
3 討論
肝癌癌前病變的患者多數有長期的慢性HBV或HCV感染病史,亦有部分患者有酒精性或脂肪性肝炎病史。這些原因造成肝臟炎癥損傷,肝細胞不斷破壞和再生修復,導致肝纖維化緩慢進展、肝臟結節形成、肝硬化發生。在炎癥纖維化等不良微環境中,損傷的肝細胞再生修復時發生DNA突變,或者肝干細胞突變為肝癌干細胞等,繼之累積的細胞改變聚集形成異型增生灶,膨脹性生長形成異型增生結節,而臨床上異型增生結節即為肝癌癌前病變的最主要病理改變。由于這些異型增生結節較小(直徑常<1.5 cm),肝穿刺活檢和影像定位和難度均較大,且獲取的病灶組織亦常常不完整,故病理診斷雖為診斷的“金指標”,但臨床上對于這一類病灶,主要依靠影像學來發現和診斷。
陜西省名中醫常占杰教授認為肝硬化存在虛損互生的病機[12],而肝再生紊亂是導致肝癌癌前病變惡性轉變中出現因實致虛(積生虛損)、因虛致實(虛損生積)兩種病機轉換(虛積互生)的關鍵原因。肝硬化基礎上的虛損互生,加上邪毒侵襲,虛、積、毒相互作用,終至癌腫發生。病機為脾虛肝損、毒瘀互結。其病位在肝脾,屬本虛標實之證,初起氣滯血瘀,壅塞不通,而正氣尚存,多為實證;遷延日久,正氣耗傷而虛,為虛實夾雜證;后期,氣血虧損,精氣虧虛,體質贏弱,則以正虛為主,故我們將43例患者分為氣血阻滯瘀毒型、濕熱留戀瘀毒型、脾虛肝損瘀毒型3型。
本結果顯示,脾虛肝損瘀毒型患者占比最大,其次為氣血阻滯瘀毒型。脾虛肝損瘀毒型患者以肝陰虛與肝血虛為主,主要證候表現為乏力、納差、間斷性脅肋部隱痛、舌淡、苔白或白膩、脈弦細,這些非特異性的癥狀和體征易被忽視,故臨床醫師應重視本病的篩查。
本研究結果顯示,中醫證型與LYMPH%、NEUT、PLT及SF存在相關性。據資料顯示,近90%的肝癌患者合并各種類型的肝炎,其機體免疫功能下降,對腫瘤細胞的清除作用降低,無法有效阻滯腫瘤細胞擴散與增值[13]。中性粒細胞是機體正常防御的炎癥細胞,對腫瘤細胞具有一定的殺傷及破壞作用,同時又對腫瘤的生長具有促進作用[14,15]。中性粒細胞在腫瘤的發生過程中分泌大量血管內皮生長因子、IL-1,IL-6等,促進腫瘤血管的生成,促進腫瘤生長[16]。血小板能釋放炎性因子(血小板因子4、血小板衍生生長因子、血小板蛋白),能促進腫瘤的血行傳播,在腫瘤細胞的黏附、浸潤以及腫瘤血管生成過程中起到關鍵作用[17-19]。肝癌患者體內SF的含量明顯高于良性肝病患者及正常人,其升高水平與肝臟受損程度呈正相關,這不僅可作為原發性肝細胞癌的診斷指標,而且能在一定程度上反映病情的進展情況[20]。
本研究樣本量較小,后續研究可擴大樣本量,尋找新的生物學指標,例如DCP/PIVKA-Ⅱ、microRNAs等[21],以期獲得更利于肝癌癌前病變確診和中醫證型特異性的指標。

