血清胱抑素及骨保護素水平與2型糖尿病患者并發非酒精性脂肪肝的相關性分析
劉 丹 趙 冰 程天英
盤錦市中心醫院消化科 (遼寧 盤錦, 124000)
非酒精性脂肪性肝病(NAFLD)指除外酒精和其他的確切的肝損傷因素引起的肝細胞內脂肪過度沉積的臨床病理綜合征,肝組織學的變化與酒精性脂肪肝相似[1]。有研究發現肥胖或糖尿病患者更易發生NAFLD[2]。胱抑素C(CysC)與心血管事件的發生、發展有較大關系,CysC可作為2型糖尿病患者微血管和大血管病變的一種標志物[3],CysC水平與胰島素抵抗指數(HOMA-IR)相關,其可能參與了NAFLD的發生、發展[4]。骨保護素(OPG)是一種腫瘤壞死因子受體超家族的成員,與肝脂肪變性有較大關系[5]。本研究探討血清CysC及OPG水平與2型糖尿病患者并發NAFLD的相關性,為臨床治療提供依據。
1 資料與方法
1.1 一般資料 選擇2015年12月至2019年12月在我院治療的2型糖尿病并發NAFLD患者150例作為觀察組,同時選擇同期在我院就診的2型糖尿病未合并NAFLD患者100例作為對照組。觀察組患者男94例,女56例,年齡53~76歲,平均(63.5±4.2)歲,BMI(23.05±2.58)kg/m2;對照組患者男63例,女37例,年齡55~78歲,平均(63.0±4.8)歲,BMI(23.13±2.64)kg/m2。兩組患者在一般資料方面比較,差異無統計學意義(P>0.05),具有可比性。本研究經我院倫理委員會批準。所有患者知情并同意。
1.2 納入與排除標準 納入標準:①所有患者均符合2型糖尿病診斷標準;②符合中華醫學會肝病學分會制定的《非酒精性脂肪性肝病診療指南》中的診斷標準[6];③資料完整。排除標準:①長期使用糖皮質激素者;②遺傳性、藥物性、病毒性、自身免疫性疾病導致的脂肪肝;③有嚴重心、腎等臟器疾病者;④惡性腫瘤患者;⑤近期有嚴重感染或糖尿病并發癥者;⑥飲酒折合乙醇男性>140 g/周,女性>70 g/周者。
1.3 觀察指標與方法 ①肝功能、血脂:治療前空腹采集患者肘部靜脈血5 ml,使用全自動生化分析儀檢測TG、TC、LDL-C、HDL-C、AST、ALT等水平。②血糖水平:患者空腹過夜,次日清晨進行葡萄糖耐量試驗,測量FPG、2 h PG、FIns、2 h Ins,計算HOMA-IR。血糖水平使用葡萄糖氧化酶法檢測,胰島素含量使用化學發光免疫法檢測。HOMA-IR=FPG×Fins/22.5。③HCY和CysC水平:清晨空腹采集肘部靜脈血5 ml,以3 000r/min離心10 min,收集血清,使用全自動生化分析儀檢測。④OPG水平:清晨空腹采集肘部靜脈血5 ml,以3 000r/min離心10 min,收集血清,使用ELISA法檢測。
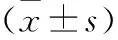
2 結果
2.1 兩組患者Hcy、CysC、OPG水平 見表1。

表1 兩組患者血清HCY、CysC、OPG水平比較
2.2 兩組患者血糖相關指標水平 見表2。

表2 兩組患者血糖相關指標比較
2.3 2型糖尿病合并NAFLD多因素分析 以2型糖尿病是否合并NAFLD為因變量,以HOMA-IR、TG、TC、LDL-C、Hcy、CysC為自變量,作多因素Logistic回歸分析,NAFLD分別與HOMA-IR、TG、TC、LDL-C、HCY、CysC呈獨立相關,見表3。

表3 2型糖尿病合并NAFLD多因素分析
2.4 兩組患者肝功能、血脂水平 見表4。

表4 兩組患者肝功能、血脂水平比較
3 討論
NAFLD是常見的慢性肝臟疾病,疾病譜包括單純性脂肪肝、脂肪性肝炎(NASH)、肝纖維化、肝硬化。2型糖尿病患者多存在脂代謝紊亂、HOMA等,更易發生NAFLD[7]。
糖尿病患者的血清和肝內脂肪酸水平增加,使肝臟內合成TG增多,超出了正常肝臟向外轉移TG的能力,TG在肝內沉積形成泡狀或者大泡狀。患者存在HOMA、胰島素受體改變、胰島素靶組織缺陷,誘導脂質代謝紊亂,脂肪蓄積在肝內,導致脂肪肝形成。而2型糖尿病并發NAFLD患者體內的游離脂肪酸水平升高刺激其本身發生氧化反應,進一步使患者的血糖水平升高,也影響患者的肝臟功能[8]。本研究結果表明2型糖尿病并發NAFLD患者血糖水平顯著升高,胰島素抵抗更加顯著,更易致血脂代謝紊亂。
Hcy是一種含硫氨基酸,2型糖尿病合并NAFLD患者甲硫氨酸代謝酶活性降低,使Hcy水平升高,Hcy主要在肝臟合成、分解,Hcy升高時增加了肝臟的氧化應激,促進脂質過氧化反應,致脂肪肝的發生[9]。在本研究中觀察組患者HCY、CysC水平顯著高于對照組,提示Hcy、CysC可能參與了該病的發生和發展。
OPG是一種可溶性分泌型糖蛋白,是骨代謝過程中一個重要調節因子,可阻止破骨細胞分化和成熟,影響破骨細胞存活,促使破骨細胞凋亡,抑制了溶骨作用。OPG同時具有強大的抗炎作用,與TNF-α、CRP等炎性因子的表達呈正相關[10]。有研究顯示NAFLD患者可發生低骨密度,可能與NASH有關[11]。有學者研究發現血清OPG濃度隨著NAS積分增大而降低,NASH患者OPG的濃度低于單純性脂肪肝患者和邊緣性NASH患者,提示OPG的濃度可反映NAFLD病程的進展程度[10]。在本研究中觀察組患者OPG水平顯著低于對照組,提示OPG參與了NAFLD的發生、發展,與病情有較大關系。
本研究顯示,NAFLD分別與HOMA-IR、TG、TC、LDL-C、HCY、CysC呈獨立相關性,說明血脂、HOMA-IR、CysC、HCY、OPG等因子參與了2型糖尿病合并NAFLD疾病的發生、發展,其檢測結果可用于預判疾病的進展。

