研究剖宮產并發大出血術中應用自體血回輸的效果及護理方法
蔡曉南
(江門市婦幼保健院,廣東 江門 529000)
0 引言
目前,我國剖宮產產婦占據總產婦人數的40%~50%,已成為解決胎兒窘迫或自然分娩困難的一種有效手術方式。輸血是針對手術產婦的重要治療方法。異體輸血是臨床最常見的方法,但由于異體輸血可能導致產婦出現溶血、疾病傳播及過敏等意外情況,且通常血源相對緊張,目前已引起臨床使用的重視[1]。自體輸血是指通過將產婦本身的全血及血液成分在某些特殊情況下,回輸給產婦本人的醫療手段,目前主要有回收式、預存式及急性等容稀釋3 種。自體輸血可以有效避免異體輸血中的不良反應,糾正休克、快速恢復產婦血容量,配合科學護理干預,加速產婦術后康復。本文選取82 例分別采取少白細胞異體輸血方法及自體血回輸方法的剖宮產并發大出血產婦,對其血輸注量、輸血費用、不良反應率及產婦對護理干預的認可度進行對比,數據結果總結如下。
1 資料與方法
1.1 一般資料
列入2018 年1 月-2020 年7 月于江門市婦幼保健院剖宮產手術并發大出血手術產婦82 例,通過入院順序先后區分法將其分為常例、研究兩組,例數分布為常例組41 例與研究組41 例。常例組,年齡24~41 歲,平均(32.25±8.75)歲,初產孕婦17 例,經產孕婦24例,體重55~90kg,平均(72.25±7.75)kg;研究組,年齡24~42 歲,平均(33.28±9.72)歲,初產孕婦18 例,經產孕婦23 例,體重57~93kg,平均(73.25±7.75)kg。為保證可比特性符合要求,已對兩組產婦的年齡等相關的一般資料采取統計檢驗,其差異性提示有P>0.05,即組間可比特性很高。
1.2 方法
常例組采用少白細胞異體輸血方法。不進行血液的回輸,輸注血源為庫存血,靜滴500mL 乳酸林格氏液、500mL 羥乙基淀粉氯化鈉注射液、輸注500mL 乳酸林格氏液。產婦術中出血量較大時,輸入少白細胞異體添加劑紅細胞。給予常規護理。
研究組采用自體輸血方法。需準備醫療器械:自體血回收機德國費森尤斯、儲血罐、ATI 裝置及ATS裝置。安裝儲血罐,將抗凝劑預充50-100mL 以給紅細胞制造初始血液環境,將手術創口內血液吸入儲血罐[2]。回收時,抗凝劑低速維持滴/s,肝素添加比例為30000U 肝素:1L 生理鹽水,安裝甭管,生理鹽水灌洗,將ATS 吸管打到器械臺上并相連,經儲血罐內收集血液進行回收機自動洗滌,將清洗后的濃縮紅細胞泵入血袋并回輸給產婦[3]。護理辦法:由麻醉護士專門負責自體血回收機,隨時聽候麻醉醫師的血液回輸指令并配合血液輸注。采用無菌操作,避免血液發生污染,注意血塊形成,監測產婦的生命體征、引流量、皮膚黏膜出血點及尿液顏色等變化,記錄其有無發生輸血反應。告知產婦自體輸血回輸的必要性,及時調節產婦的心理狀態,提供心理預期,以良好有效的溝通提升產婦對治療及護理的配合度,減少產婦緊張等負性心理狀態需治療及護理。對大量失血產婦及時補充血小板及凝血因子等。術中出血止住后,需立即將回收血液回輸給產婦,在回輸前進行常規靜脈推注10mg 地塞米松,避免對回輸袋使用加壓輸血裝置。
1.3 觀察指標
對比兩組產婦的血輸注量、輸血費用、不良反應率及產婦對護理干預的認可度。不良反應包括:惡心嘔吐、蕁麻疹、高熱、寒戰4 項。產婦對護理干預的認可度分為十分認可、比較認可及不認可3 項。十分認可:血輸注量少,輸血的費用低,未見不良反應情況,恢復快,產婦的心理狀態良好,可以有效配合治療及護理,對治療及護理干預的滿意度高;比較認可:血輸注量較少,輸血的費用較低,或見輕微不良反應情況,經適當護理干預調整即可緩解,恢復較快,產婦的心理狀態較好,對治療及護理的配合度有明顯提升,對治療及護理干預的滿意度較高;不認可:血輸注量較多,輸血的費用較高,或見嚴重不良反應情況,需要進行延續治療方案轉變,恢復較慢,產婦的心理狀態欠佳,無法有效配合治療及護理,對治療及護理干預的滿意度較低;干預認可度=(十分認可例數+比較認可例數)/總例數×100%。產婦的血輸注量越少,輸血費用越低,不良反應率越低,血液輸注效果越好,產婦對護理及治療的配合度越高,護理成效就越高,產婦對護理干預的認可度也越高。
1.4 統計學分析
對產婦治療干預期內相關數據代入SPSS 20.0 軟件作以統計解析,計量數據值(血輸注量、輸血費用)行t計算檢驗,表示以(數據均值±差值)形式,計數數據值(不良反應率、產婦對護理干預的認可度)行卡方計算檢驗,表示以(n,%)形式。數據的差異性具備統計適用意義計P<0.05,反之則無。
2 結果
2.1 兩組產婦的血輸注量、輸血費用比較
研究組產婦的血輸注量、輸血費用均顯著少于常例組產婦的血輸注量、輸血費用,數據的差異性具備統計適用意義(P<0.05)。見表1。
表1 兩組產婦的血輸注量、輸血費用比較()

表1 兩組產婦的血輸注量、輸血費用比較()
2.2 兩組產婦的不良反應率比較
研究組產婦的不良反應率顯著低于常例組產婦的不良反應率,數據的差異性具備統計適用意義(P<0.05)。見表2。

表2 兩組產婦的不良反應率比較[n(%)]
2.3 兩組產婦對護理干預的認可度比較
研究組產婦對護理干預的認可度顯著高于常例組產婦對護理干預的認可度,數據的差異性具備統計適用意義(P<0.05)。見表3。
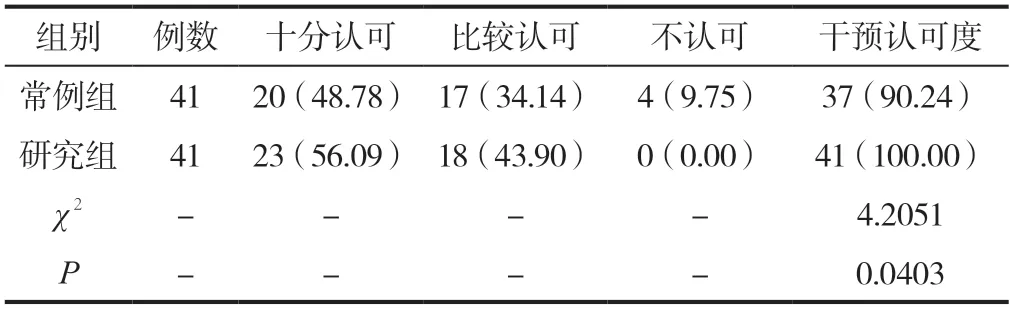
表3 兩組產婦對護理干預的認可度比較[n(%)]
3 討論
隨著醫療衛生事業的發展,擇期剖宮產可以有效解決難產和某些產科合并癥,但相較于自然分娩來說也具有一定的不足之處,術中易引發感染或并發大出血等情況,需提前做好輸血準備并隨時監測產婦生命體征,及時進行血液輸注治療。
目前較多采用異體輸血方法,但產婦易出現過敏、溶血、發熱、紫癜等不良反應,甚至可通過輸血進行疾病的傳播[4]。有研究指出異體輸血導致產婦出現免疫功能抑制與其中的白細胞及血漿成分有關,因此近些年多將異體血中的白細胞濾除后使用,從理論上可以減輕產婦出現免疫功能的抑制作用,降低產婦術后發生合并癥的風險[5]。此外,血源的緊張,產生了一定供需矛盾,部分稀有血型更是無法及時進行交叉配血,進而醫師越來越多采用了自體輸血形式。
自體輸血可以有效規避異體輸血造成的意外事件情況發生,但由于其實施需要考慮產婦自身狀態、麻醉實施技術、手術時間長短、醫療檢測技術等多種干擾因素,需對其是否對免疫功能產生影響做進一步的研究分析。
本文研究結果表明,異體輸血可出現抑制機體免疫球蛋白的合成,產婦出現惡心嘔吐等輸血反應概率更大(14.63%),但自體輸血并未對產婦的免疫功能造成較大影響,此外自體血回輸產婦的輸血量較少,自體血液供應給避免了血液保存的費用,降低了輸血成本,更易被產婦所接受,產婦對護理干預的認可度也更高(100.00% vs 90.24%),所有數據的差異性具備統計適用意義(P<0.05)[6]。這說明,自體血回輸對產婦機體免疫功能造成的影響較小,降低了不良反應等意外事件的發生風險,且血液的保存等成本得到了更好地控制,降低輸血治療的成本,產婦內心更易接受,加之有效護理干預,產婦對治療及護理的配合度更佳。
但也應注意以下幾點注意事項:①應保證產婦術中自體血回收期間,失血不超過24h,保證紅細胞壓積率;②對于大量輸血產婦,應及時給予凝血因子、膠體液、血漿及血小板的補充,避免產婦術中出現組織水腫現象;③自體回收血應嚴格把握適應證,需在腹腔流動血≤24h 出血、無陰道后穹隆穿刺、未發生感染及發熱現象時適用;④應當與護理相結合,保證無菌操作,提前做好血液輸注準備,對產婦進行術前輸血健康教育,引導其正確認識術中自體血回收,更好配合治療及護理;⑤對血液回收回輸的護理也可以減少發熱、溶血等輸血反應的出現,以保證自體血回輸可以滿足產婦的需求,穩定其生命體征。也應注意監測其血紅蛋白、血白細胞比容等,若指標正常則無需額外補充異體庫存血[7]。
綜上所述,在剖宮產并發大出血產婦術中的輸血中,采用自體血回輸辦法,對產婦的免疫功能影響更小,更具安全性,且自體血回收更節省時間,可以保證迅速恢復產婦血容量、糾正其休克癥狀的同時,穩定產婦的血壓、心率等生命體征,解決了庫存血液供應給不足的矛盾,且僅需一套自體血回收耗材,節省了醫院的人力及物力資源,有效降低了產婦的經濟負擔,徹底避免了產婦發生血源性傳播疾病的感染,產婦對輸血治療及護理干預的認可度也更高,更利于護患、醫患關系的和諧發展,值得普及使用。

