經(jīng)鼻高流量氧療與無(wú)創(chuàng)通氣治療慢性阻塞性肺疾病急性加重合并呼吸衰竭的效果比較*
盧健聰,邱惠中,陳麗麗
惠州市中心人民醫(yī)院 1呼吸二區(qū),2急診科,3感染內(nèi)科(廣東惠州 516001)
呼吸衰竭是慢性阻塞性肺疾病急性加重(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)常見(jiàn)的嚴(yán)重并發(fā)癥,無(wú)創(chuàng)通氣(non invasive ventilation,NIV)是首選的治療手段,NIV治療COPD的成功率可達(dá)80%~85%[1],但在臨床實(shí)踐中發(fā)現(xiàn)NIV的不良反應(yīng)多(如口腔干燥、舒適度差、胃腸脹氣、誤吸等),導(dǎo)致部分患者無(wú)法耐受NIV[2],國(guó)外文獻(xiàn)報(bào)道其發(fā)生率可達(dá)20%~25%,對(duì)NIV不耐受的問(wèn)題研究不多,多數(shù)停留在選擇合適連接方法、患者心理教育、調(diào)整人機(jī)同步性等,無(wú)法從根本解決問(wèn)題。經(jīng)鼻高流量氧療(high-flow nasal cannula oxygen therapy,HFNC)是一種新型的氧療方法,提供精確的氧濃度 (21%~100%),舒適的溫度以及100%相對(duì)濕度的可調(diào)氣流(10~60 L/min),佩戴方便的鼻塞系統(tǒng),實(shí)現(xiàn)了良好的呼吸支持,對(duì)低氧血癥的治療效果確切[3],但有學(xué)者對(duì)HFNC的有效性提出質(zhì)疑[4],建議深入研究以確定其適應(yīng)證,特別是HFNC對(duì)AECOPD的呼吸衰竭的研究仍比較少。因此有必要開(kāi)展此方面的研究,本研究選取AECOPD合并呼吸衰竭的患者,予HFNC治療,對(duì)比標(biāo)準(zhǔn)方案NIV治療,比較兩組的一般資料、APACHE Ⅱ評(píng)分,比較兩組治療前、治療2 h后、治療24 h后的pH值、動(dòng)脈氧分壓(PaO2)、動(dòng)脈二氧化碳分壓(PaCO2)、氧合指數(shù)(OI、PaO2/FiO2)變化,比較兩組治療后的轉(zhuǎn)歸、治療失敗率及并發(fā)癥。
1 資料與方法
1.1 一般資料 選擇我院2018年7月至2019年10月住院的100例AECOPD所致急性呼吸衰竭的患者進(jìn)行研究,通過(guò)隨機(jī)數(shù)字表的方法分為兩組,每組50例。觀察組予HFNC治療,對(duì)照組予NIV治療。兩組同時(shí)予抗感染、解痙平喘、祛痰等常規(guī)治療。已經(jīng)通過(guò)醫(yī)院倫理委員會(huì)審核批準(zhǔn),同時(shí)患者及家屬簽署研究知情同意書(shū)。AECOPD、呼吸衰竭的診斷標(biāo)準(zhǔn)參照《內(nèi)科學(xué)》第9版(人民衛(wèi)生出版社)。
納入標(biāo)準(zhǔn):所有患者符合下例條件:(1)清醒能夠合作,動(dòng)脈血?dú)鈖H>7.25,無(wú)嚴(yán)重低氧血癥需要作緊急氣管插管或氣管切開(kāi);(2)血流動(dòng)力學(xué)穩(wěn)定;(3)無(wú)惡心、嘔吐和消化道出血;(4)無(wú)嚴(yán)重的肝、腎、心功能不全;(5)無(wú)鼻面部創(chuàng)傷,具備自行咳痰能力。
1.2 方法 觀察組:HFNC設(shè)備(AIRVOTM2 Humidifier,F(xiàn)isher&Paykel),初始設(shè)置參數(shù):溫度 34℃,流量 35 L/min,流量每次遞增5 L/min,吸氧濃度(FiO2)40%~50%。
對(duì)照組:無(wú)創(chuàng)呼吸機(jī)設(shè)備(PHILIPS V60),初始設(shè)置參數(shù):IPAP 8~12 cmH2O,EPAP 4~6 cmH2O,F(xiàn)iO240%~50%,吸呼比(I∶E)=1.5~2.5,壓力上升時(shí)間0.1 s。
以上兩組入院后持續(xù)治療,根據(jù)患者癥狀、氧合、血?dú)獾惹闆r調(diào)節(jié)各參數(shù),同時(shí)予以常規(guī)藥物治療,包括抗生素、支氣管擴(kuò)張劑、祛痰劑、糖皮質(zhì)激素等,病情好轉(zhuǎn)后逐漸下調(diào)參數(shù)至成功脫機(jī),若出現(xiàn)病情惡化或并發(fā)癥,及時(shí)予以相應(yīng)處理,達(dá)到氣管插管指征則隨時(shí)終止治療,立即轉(zhuǎn)為有創(chuàng)機(jī)械通氣。
評(píng)價(jià)方法:患者經(jīng)過(guò)上述治療后,臨床癥狀好轉(zhuǎn),成功脫機(jī),符合出院標(biāo)準(zhǔn),則定義為治療成功;治療期間轉(zhuǎn)換通氣方式(轉(zhuǎn)換為另一組呼吸支持方式),或者出現(xiàn)氣管插管有創(chuàng)機(jī)械通氣,或者死亡均視為治療失敗。
1.3 觀察指標(biāo) 登記兩組的一般情況:性別、年齡、COPD病史年限、治療前APACHE Ⅱ評(píng)分;使用美國(guó)雅培i-stat床邊血?dú)夥治鰞x,記錄兩組治療前、治療2 h后、治療24 h后的pH值、PaO2、PaCO2、OI,記錄兩組的治療轉(zhuǎn)歸,比較兩組的治療失敗率、氣管插管率、放棄或病死率以及并發(fā)癥。
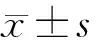
2 結(jié)果
2.1 兩組一般情況比較 兩組在性別、年齡、COPD病史年限、APACHE Ⅱ評(píng)分方面的差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表1。
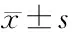
表1 兩組一般情況的比較
2.2 兩組治療2 h后血?dú)夥治龅谋容^ 兩組在治療前,pH值、PaO2、PaCO2的差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。治療2 h后,兩組的PaO2較前升高,觀察組高于對(duì)照組,但差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),兩組的PaCO2較前下降,但差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組在治療前后,pH值的差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表2。
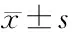
表2 兩組治療2 h后的血?dú)夥治霰容^
2.3 兩組治療24 h后血?dú)夥治龅谋容^ 兩組在治療24 h后,PaO2較前繼續(xù)升高,觀察組PaO2、OI明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),兩組的PaCO2較前繼續(xù)下降,但差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組在治療前后,pH值的差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表3。
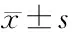
表3 兩組治療24 h后的血?dú)夥治霰容^
2.4 兩組治療后結(jié)局的比較 50例觀察組患者治療失敗率28%,稍低于對(duì)照組(30%),但差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),兩組轉(zhuǎn)歸在氣管插管、轉(zhuǎn)變通氣方式、放棄或死亡轉(zhuǎn)歸方面的差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組在并發(fā)癥方面的比較,觀察組不耐受發(fā)生率明顯低于對(duì)照組(P<0.05),但在胃脹氣、誤吸、肺炎、口咽干燥的發(fā)生率比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表4。
3 討論
AECOPD合并的呼吸衰竭多以Ⅱ型呼吸衰竭為主要類(lèi)型,NIV在AECOPD中的應(yīng)用已經(jīng)有近30年的歷史,一項(xiàng)meta分析納入14項(xiàng)隨機(jī)試驗(yàn),NIV降低了AECOPD病死率、氣管插管率和治療失敗率,還減少了住院時(shí)長(zhǎng)及治療相關(guān)并發(fā)癥[5]。NIV已成為AECOPD患者的首選通氣支持方式[6]。但在臨床實(shí)踐中發(fā)現(xiàn)NIV存在各種不良反應(yīng),導(dǎo)致部分患者無(wú)法耐受NIV,甚至造成患者直接放棄NIV而改用氣管插管機(jī)械通氣,延長(zhǎng)了住院時(shí)間和住院費(fèi)用。目前不耐受已成為制約NIV治療的關(guān)鍵因素。

表4 兩組治療后轉(zhuǎn)歸和并發(fā)癥的比較 例(%)
HFNC是近年來(lái)出現(xiàn)的一種新型的氧療方式,具有穩(wěn)定可調(diào)節(jié)的吸入氧濃度、良好的氣道溫濕化、改善通氣效率、呼氣相微正壓等的生理學(xué)效應(yīng)。HFNC從2014年開(kāi)始在中國(guó)大陸廣泛應(yīng)用,短短5年時(shí)間,HFNC的臨床療效得到臨床醫(yī)生的廣泛認(rèn)可。2019 GOLD指南指出[1]:對(duì)于急性低氧血癥的呼吸衰竭患者,HFNC可能作為標(biāo)準(zhǔn)氧療或無(wú)創(chuàng)機(jī)械通氣的替代措施。有研究表明HFNC可減少存在低氧血癥和急性呼吸衰竭患者的插管率或病死率。
本研究結(jié)果顯示:治療2 h后,盡管兩組的pH值、PaO2、PaCO2都有改善,但差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。治療24 h后,HFNC組患者的PaO2和OI明顯高于NIV組(P<0.05),兩組pH值、PaCO2均無(wú)明顯差異(P>0.05)。提示這兩種通氣方式對(duì)AECOPD合并呼吸衰竭均有較好的治療效果,但HFNC的優(yōu)勢(shì)突出表現(xiàn)在持續(xù)性的改善低氧血癥方面,考慮與HFNC具有以下生理學(xué)效應(yīng)有關(guān):(1)HFNC在咽部可產(chǎn)生較小的氣道壓力,當(dāng)流量為60 L/min時(shí),壓力可達(dá)8.7 cmH2O[7],類(lèi)似CPAP效應(yīng),減少呼吸做功,改善氧合。患者的鼻咽部壓力隨著流量的增加而增加[8],口腔關(guān)閉后CPAP效應(yīng)最為明顯;(2)HFNC通過(guò)增加呼氣末肺容積和潮氣量來(lái)降低呼吸頻率并改善呼吸困難和氧合作用[9];(3)高流量的氣體進(jìn)入鼻咽能夠洗刷上呼吸道死腔,降低了生理死腔,提高通氣效率,增加有效通氣量,減少二氧化碳潴留[10];(4)呼吸窘迫患者會(huì)出現(xiàn)很高的吸氣流量,甚至超過(guò)標(biāo)準(zhǔn)吸氧設(shè)備的流量,因而會(huì)夾雜室內(nèi)空氣,導(dǎo)致實(shí)際FiO2低于設(shè)置值,HFNC的流量通常超過(guò)患者吸氣流量,僅夾雜極少量的室內(nèi)空氣,因此輸送的FiO2更可靠[11];(5)HFNC對(duì)吸入氧氣的加溫加濕,有利于清除分泌物,也可減少呼吸功,避免氣道干燥和上皮損傷[12]。HFNC對(duì)急性低氧性呼吸衰竭患者的氧合改善已有大量的循證醫(yī)學(xué)證據(jù)。最近對(duì)9項(xiàng)隨機(jī)試驗(yàn)進(jìn)行meta分析后發(fā)現(xiàn),對(duì)比傳統(tǒng)氧療策略,HFNC可降低氣管插管率(RR0.85,95%CI0.74~0.99)和氧療升級(jí)率(轉(zhuǎn)變成無(wú)創(chuàng)或有創(chuàng)機(jī)械通氣)[13]。Frat等[14]研究了310例非高碳酸血癥性低氧性呼吸衰竭成人患者,HFNC組、標(biāo)準(zhǔn)氧療組和NIV組的氣管插管率并無(wú)差異,分別為38%、47%和50%,該研究結(jié)果于 2015 年發(fā)表于新英格蘭醫(yī)學(xué)雜志。
本研究結(jié)果還顯示:HFNC組與NIV組患者的治療失敗率差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),兩組在氣管插管、轉(zhuǎn)變通氣方式、放棄或死亡轉(zhuǎn)歸的比較均差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。HFNC組不耐受發(fā)生率明顯低于NIV組(P<0.05),胃脹氣、誤吸、肺炎、口咽干燥的發(fā)生率差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。由于HFNC不影響患者說(shuō)話(huà)、飲食、口腔護(hù)理等,無(wú)鼻面部的壓迫感,消除患者的恐懼、緊張感,鼻塞柔軟易彎曲,佩戴舒適度高[15],所以患者耐受性更好,提高患者和醫(yī)護(hù)人員的接受度。另外HFNC還具有主動(dòng)加溫、加濕效果,避免了患者氣道干燥,同時(shí)也增加了患者的耐受性,同步性更好,而NIV僅靠濕化瓶產(chǎn)生被動(dòng)的濕化,氧氣不能得到有效的濕化[16]。Sun等[17]的觀察性隊(duì)列研究發(fā)現(xiàn),在患有中度高碳血癥性呼吸衰竭的的COPD患者中,與NIV相比,HFNC的使用不會(huì)導(dǎo)致治療失敗率的增加,兩組28 d病死率無(wú)明顯差異。國(guó)內(nèi)劉曉等[18]研究也發(fā)現(xiàn),HFNC、NIV的再次插管、氣管切開(kāi)率均較低,且HFNC舒適度、耐受性更佳、不良反應(yīng)少。
總之,對(duì)AECOPD合并呼吸衰竭的患者,HFNC與NIV對(duì)比,并不處于劣勢(shì),具有相似的治療效果,HFNC在改善氧合效果更顯著,治療耐受性更好,并發(fā)癥少,成為AECOPD合并呼吸衰竭的另一通氣方式。當(dāng)然作為一種新的呼吸支持方式,HFNC仍需要更多的臨床高質(zhì)量的研究加以評(píng)估和證實(shí)。

