急性甲型肝炎伴血小板減少及溶血性貧血1例報告
李臘梅, 朱 琦, 陳 林, 楊新樂, 許 芳, 蔡艷俊, 牛俊奇, 李婉玉
吉林大學第一醫院 肝膽胰內科, 長春 130021
急性甲型肝炎是急性感染HAV后導致的以乏力、黃疸、腹部不適、食欲減退、肝功能異常為特征的肝損傷,而免疫介導的肝外表現和血液學并發癥在急性甲型肝炎中相對少見,主要見于成人急、慢性乙型肝炎和丙型肝炎[1]。查閱國內外文獻發現關于急性甲型肝炎同時并發血小板減少和溶血性貧血非常罕見。本科室近期收治了1例中年男性感染HAV后導致重度血小板減少和溶血性貧血的病例,現報告如下。
1 病例資料
患者男性,42歲,因“發熱4 d,腰痛3 d,發現肝功能異常2 d”于2020年7月17來本院就診。患者4 d前無明顯誘因出現發熱,最高體溫達38.4 ℃,畏寒,無寒戰,予以布洛芬混懸液退熱治療1 d后體溫降至正常,未再出現發熱,3 d前出現腰痛,尿色加深,呈醬油色,遂就診于本院急診,肝功能提示異常,病程中乏力、食欲下降,余無明顯伴隨癥狀,尿量正常,體質量無明顯變化。
既往否認慢性病史,否認肝炎、結核等傳染病史及接觸史,否認肝損傷藥物服用史,無肝病家族史,無飲酒史,發病前15 d食用過海鮮。查體:輕度貧血貌,皮膚鞏膜黃染,腎區無叩擊痛,余查體未見明顯異常。
血常規:白細胞 16.37×109/L,中性粒細胞11.67×109/L,紅細胞 3.54×1012/L,血紅蛋白131 g/L,血小板33×109/L;肝功能:AST 691.5 U/L,ALT 519.2 U/L,GGT 115.4 U/L,TBil 108 μmol/L,DBil 11.8 μmol/L,IBil 96.2 μmol/L;抗-HAV-IgM抗體 9.321 s/co 陽性;其他肝炎病毒血清學標志物、CMV、EBV、出血熱血清學指標均為陰性;ANA、抗線粒體M2抗體、銅藍蛋白均正常。尿液常規檢查:尿膽原(3+),尿膽紅素陰性,尿潛血(3+),尿蛋白(2+),尿紅細胞計數314.3/μl,尿紅細胞56.6/HPF,尿白細胞及計數正常;肌酐62.5 μmol/L,腎小球濾過率147.6 ml/min;網織紅細胞計數:網織紅細胞百分比5.56%,網織紅細胞絕對值 0.1635×1012/L;血漿游離血紅蛋白 60.0 mg/L;觸珠蛋白:0.07 g/L 陽性;抗血小板抗體陰性。全腹CT平掃:(1)脂肪肝;(2)右腎囊腫。初步診斷為:病毒性肝炎、甲型、急性黃疸型,貧血。予以乙酰半胱氨酸、二氯醋酸二異丙氨、丁二磺腺苷蛋氨酸腸溶片、熊去氧膽酸片、雙環醇片改善肝功能及對癥治療4 d后,患者轉氨酶及膽紅素水平明顯下降,血小板水平及尿常規恢復正常,但紅細胞及血紅蛋白的水平有所降低,于入院第7天血紅蛋白降至最低值,為92 g/L,血液科會診考慮不除外溶血性貧血,建議完善貧血相關檢查及骨髓細胞學檢查。查紅細胞滲透試驗陰性;尿含鐵血黃素陰性;直接抗人球蛋白試驗(C3d) 陽性;血培養及骨髓培養均示陰性;骨髓涂片結果(圖1)示:增生性貧血;嗜多染紅細胞及球形紅細胞易見,其中球形紅細胞占19.5%;骨髓活檢示:骨髓有核細胞增生活躍,粒紅比例降低。診斷為溶血性貧血。給予改善肝功能治療8 d,出院時患者轉氨酶、膽紅素、血小板基本恢復正常,血紅蛋白升至99 g/L,出院后隨訪2周,復查肝功能、血常規均恢復正常(表1,圖2)。
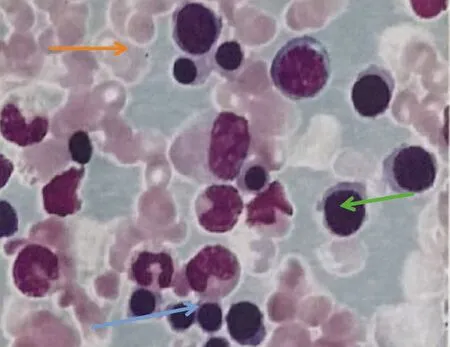
注:骨髓增生活躍,有核細胞增生活躍,紅系增生活躍,以中晚幼紅細胞為主(綠色剪頭示中幼紅細胞,藍色剪頭示晚幼紅細胞,橙色剪頭示嗜多染紅細胞)。圖1 骨髓涂片檢查結果(瑞特-吉姆薩染色方法,×100)

表1 患者入院前、治療期間及出院后隨訪2周的血常規及肝功能變化情況
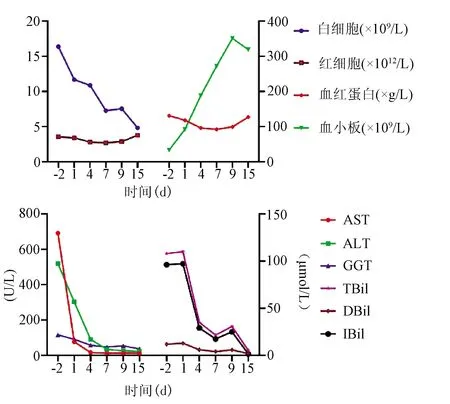
圖2 患者血常規及肝功能變化趨勢圖
2 討論
急性甲型肝炎是HAV引起的主要通過糞-口途徑傳播的傳染病[2],食用可疑海產品患甲型肝炎的危險性為不食者的3.44倍[3],病程常呈自限性,臨床主要表現為乏力、食欲減退、肝功能異常及黃疸[4],很少會出現肝外表現,如皮疹、關節痛、白細胞增多性血管炎、腎小球腎炎、關節炎、中毒性表皮壞死松解癥、心肌炎、腎衰竭、視神經炎,橫貫性脊髓炎或多發性神經炎[5]。
本患者急性起病,發病前15 d食用過海鮮,考慮當時感染HAV的可能性大,潛伏期內發病以發熱、黃疸、肝功能異常為主要表現,檢查提示甲肝抗體IgM陽性,故急性甲型肝炎診斷明確。本例患者在病初及肝功能改變最明顯的時候出現重度血小板減少,血小板最低33×109/L,無出血傾向。經治療后,血小板隨肝功能好轉亦恢復至正常。該患骨髓涂片示骨髓增生活躍,未見異常細胞,可以排除再生障礙性貧血、白血病、骨髓增生異常綜合征及陣發性睡眠性血紅蛋白尿癥等疾病導致的血小板減少,故血小板減少原因考慮與HAV感染有關。Kumar等[6]的一項前瞻性研究表明兒童感染HAV后并發血小板減少的發生率為5.1%;血小板最低為2×109/L[7]。而甲型肝炎合并血小板減少的具體機制尚不清楚,Shenoy等[1]認為急性甲型肝炎合并血小板減少癥可能與免疫介導的外周血小板破壞、骨髓抑制、病毒相關噬血細胞綜合征等機制有關,結合本例患者骨髓象提示無骨髓抑制,且未見噬血細胞,故可能與外周血小板破壞有關。據相關文獻報道[7-8]急性甲型肝炎合并血小板減少通過人血丙種球蛋白、類固醇激素、輸血小板、維生素B4、利血生等對癥治療后,血小板恢復正常,預后較好,而該患除改善肝功能治療外,無其他特殊治療,血小板恢復正常,說明急性甲型肝炎導致血小板降低可能為一過性改變,且為自限性,對預后無影響。
隨病情發展,該患血小板水平逐漸恢復,但紅細胞及血紅蛋白進行性下降,于入院第7天血紅蛋白水平降至最低值,為92 g/L,患者病初有無法解釋的腰痛,尿呈醬油色,膽紅素以IBil升高為主,尿膽紅素陰性,尿膽原(3+),網織紅細胞絕對值升高,C3d陽性,骨髓呈溶血性貧血改變,符合溶血性貧血診斷,血漿游離血紅蛋白升高,觸珠蛋白(血清結合珠蛋白)降低,尿含鐵血黃素陰性,血管內溶血早期尿含鐵血黃素呈陰性,故患者的貧血檢查結果符合血管內溶血的改變。患者入院前4 d間斷出現發熱,白細胞最高達16.37×109/L,口服布洛芬混懸液1 d后,體溫降至正常,查閱相關資料,未發現布洛芬混懸液引起溶血性貧血的相關報道,入院后復查血常規示白細胞為11.67×109/L,急性甲型肝炎一般不引起白細胞升高,考慮不除外合并其他非嗜肝病毒感染的可能,查CMV、EBV、出血熱血清學指標均為陰性,血培養及骨髓培養亦示陰性,患者無尿路刺激癥,尿量正常,查體腎區無叩擊痛,尿紅細胞計數升高,尿白細胞及計數正常,肌酐、腎小球濾過率均正常,泌尿系CT未見異常,入院3 d后復查尿常規恢復正常,綜上,排除退熱藥、其他非嗜肝病毒感染、泌尿道結石或感染引起的溶血性貧血及腎功能損害導致的尿蛋白,考慮為HAV并發溶血性貧血,隨肝功能恢復,血紅蛋白亦恢復正常也支持上述觀點。機制可能與感染(由于感染HAV,導致肝功能嚴重受損,感染誘發溶血)[9]或遺傳有關。溶血性貧血的治療因急性甲型肝炎并發溶血性貧血的類型不同而異,可通過類固醇激素、輸注紅細胞、靜脈注射免疫球蛋白、脾切除、血漿置換、血液透析等方法治療[5,10]。急性甲型肝炎合并溶血性貧血臨床起病較急,病程長,預后較差,病情嚴重者可導致死亡,本例患者少見之處為未經特殊治療亦自行恢復。
急性甲型肝炎同時合并血小板減少和溶血性貧血的肝外表現極為罕見,文獻中報道的僅有2例[8,11]。回顧性分析該患者的疾病特點,臨床醫生因肝損傷、血小板低、貧血、尿蛋白陽性等不典型臨床表現,曾懷疑腎綜合征出血熱以及血液系統疾病,后詢問近期有海鮮食用史以及完善甲肝抗體后診斷為急性甲型肝炎,急性甲型肝炎可同時出現血小板降低和溶血性貧血,且兩者的出現可以不平行,不給予特殊治療,對預后無影響。臨床醫生應提高分析和辨別能力,提升臨床思維能力,加強對甲型肝炎多樣性的認識,病毒性肝炎并發溶血性貧血時,由于急性溶血的臨床表現常被肝炎的臨床表現所掩蓋,尤其是病情重、發展快者極易被漏診或誤診為重型肝炎[12],為此,臨床醫師對該病必須有所警惕, 以便早期發現及時處理。
利益沖突聲明:所有作者均聲明不存在利益沖突。
作者貢獻聲明:李臘梅負責文獻查詢,文章思路形成及撰寫;朱琦、陳林、楊新樂負責文獻查詢及數據收集分析;許芳、蔡艷俊、李婉玉負責提供文章選題;牛俊奇提供文章修改意見;李婉玉負責擬定寫作思路,課題設計及修改文章。

