Rotterdam CT評分、改良早期預警評分及腦脊液降鈣素原清除率對重型顱腦損傷預后評估的價值研究
尚 彬,范潤金,張 淵,云德波,宋旭東,羅 波,王 林
(南充市中心醫院神經外科,川北醫學院第二臨床醫學院,四川 南充 637000)
重型顱腦損傷是指直接或間接暴力導致患者昏迷超過6h,神經系統陽性指征明顯,存在再次昏迷或意識障礙逐漸加重的現象,主要包括顱內腦挫裂傷、腦實質血腫、顱骨骨折、硬膜下/外血腫、蛛網膜下腔出血、腦疝等表現[1-2]。重型顱腦損傷致死率、致殘率相對較高,且部分患者預后不佳,因此需對此類患者行早期準確的判斷和評估從而減少預后不良情況的發生,提高患者預后生活水平。多層螺旋CT(multisliecs helieal CT,MSCT)可較準確檢測顱內損傷情況,對顱腦損傷預后評估具有重要參考價值,可判斷病灶數量、大小、部位、范圍等情況,并可根據患者CT征象進行Rotterdam CT評分從而評估患者病情嚴重程度和預后[3-4]。改良早期預警評分(modified early warning score,MEWS)為潛在危急重癥患者的主要評分工具,通過評估患者的呼吸、心率、收縮壓、腋下體溫及意識情況,快速評估患者的潛在危險性和病情嚴重程度,以便及時、迅速對患者分流并救治[5-7]。降鈣素原(procalcitonin,PCT)為無激素活性的降鈣素前肽物質,是一種蛋白質,在機體發生感染、膿毒癥、器官衰竭等異常情況時,PCT濃度會異常增高,反映了機體炎性反應的活躍程度,其在指導臨床抗菌藥物的應用方面具有較高價值。血清PCT水平與顱腦損傷預后關系不明顯,但持續高水平PCT與患者病死率存在一定關系,腦脊液降鈣素原清除率(PCT clearance,PCTc)對患者預后評價具有更大的價值[8-9]。因此,本研究旨在探討MSCT、MEWS及腦脊液PCTc對重型顱腦損傷預后評估的價值。
資料與方法
1 一般資料
納入標準:重型顱腦損傷; 顱腦損傷后24h內入院就診并行MSCT檢查; 因Rotterdam CT評分在14歲以下患者中未得到確認,故納入患者年齡>15歲; 入院時未進行抗感染治療。排除標準:合并有既往顱腦出血、腦梗死或腫瘤性病變; 合并心臟、肝臟、腎臟等臟器嚴重功能障礙; 合并有重型顱腦損傷、胸部及腹部等嚴重創傷。
回顧性分析2012年4月—2019年12月筆者醫院神經外科收治的125例重型顱腦損傷患者的臨床資料及影像學資料,收集所有患者的MSCT、MEWS、腦脊液PCTc及預后情況。其中男性76例,女性49例;年齡16~65歲,平均40.5歲; 道路交通傷68例,高處墜落傷35例,摔傷16例,擊打傷或砸傷6例。
2 方法
2.1MSCT檢查 采用德國西門子Force CT (SOMATOM Definition Force; Siemens Healthcare,Forchheim,Germany)對所有患者進行頭顱CT檢查,且根據患者病情及時復查頭顱CT,掃描基線與眥耳線平行,掃描參數:管電壓120KV,電流200mA,層厚5mm,重建層厚1mm,并行多平面重建(MPR)。
2.2Rotterdam CT評分[10]24h內入院并行CT檢查,評估患者Rotterdam CT評分。基底池(中腦周圍腦脊液池):正常為0分,受壓改變為1分,閉塞為2分; 中線結構:未見偏移為0分,偏移為1分; 硬膜外血腫:無為0分,有為1分; 腦室出血/蛛網膜下腔出血:無為0分,有為1分; 最后在總得分基礎上加1分,總分6分。相應顱腦損傷分為6級:彌漫損傷I級,顱腦CT正常; 彌漫損傷II級,基底池及腦實質基本正常,中線結構偏移<5mm,高低混雜密度體積<25mL,可有骨碎片或異物; 彌漫損傷III級,基底池受壓改變,中線結構偏移<5mm,高低混雜密度體積<25mL; 彌漫損傷IV級,中線結構偏移>5mm,高低混雜密度體積<25mL; 局灶損傷V級,不需外科手術清理的病灶; 局灶損傷VI級,高低混雜密度體積>25mL,需手術治療。
2.3MEWS[11]所有患者入院時即由護士長進行MEWS,主要評估患者收縮壓、呼吸、腋下體溫、心率和意識,其中意識以快速意識狀態評分系統(Alert; responding to Voice; responding to Pain; Unresponsive,AVPU)進行評估,體溫為0~2分,其余各項指標為0~3分,總分14分,患者所得分值越高,代表患者病情越嚴重。
2.4腦脊液PCTc計算[12]腦脊液通過重型顱腦損傷術后側腦室引流,通過分離、離心(離心半徑:15cm;離心速度:3000r/min)取上層清液,去除其內混雜血液成分后獲得,標本均在無菌條件下采集。所有患者分別于術后進入ICU第1天及第3天進行腦脊液PCT水平檢測(分別記為PCT-1、PCT-3),PCT檢測方法為電化學發光免疫分析法(ECLIA),定義PCTc(%)=(PCT-1值-PCT-3值)/PCT-1值×100%。
3 預后評估
根據格拉斯哥預后評分(GOS)分級標準對患者出院時及出院6個月后情況進行預后分組,分為死亡(1分)、植物生存(2分)、重度(3分)、輕度殘疾(4分)、恢復良好(5分),1~3分為預后不良,4~5分為預后良好。
4 Rotterdam CT評分、MEWS評分、腦脊液PCTc對重型顱腦損傷的預后評估方法
應用ROC曲線分別分析三種方法及三種方法同時應用對重型顱腦損傷預后評估的價值,以縱坐標代表敏感度(該指標越高代表診斷的準確率越高),橫坐標代表特異度(該指標越低代表診斷的誤判率越低),從而計算出曲線下面積(AUC),AUC值越大其診斷效果越好。采取AUC分析MSCT影像征象的Rotterdam CT評分、MEWS評分結合腦脊液PCTc對重型顱腦損傷預后評估的準確度、特異度、敏感度。
5 統計學分析
結 果
1 患者預后情況及MSCT影像學表現
本組死亡12例,存活113例; 根據GOS對患者出院時及出院6個月后情況進行預后分組,預后不良組51例,預后良好組74例。其中63例出現多發(≥3個腦葉)腦挫裂傷并血腫形成; 32例為散在(≤2個腦葉)腦挫裂傷并血腫形成,表現為腦實質內多發結節、斑片狀、片狀高密度影及周圍低密度水腫區; 47例出現顱骨骨折,其中11例為粉碎性骨折,13例為凹陷性骨折,9例為開放性骨折,14例為線性骨折,顱骨骨折間接征象有顱內積氣、積液以及副鼻竇/乳突積血、積液、滲出等征象; 41例出現蛛網膜下腔出血,12例出現腦室出血,直接征象為腦室、腦池、腦溝內見鑄形高密度影填充; 37例出現硬膜下血腫,32例出現硬膜外血腫,表現為梭形或新月形高密度影; 52例可見中線結構不同程度偏移,其中8例出現明顯偏移并腦組織顯示不清,提示腦疝形成,36例表現為局限性或彌漫性腦組織腫脹并密度降低、邊緣模糊,灰白質交界區分界不清,見圖1、2。

圖1 患者男性,38歲,重型顱腦損傷伴顱內多發血腫,預后良好。a.3D三維重建示面顱骨多發粉碎性骨折; b.基底池正常,未見明顯受壓推移或閉塞; c.雙側額葉多發腦挫裂傷并血腫形成,蛛網膜下腔出血,腦室積血,硬膜外血腫,中線結構未見明顯偏移

圖2 患者男性,60歲,重型顱腦損傷VI級,預后不佳。雙側大腦半球、腦干腫脹模糊,密度減低,右額頂枕顳部硬膜下血腫,蛛網膜下腔出血,基底池閉塞,中線結構明顯偏移并腦干顯示不清,提示可疑合并腦疝形成
2 不同預后患者Rotterdam CT評分比較
預后良好組患者基底池情況評分、中線結構偏移、硬膜外血腫、腦室出血/蛛網膜下腔出血、Rotterdam CT評分均少于預后不良組患者,且差異均有統計學意義(P<0.05)。見表1。
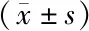
表1 不同預后重型顱腦損傷患者Rotterdam CT評分比較
3 不同預后患者MEWS評分及腦脊液PCTc比較
預后良好組患者MEWS為(4.69±1.52)分,預后不良組患者MEWS為(10.32±2.57)分,兩組患者不同預后重型顱腦損傷MEWS比較差異有統計學意義(t=27.915,P<0.001)。預后良好組患者腦脊液PCT-1中位值為0.35ng/mL(0.06~1.11ng/mL),預后不良組患者腦脊液PCT-1中位值為1.02ng/mL(0.89~2.16ng/mL),兩組比較差異無統計學意義(t=15.274,P=0.538)。預后良好組患者腦脊液PCTc中位值為33.92%(-57.12%~55.97%),預后不良組患者腦脊液PCTc中位值為-62.63%(-81.66%~2.81%),兩組比較差異有統計學意義(t=35.691,P<0.001)。
4 MSCT影像征象的Rotterdam CT評分、MEWS、腦脊液PCTc對重型顱腦損傷預后的評估
MSCT影像征象的Rotterdam CT評分、MEWS結合腦脊液PCTc對重型顱腦損傷預后的評估優于單獨應用Rotterdam CT評分或MEWS評分或腦脊液PCTc,組間比較差異有統計學意義(P<0.05)。見表2。

表2 MSCT影像征象的Rotterdam CT評分、MEWS評分、腦脊液PCTc對重型顱腦損傷預后的評估
討 論
重型顱腦損傷患者為進展性疾病,并發癥較多,預后較差。重型顱腦損傷不可逆轉,其嚴重程度在創傷后已定,故只能治療不能預防,在明確其為重型顱腦損傷后應預防繼發性腦損傷和相繼出現的并發癥[13-14]。
MSCT是診斷顱腦損傷的金標準,一些影像征象可提示顱內壓增高,亦可客觀評估顱內血腫、骨折、腦組織腫脹及水腫等病理改變的范圍、大小等,準確判斷顱腦損傷部位,通過評估基底池情況、中線結構偏移、硬膜外血腫、腦室出血/蛛網膜下腔出血進行Rotterdam CT評分[15-17]。本研究結果顯示Rotterdam CT評分可對重型顱腦損傷程度及患者預后的情況進行評估,顱腦損傷為腦皮質挫傷和(或)顱內血腫而無顱內壓增高體征的患者,少數患者甚至CT無明顯陽性征象者,Rotterdam CT評分多為1~3分; 而顱腦損傷更嚴重、預后不良的患者,表現為中線結構移位/受壓、基底池閉塞/消失有顱內壓增高者,Rotterdam CT評分更高,多為4~6分,與既往研究一致[4,19]。分析原因可能為,首先基底池情況反映腦組織受壓征象,是提示腦干損傷的可靠依據,而腦干具有心血管和呼吸中樞等重要結構及感應器,該部位受累常常會危及患者生命,提示預后不良,基底池閉塞時病死率較高[20-22]。
MEWS是目前臨床評估顱腦損傷患者預后的一種簡單、便捷、高效的評分系統[23]。本研究結果提示MEWS評分越高,病情越重,預后效果更差,與劉春和于徽等[24-25]報道一致。MEWS可提高重型顱腦損傷危重患者的生存率,改善預后[26]。MEWS指標如收縮壓、呼吸、腋下體溫、心率和意識均為患者生命體征,可將患者生命體征量化、數值化,對重型顱腦損傷患者預后有一定的預測能力,為臨床提供客觀、準確、科學的數字依據,從而指導臨床治療。重型顱腦損傷患者血腦屏障破壞導致顱內感染發生率增高,腦脊液PCT增多,病情更加危重且變化快,從而誘發膿毒癥[27-28],因此早期監測與預后評估對患者的治療具有重要作用。PCT是無激素活性的降鈣素前肽物質,在發生膿毒血癥等異常情況下血清PCT濃度會增加,是判斷細菌感染的較好血清標志物。而顱腦損傷后血腦屏障嚴重損失,PCT會直接進入患者腦脊液中,此時直接測定腦脊液PCT可準確顯示患者病情變化,而腦脊液蛋白質、葡糖糖等常規檢查影響因素較多,亦可排除血清PCT測定可能存在的干擾因素,因此PCTc對患者預后評價具有更大的價值。本研究提示腦脊液PCTc可作為重型顱腦損傷預后評估指標之一,對患者風險分層及采取積極的治療,對提高生存率及預后有重要臨床意義,與薛靜等[29]研究一致。本研究顯示 MSCT影像征象的Rotterdam CT評分、MEWS結合腦脊液PCTc對重型顱腦損傷預后的評估價值最佳,AUC值達0.896,其準確度、敏感度、特異度分別為94.23%、94.14%、95.32%。本研究不足之處:影響重型顱腦損傷患者預后的因素較多,本研究并未將合并有既往顱腦出血、腦梗死或腫瘤性病變、臟器嚴重功能障礙者及除重型顱腦損傷外合并胸部、腹部等其他嚴重創傷者納入研究,可能存在一定程度的選擇偏倚。其次,重型顱腦損傷患者腦脊液通過術后引流獲得,未行外科手術治療患者未納入研究,原因在于腰穿獲取腦脊液發生腦疝風險較大,可能導致部分重型顱腦損傷患者數據丟失而造成選擇偏倚。
綜上所述,MSCT影像征象的Rotterdam CT評分、MEWS及腦脊液PCTc均可用于重型顱腦損傷預后的評估,綜合分析應用時可顯著提高其預后評估的準確性。