空氣壓力波聯合功能康復訓練對乳腺癌改良根治術后淋巴水腫以及肢體功能的影響
林美紅 林菊英 梁少芬
廣東省陽江市人民醫院 529500
乳腺癌(Breast cancer,BC)是世界上第二常見的癌癥,也是女性最常見的惡性腫瘤,其發病率呈逐年上升且年輕化的趨勢。在過去的30年里,全球BC的發病率增加了123%,嚴重威脅女性的身心健康[1]。外科干預是治療BC的重要手段,目標部位是乳房、胸部和腋窩,并可能損害目標區域的局部淋巴管,導致回流不暢,引起患肢的沉重感、腫脹,甚至長期的腫脹會降低皮膚質量,容易引起皮膚感染,影響患肢功能[2]。空氣壓力波治療儀(Intermittent pneumatic compression,IPC)能夠促進靜脈回流,改善淋巴液血液循環,具有消腫的作用。而逐步、有效的功能鍛煉,能夠促進肢體功能的恢復。因此,本研究對照組采用BC術后常規護理聯合漸近性功能鍛煉,觀察組則對照組的基礎上加用IPC治療,比較兩組的治療效果。現報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月—2019年1月在本院接受乳腺癌改良根治術的女性患者80例。隨機分為對照組和觀察組,每組40例,納入標準:(1)經病理學首次確診并在本院行改良乳腺癌根治術;(2)年齡18~65歲;(3)生命體征穩定,且術前患肢功能未受影響;(4)患者配合本項研究。排除標準: (1)合并有其他惡性腫瘤; (2)術前患肢已出現功能障礙;(3)存在精神或認知等疾病,不能配合本項研究。兩組患者在年齡、病程、腫瘤 TNM病理分期等一般資料比較差異無統計學意義(P> 0.05) ,具有可比性。見表1。
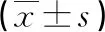
表1 兩組患者一般資料比較
1.2 方法 對照組:(1)常規護理方法包括飲食、心理指導,皮膚護理,開通淋巴通路等;(2)功能鍛煉采用朱麗等[3]設計的漸近性功能康復訓練操,分為早期、中期、晚期三個階段,早期功能康復訓練包括:術后1~14d內逐漸完成握拳、手腕、前臂、肘部、抱肘、頸部、體展等運動功能康復訓練。中期康復訓練包括:術后1~3個月內逐漸完成舒展、側推拉、甩手、擴胸、側舉、上舉、環繞、腹背、體轉、整理等運動功能康復訓練。晚期康復訓練包括:術后3個月后逐漸完成熱身、甩頭、抬頭、伸臂、腰部、轉腰、繞環、整理等運動功能康復訓練。每期康復動作每天堅持訓練2次,每次訓練10min以上。觀察組:在對照組的基礎上使用空氣波壓力治療儀(博華醫療有限公司,型號:WBH-A)。操作流程:患者取平臥位,暴露患肢及其肩部,保持與心臟呈水平位,圍裹袖套于暴露區,壓力設置為60~120mmHg(1mmHg=0.133kPa),壓力由肢體遠端以向近端波浪式充氣加壓60s,排氣30s,反復循環,治療期間密切觀察患者末梢血運、感覺、運動等情況,患者若有不適,暫停治療。治療周期:30min/次,2次/d,7d為1個療程,連續治療6個療程。
1.3 評價指標 門診隨訪比較兩組術后3、6、12個月后淋巴水腫發生率和肩關節功能。利用軟尺測量肘橫紋向下或向上10cm處,并與健側比較,差值在2.0cm以上診斷為淋巴水腫,水腫程度分為輕度、中度、重度,差值<3.0cm為輕度,3.0~5.0cm為中度,>5.0cm為重度。肩關節功能評價采用Constant-Murley肩關節評分量表,該評分量表包括疼痛、日常生活、活動度、肌力等項目,總分100分。
1.4 統計學方法 本研究收集的數據采用SPSS22.0 軟件進行統計分析,計量資料采用均數±方差表示,采用t檢驗或者秩和檢驗,計數資料以百分比表示,采用χ2檢驗。檢驗水準 α=0.05。以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組術后不同隨訪點淋巴水腫發生率比較 在術后3、6、12個月隨訪點,觀察組水腫發生率均低于對照組,組間比較差異有統計學意義(P<0.05)。見表2。

表2 兩組術后不同隨訪點淋巴水腫發生率比較[n(%)]
2.2 兩組術后不同隨訪點肩關節Constant-Murley評分比較 在術后3、6、12個月隨訪點,觀察組肩關節Constant-Murley 評分均高于對照組,組間比較差異有統計學意義(P<0.05)。見表3。

表3 兩組術后不同隨訪點肩關節Constant-Murley評分比較分)
3 討論
乳腺癌相關淋巴水腫 (Breast cancer related lymphedema,BCRL)是BC治療后常見的并發癥之一,據文獻報道,BCRL發生率較高,為13.6%~42.6%[4],淋巴水腫甚至可遲發于術后2~3年[5],嚴重影響患者的日常生活。BCRL的發生與肢體功能的恢復密切相關,相輔相成,一方面BCRL的發生不利于肢體功能的功能康復訓練,另一方面早期患肢欠缺功能康復訓練也會促進BCRL的發生,因此,預防患肢水腫和功能康復訓練應同步進行。IPC和功能康復訓練是預防BCRL發生和改善患肢功能的重要措施,目前已在臨床上廣泛使用。IPC包括充氣和放氣兩個階段,在充氣階段,空氣被吹進袖口(或袖子)中的腔室,靜脈被充氣腔室壓縮,靜脈中的血液被擠出。而在放氣階段,腔中充滿的空氣被釋放,靜脈被減壓,血液比平常更快地流入減壓的靜脈,這種對靜脈反復擠壓的作用,能夠促進血和淋巴液循環的效果,從而減少肢體的水腫。此外,還有研究表明IPC還可以通過清除致痛因子,減輕患者術后疼痛程度,有利于肢體的功能康復訓練[6]。Meta分析表明IPC能有效預防BCRL的發生,但并不能減少患肢體積[7]。因此,單純IPC應用在乳腺癌改良根治術后存在一定的局限性。
功能康復訓練能夠促進肢體血液、淋巴液的循環,能夠有效預防淋巴水腫的發生,同時通過功能康復訓練能夠防止肌肉萎縮及手術瘢痕攣縮,從而減少關節的粘連、僵硬。目前已證實漸進式康復訓練、標準化康復訓練、加速外科康復訓練、分級分期康復訓練等康復模式都能夠有效預防BCRL的發生,利于肢體功能的恢復[3,8-10]。
既往研究表明功能康復鍛煉聯合梯度壓力能夠降低BC患者術后淋巴水腫的發生率,改善患者患肢功能[11]。本研究結果與之相似,與單純功能康復訓練相比較,IPC聯合功能康復訓練在乳腺癌改良根治術后3、6、12個月隨訪中淋巴水腫的發生率顯著降低(P<0.05),肩關節Constant-Murley評分顯著升高(P<0.05),表明IPC聯合能康復訓練能有效降低BCRL的發生,有利于恢復肢體的功能,在臨床上值得推廣使用。

