1例新型冠狀病毒肺炎并發急性胰腺炎的診斷及治療
李春苗,劉會領,羅雁
1天津市海河醫院,天津300000;2天津市呼吸疾病研究所
由嚴重急性呼吸綜合征冠狀病毒-2引起的2019新型冠狀病毒(SARS-CoV-2)疾病(新型冠狀病毒肺炎)已引發全球健康危機,盡管我們對這種病毒的了解越來越多,但是關于新型冠狀病毒對胰腺的影響仍知之甚少。本研究回顧性分析1例新型冠狀病毒肺炎并發胰腺炎的臨床資料,總結其診斷和治療經驗。
1 臨床資料
患者男,57歲,主因“發熱1月,新型冠狀病毒核酸陽性1 d”收入我院,患者1個月前于巴塞羅那與朋友(其后確診為新型冠狀病毒肺炎)聚餐后出現發熱,體溫波動在37.3℃左右,偶有鼻塞流涕,活動后出現氣短,頭痛,無腹痛、腹瀉,無嗅覺及味覺減退等不適,后就診于巴塞羅那當地醫院,考慮為新型冠狀病毒肺炎,隔離治療后癥狀好轉,多次復檢新型冠狀病毒核酸檢測陰性,入院前1周間斷有鼻塞和流涕,自覺發熱,未測體溫,入院前1天行口咽拭子新型冠狀病毒核酸檢測陽性,間斷活動后胸悶氣短,無發熱。化驗血常規顯示:白細胞6.95×109/L、中性粒細胞比率53.1%、淋巴細胞百分比35.4%;C反應蛋白0.62mg/L;新型冠病毒抗體IgM陽性,新型冠病毒抗體IgG陽性。胸部CT示雙肺下葉小斑片樣影及索條影,經市專家組會診考慮為新型冠狀病毒肺炎(普通型),收入我院隔離病房,患者3天未排大便,排氣及小便正常,體質量無變化。既往可疑慢性阻塞性肺疾病病史2年,每日使用格隆溴銨/馬來酸茚達特羅吸入(每日1吸)。吸煙40余年,20支/天,間斷少量飲酒史20余年(每月1~2次,約2兩白酒或500 mL啤酒),近1個月未飲酒。入院時查體:體溫36.5℃、脈搏86次/分、呼吸20次/分、血壓121/74 mmHg、血氧飽和度97%(未吸氧狀態),身高170 cm,體質量55 kg,體質量指數19.03 kg/m2,神志清楚,全身皮膚未見黃染及皮下瘀點、瘀斑,鞏膜無黃染,未見肝掌及蜘蛛痣,心臟查體陰性,雙肺聽診呼吸音清,未聞及明顯的干啰音或濕啰音,腹部平軟,無壓痛,無反跳痛,肝臟未觸及腫大,脾臟未觸及腫大,雙下肢無水腫。
患者入院第1天完善咽拭子新型冠狀病毒核酸檢測陽性,化驗血常規:白細胞7.87×109/L、中性粒細胞比率59.1%、淋巴細胞比率29%、單核細胞比率9.1%、紅細胞計數4.29×1012/L、血小板計數198×10/L;血 氣 分 析(未 吸 氧):pH 7.389,PO278.6 mmHg,PCO240.2 mmHg;動 脈 血 氧 分 壓(PaO2)/吸氧濃度(FiO2):374.2 mmHg;C反應蛋白0.761mg/L;尿常規、凝血系列及B型鈉尿肽前體測定正常,降鈣素原檢測及白介素-6正常,心肌酶、肌紅蛋白、肌鈣蛋白Ⅰ及肌酸激酶同工酶正常,肝腎功能、電解質及血糖正常,甘油三脂、膽固醇、D-二聚體及便常規正常;有創輸血四項陰性,非典型肺炎抗體(包括肺炎支原IgM抗體、肺炎衣原體抗體、嗜肺軍團菌抗體)陰性;血型為AB型RH陽性。胸部CT提示:雙肺下葉多發小斑片影、索條影,考慮炎性病變,雙肺氣腫,雙側胸膜增厚粘連。心電圖及腹部超聲未見異常;心臟超聲提示:三尖瓣輕度反流,肺動脈瓣輕度反流,射血分數為61%;雙下肢血管超聲示:雙側下肢動脈硬化伴斑塊形成,深靜脈未見明顯血栓。初步診斷:①新型冠狀病毒肺炎(普通型),②慢性阻塞性肺疾病?給予間斷吸氧、鹽酸阿比多爾抗病毒、乙酰半胱氨酸片化痰、格隆溴銨/馬來酸茚達特羅(自備)吸入改善呼吸道癥狀、營養支持及對癥等治療。患者偶有咽干,無鼻塞、流涕,無腹痛、腹瀉,無發熱等不適,血氧飽和度波動在95%~99%。入院第6天上午,抗病毒藥物阿比多爾足療程予以停用。入院第6天下午患者突然出現輕微上腹痛,無發熱等癥狀,查體腹部平軟,劍突下輕度壓痛,無反跳痛,予鋁碳酸鎂咀嚼片嚼服,后腹痛癥狀可緩解。入院第8天患者腹痛較前加重,疼痛呈持續性,測體溫37℃,無惡心、嘔吐,2天未排大便,排氣正常。查體:神志清楚,皮膚和鞏膜未見黃染,腹部平軟,劍突下和左上腹壓痛,有反跳痛,墨菲氏征為陰性,麥氏點未觸及疼痛,腸鳴音弱。心電圖正常,急查血常規:白細胞11.94×109/L、中性粒細胞數
8.32 ×10/L、中性粒細胞比率69.7%、淋巴細胞比率19.6%、單核細胞數0.92×109/L、單核細胞比率7.7%、紅細胞計數4.20×1012/L、血小板計數188×109/L;C反應蛋白15.677 mg/L;血清淀粉酶930 U/L(正常范圍30~110 U/L),尿淀粉酶3 930 U/L(正常范圍為32~641 U/L),肝腎功能血鈣及血糖正常,電解質、凝血系列及D-二聚體正常。肝膽胰脾超聲示:可見胰頭形態飽滿,回聲不均勻,主胰管擴張,考慮胰腺炎;泌尿系超聲未見異常;胸部CT示雙肺炎癥病變較前無明顯變化;胰腺CT示:可見胰腺形態飽滿,胰頭部密度不均和主胰管增寬,而且左側腎旁前筋膜稍增厚,考慮為胰腺炎,部分腸管內少量積氣、積液,闌尾糞石影,前列腺鈣化。考慮患者目前新型冠狀病毒肺炎并發急性胰腺炎、并有局限性腹膜炎,予禁食水及記錄24 h出入量,并給予奧曲肽(25μg/h持續泵入)聯合烏司他丁(10萬U,每12小時1次,靜滴)抑制胰酶分泌、艾司奧美拉唑(40 mg,每12小時1次,靜滴)抑酸、頭孢哌酮鈉舒巴坦(3 g,每8小時1次,靜滴)抗感染、口服硫酸鎂導瀉、腸外營養支持及對癥等治療。入院第11天患者腹痛癥狀較前明顯緩解,自訴輕微上腹痛,無發熱,排成形大便1次,排氣正常,查體劍突下輕度壓痛,左上腹無壓痛,無反跳痛。復查化驗白細胞正常,C反應蛋白為12.024 mg/L,炎癥指標較前下降,血清淀粉酶值為315 U/L(正常范圍為30~110 U/L),尿淀粉酶值為1 790 U/L(正常范圍為32~641 U/L),血糖、肝腎功能及電解質正常,囑患者進食流質飲食,減少奧曲肽劑量(0.1 mg,每8小時1次,皮下注射),停止服用硫酸鎂導瀉。進食流質飲食后患者腹痛癥狀未見加重,無發熱,無腹瀉,無惡心嘔吐等不適,復查肝膽胰脾超聲與之前比較明顯好轉。入院第13天患者無腹痛腹瀉等癥狀,劍突下壓痛較前明顯減輕,無反跳痛,復查血清淀粉酶和尿淀粉酶正常。入院第14天患者腹痛癥狀完全緩解,無壓痛及反跳痛,再次復查血尿淀粉酶正常,給予半流質飲食。進食半流質飲食后患者無腹痛等不適,入院第15天再次復查胰腺CT胰腺周圍炎癥吸收,停用奧曲肽及烏司他丁。患者連續兩次口咽拭子新冠病毒核酸檢測陰性,入院第16天出院,轉至定點隔離點繼續隔離觀察。后電話隨訪患者未在出現腹痛等癥狀。
2 討論
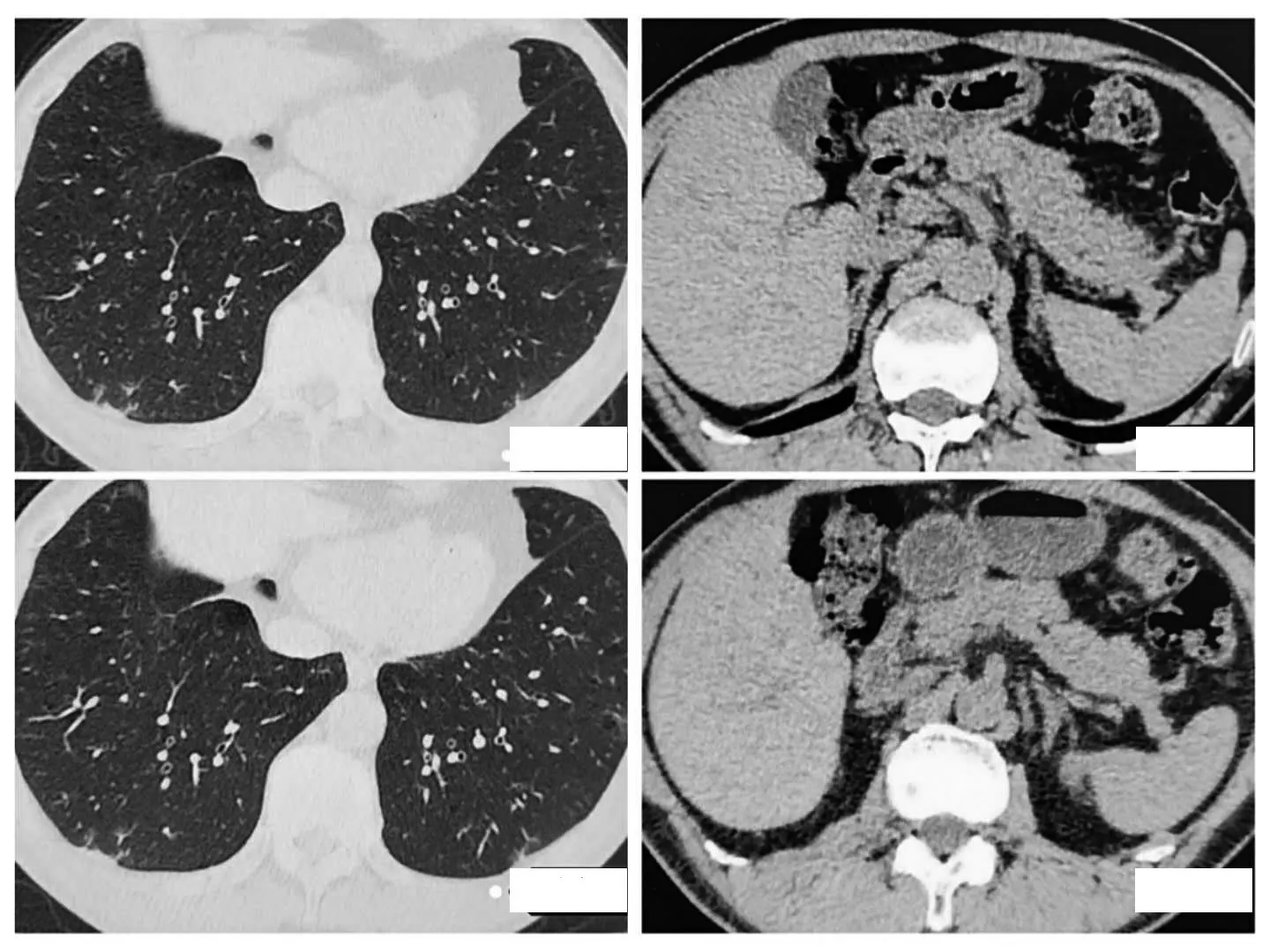
圖1 患者胸腹部CT圖像
急性胰腺炎是消化系統比較常見的疾病,屬于危重疾病,是由多種病因導致的胰酶激活,使胰腺局部發生炎癥反應,嚴重者可出現其他器官功能的改變[1]。20%~30%的患者疾病發展過程兇險,其總體病死率為5%~10%[1]。自新型冠病毒肺炎大規模爆發以來,很少有新冠肺炎相關急性胰腺炎患者的報告,每個患者都表現出不同的癥狀,并在各自住院的不同階段被診斷為胰腺炎。關于新型冠狀病毒肺炎并發急性胰腺炎,筆者在中國知網上檢索到國內外14例報道[2-13],匯總了新型冠狀病毒肺炎并發急性胰腺炎臨床特點如下:①14例患者中,其中5例為男性,9例為女性,年齡在29~76歲。②臨床癥狀:8例因腹痛、食欲差或惡心等為首發癥狀,并無呼吸道癥狀或者在住院過程中出現呼吸道癥狀;5例因發熱、呼吸困難、咳嗽等呼吸道癥狀為首發癥狀,住院過程中出現腹痛、惡心嘔吐等癥狀;1例入院時發熱、干咳、腹痛、呼吸困難等呼吸道及腹部癥狀均存在。③輔助檢查:所有患者化驗血清淀粉酶值大于正常值3倍以上,胰腺CT顯示胰腺炎征象。④誘因:10例患者除外了包括酒精、膽道梗阻/膽結石、暴飲暴食、自身免疫性疾病、腹部手術、高鈣血癥、高甘油三酯血癥、藥物及創傷等引起胰腺炎的原因;1例患者近期有膽囊切除病史;1例患者有少量飲酒史(10 g純酒精,每周1次)、高膽固醇血癥病史;1例患者肥胖(體質量指數35 kg/m2);2例患者在托昔單抗聯合洛匹那韋/利托那韋治療新型冠狀病毒肺炎期間出現了高甘油三酯血癥。⑤分型:7例輕癥,1例中重癥,6例重癥。⑥預后:14例患者中,3例因循環和急性腎衰竭死亡,2例出現了呼吸衰竭入重癥監護室,剩下9例患者好轉出院。本文報道1例在治療新型冠狀病毒肺炎期間出現了急性胰腺炎的患者。
因患者長期居住在國外,自訴有肺部疾病曾在國外就醫治療,因為語言溝通的問題理解可能為慢性阻塞性肺疾病病史,長期使用格隆溴銨/馬來酸茚達特羅吸入治療,吸煙40余年,20支/天,伴有間斷發熱、鼻塞、流涕、頭痛以及活動后氣短癥狀,胸部CT提示兩肺下葉小斑片樣影、索條影,有流行性病學史,口咽拭子新型冠狀病毒核酸檢測陽性,考慮新型冠狀病毒肺炎診斷明確,患者靜息狀態下吸空氣時指氧飽和度>93%,PaO2/FiO2>300 mmHg,呼吸20次/分,分型為普通型[14]。患者在疾病治療過程中突然出現了腹痛癥狀,而且癥狀逐漸加重,疼痛呈持續性,化驗血清淀粉酶值大于正常值3倍以上,白細胞及C反應蛋白等炎癥指標顯著升高,結合肝膽胰脾超聲及胰腺CT提示胰腺炎,除外了比如心肌梗死、闌尾炎等其他疾病可能,根據中國的急性胰腺炎的診治指南,考慮患者目前急性胰腺炎診斷明確。在臨床上急性胰腺炎分為三類:輕癥、中度重癥、重癥[1],該患者化驗肝腎功能、血糖、電解質及凝血系列等指標正常,無器官功能衰竭,沒有合并局部或全身并發癥,考慮其為輕癥[13]。
新型冠狀病毒肺炎并發急性胰腺炎的治療,主要是以禁食、抗病毒、抑酸、抑酶及補液治療為主,補液只要補充每天的生理需要量即可,一般不需要進行腸內營養[1,14]。對于合并重癥胰腺炎,需要采取器官功能的維護,應用抑制胰腺外分泌和抑酶的抑制劑、早期腸內營養、合理使用抗菌藥物、處理局部及全身并發癥、鎮痛等措施[1]。本文病例在治療上予禁食水,使用對新型冠狀病毒肺炎有效的阿比多爾抗病毒治療,予奧曲肽聯合烏司他丁抑制胰酶分泌、艾司奧美拉唑抑酸,患者炎癥指標升高,并合并局限性腹膜炎,聯合頭孢哌酮鈉舒巴坦抗感染,因患者禁食,加強腸外營養,經過一段時間治療病情好轉出院。
目前,關于新型冠狀病毒肺炎并發急性胰腺炎病例較少見,具體發病機制仍不明確。引起急性胰腺炎常見病因有膽源性、酒精性、暴飲暴食、高甘油三酯血癥和高膽固醇血癥。患者入院后飲食清淡,每餐由我院營養科配制,餐量固定,腹部超聲及腹部CT未提示膽石癥,雖有飲酒史,但平素飲酒量少,每次間隔時間較長,每次約2兩白酒或500 mL啤酒,近1個月未飲酒,化驗血脂正常,體質量指數為19.03kg/m2(正常范圍為18.5~23.9 kg/m2),該患者暫無誘發急性胰腺炎的常見因素。急性胰腺炎其他不常見原因有壺腹乳頭括約肌功能不良、壺腹部及胰腺腫瘤,藥物和毒物,逆行性胰膽管造影術后,高鈣血癥,外傷,腹部手術及自身免疫性疾病等。患者化驗血鈣正常,無外傷及腹部手術史,未發現壺腹部及胰腺腫瘤,無自身免疫性疾病病史,這些病因大致可除外。患者長期吸入的格隆溴銨/馬來酸茚達特羅、住院期間口服的阿比多爾和乙酰半胱氨酸片,相關藥品說明書未提示有引起胰腺炎的不良反應,并且沒有相關文獻報道,而且在病情加重前已經停用阿比多爾及乙酰半胱氨酸片。新型冠狀病毒肺炎或其病原體2019新型冠狀病毒(2019-nCov)是否為誘發急性胰腺炎的因素尚不明確。相關研究顯示,在對重癥急性呼吸綜合征(SARS)的進行尸檢后,發現胰腺組織中有SARS-CoV病毒的感染[15]。血管緊張素轉化酶Ⅱ已經被證實為SARS-CoV刺突蛋白與組織結合的關鍵受體[16]。SARS-CoV-2與sars-cov在基因上有80%的相似性,SARS-CoV-2通過病毒刺突蛋白與血管緊張素轉換酶Ⅱ結合進入細胞[17],所以SARS-CoV-2有誘發急性胰腺炎的可能。研究[18]顯示,人的胰腺中存在血管緊張素轉化酶Ⅱ,比在肺組織中表達高,主要位于胰腺的導管系統,說明胰腺可能是潛在的冠狀病毒靶器官。相關文獻報道SARSCoV以血管緊張素轉化酶Ⅱ為受體進入胰島細胞并破壞胰腺,導致急性糖尿病[3]。LIU等[19]發現,急性胰腺炎時血管緊張素轉化酶Ⅱ在胰腺和其他組織上的表達上調。我們推測,2019-nCov病毒可能與血管緊張素轉化酶Ⅱ進行結合損傷胰腺細胞,導致細胞內酶的泄漏或加速細胞死亡過程,或者激活免疫系統引起全身炎癥反應[5]。新型冠狀病毒肺炎的直接細胞病變效應或免疫介導的間接全身炎癥反應可能是胰腺損傷的機制。
總之,新型冠狀病毒肺炎有并發急性胰腺炎可能,病程中出現腹痛等胃腸道癥狀時,警惕急性胰腺炎發生。當新型冠狀病毒肺炎在治療過程中出現急性胰腺炎時,應及時分析誘發急性胰腺炎的原因,需除外藥物、膽囊結石、酗酒、腹部手術及自身免疫性疾病等常見因素,結合患者癥狀、血清淀粉酶指標及胰腺CT明確診斷,既要注重新型冠狀病毒肺炎的抗病毒治療,同時需重視禁食、抑酸、抑制胰酶分泌、補液及抗感染等治療,使病情得到更好的控制。

