2型糖尿病患者平均動脈壓與臂踝脈搏波傳導(dǎo)速度的相關(guān)性
張盼盼,趙麗,鄧霞,邱悅,陳珂,吳旭楠,袁國躍,楊玲,王東
(江蘇大學(xué)附屬醫(yī)院內(nèi)分泌代謝科,江蘇 鎮(zhèn)江212001)
據(jù)國際糖尿病聯(lián)盟數(shù)據(jù)統(tǒng)計資料表明,2019全球約有9.3%(4.63億人)患有糖尿病,到2045年將上升至10.9%(7億人),其中超過90%是2型糖尿病(T2DM)[1]。在T2DM患者中,心血管疾病通常比非糖尿病患者早發(fā)生14.6年,且嚴(yán)重程度更高,是其主要的死亡原因,而動脈硬化是導(dǎo)致心血管意外的主要病理生理機制[2-3]。目前評估動脈硬化程度的金標(biāo)準(zhǔn)是脈搏波傳導(dǎo)速度[4],以頸股動脈脈搏波傳導(dǎo)速度(cfPWV)、臂踝脈搏波傳導(dǎo)速度(BaPWV)為常用測量指標(biāo)。多項研究表明較高的cfPWV 或BaPWV與心血管事件、死亡風(fēng)險增加獨立相關(guān)[5]。但是由于該檢測儀器價格昂貴、檢測技術(shù)要求高等原因,目前國內(nèi)基層醫(yī)院尚未普及。
平均動脈壓(MAP)可同時反映外周血管阻力和心排出量,代表了收縮壓和舒張壓之間的關(guān)系,是影響心臟功能和動脈管壁特性的關(guān)鍵指標(biāo),具有重要的生理和臨床意義[6]。既往研究表明,MAP與T2DM[7]、心腦血管疾病發(fā)生發(fā)展相關(guān)。在一項100萬受試者參與的薈萃分析中,MAP比收縮壓或舒張壓或脈壓更能預(yù)測心血管疾病發(fā)生及相關(guān)死亡率[8]。Kodama等[9]發(fā)現(xiàn),T2DM患者未來患心血管疾病風(fēng)險與MAP呈正相關(guān),MAP每增加10 mmHg,心血管疾病風(fēng)險可增加9%。目前關(guān)于T2DM患者MAP與BaPWV相關(guān)性鮮有報道。本研究以T2DM患者為對象,探討MAP與BaPWV的相關(guān)性及其對動脈硬化的預(yù)測價值。
1 對象與方法
1.1 研究對象
選取2018年5月至2020年10月于我科住院的T2DM患者979例,其中男594例、女385例;年齡 19~78 歲,平均年齡(54.8±11.9)歲。患者均符合1999年WHO推薦的糖尿病診斷及分型標(biāo)準(zhǔn)。排除標(biāo)準(zhǔn):① 臨床資料不全者;② 近期使用糖皮質(zhì)激素及精神藥物者; ③ 1型糖尿病、特殊類型糖尿病以及近期合并糖尿病急性并發(fā)癥者;④ 充血性心力衰竭、嚴(yán)重心律失常、心臟起搏器植入手術(shù)后患者;⑤ 繼發(fā)性高血壓患者;⑥ 篩選前1個月內(nèi)使用降壓藥者;⑦ 有嚴(yán)重肝腎功能損害、自身免疫性疾病、甲狀腺功能異常、患惡性腫瘤者;⑧ 妊娠期婦女;⑨ 嚴(yán)重感染或應(yīng)激狀態(tài)。本研究通過醫(yī)院倫理委員會批準(zhǔn),所有患者均簽署知情同意書。
1.2 資料收集及血生化指標(biāo)測定
以問診的方式收集患者的年齡、性別、吸煙史、飲酒史以及既往病史等相關(guān)資料。由專業(yè)人員測量身高、體重、腰圍、臀圍等一般臨床資料。所有患者在隔夜禁食10~12 h后,次日清晨空腹采集肘靜脈血,以酶法測定三酰甘油、總膽固醇、LDL-C、HDL-C水平;用高效液相層析法測定糖化血紅蛋白(HbA1c);葡萄糖氧化法測定空腹血糖;放射免疫法測定空腹胰島素(FINS)。計算胰島素抵抗指數(shù)(HOMA-IR)=空腹血糖×FINS/22.5。
1.3 MAP測定
測量前1 h患者禁止吸煙、禁止飲用含咖啡因或酒精的飲料,取坐位,安靜狀態(tài)下休息至少5 min。用歐姆龍電子血壓計檢測患者右上臂血壓,測量3次,每次間隔5 min,取其中間值作為最終血壓,根據(jù)所測得的血壓值,計算MAP=1/3收縮壓+2/3舒張壓[8]。依據(jù)MAP結(jié)果,采用三分位數(shù)法將患者分為低MAP組(MAP<92.4 mmHg)327例,中MAP組(92.4 mmHg≤ MAP<102.4 mmHg)326例,高MAP組(MAP≥102.4 mmHg)326例。
1.4 BaPWV及踝肱指數(shù)測定
應(yīng)用歐姆龍動脈硬化檢測儀(BP-203RPEIII)測定BaPWV及踝肱指數(shù)。檢查室室溫20~26 ℃,囑患者檢測前1 h內(nèi)不吸煙、不飲濃茶、不飲咖啡及含酒精飲料,休息10 min以上。受試者穿薄衣,去枕平臥,將四肢血壓袖帶分別縛于上臂及下肢踝部,于患者心前區(qū)放好心音采集裝置,左右腕部連好心電采集電極。本研究取左、右兩側(cè)BaPWV較大值、踝肱指數(shù)較小值進行分析統(tǒng)計。參考美國心臟病學(xué)會醫(yī)學(xué)/科學(xué)報告的判斷標(biāo)準(zhǔn)[10],將患者分為正常組(BaPWV<1 400 m/s,n=328)和動脈硬化組(BaPWV≥1 400 m/s,n=651)。
1.5 統(tǒng)計學(xué)方法

2 結(jié)果
2.1 MAP水平三分位分組一般臨床資料及生化指標(biāo)比較
低、中、高MAP三組患者年齡、高血壓比例、BMI、腰圍、臀圍、腰臀比、FINS、HOMA-IR、三酰甘油、MAP、BaPWV均逐漸升高,中、高MAP組踝肱指數(shù)較低MAP組升高,差異均有統(tǒng)計學(xué)意義(P<0.05),性別、吸煙史、飲酒史、HbA1c、空腹血糖、總膽固醇、LDL-C、HDL-C差異均無統(tǒng)計學(xué)意義(P>0.05)。見表1。

表1 MAP水平三分位分組一般資料及生化指標(biāo)的比較
2.2 BaPWV分組后一般資料及臨床指標(biāo)比較
根據(jù)BaPWV將患者分為正常組和動脈硬化組,兩組間年齡、性別、高血壓史、吸煙史、飲酒史、臀圍、HbA1c、空腹血糖、FINS、HOMA-IR、三酰甘油、HDL-C、MAP、BaPWV、踝肱指數(shù)差異均有統(tǒng)計學(xué)意義(P<0.05)。兩組間BMI、腰圍、腰臀比、總膽固醇、LDL-C差異無統(tǒng)計學(xué)意義(P>0.05)。見表2。

表2 BaPWV分組后一般資料及臨床指標(biāo)比較
2.3 T2DM患者MAP與各指標(biāo)的相關(guān)性分析
相關(guān)分析結(jié)果顯示,T2DM患者MAP與年齡、BMI、腰圍、臀圍、腰臀比、HOMA-IR、三酰甘油、BaPWV呈正相關(guān)(r分別為0.153、0.167、0.202、0115、0.196、0.119、0.100、0.565,P<0.05或P<0.01);與HbA1c、空腹血糖、LDL-C、HDL-C等無明顯相關(guān)。
2.4 T2DM患者MAP與BaPWV的線性回歸分析
以BaPWV為因變量,以MAP為自變量,線性回歸分析結(jié)果顯示,MAP與BaPWV呈正相關(guān)(P<0.01);在分別調(diào)整年齡、性別、吸煙史、飲酒史、BMI、腰臀比、HOMA-IR、總膽固醇、三酰甘油、LDL-C、HDL-C的其他模型中,仍提示MAP與BaPWV相關(guān)(P<0.01)。見表3。
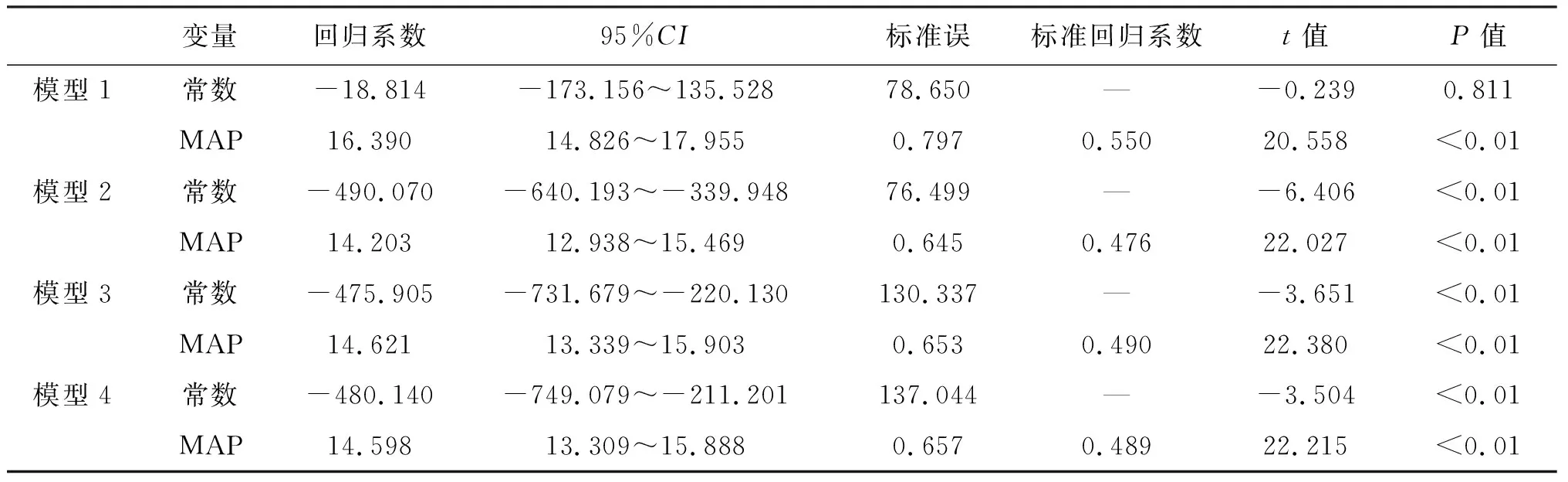
表3 T2DM患者MAP與BaPWV的線性回歸分析
2.5 T2DM患者MAP與BaPWV的二元Logistic回歸分析
以BaPWV為因變量(BaPWV<1 400 cm/s賦值為0,BaPWV≥1 400 m/s賦值為1),以MAP為自變量,二元Logistic回歸分析結(jié)果顯示,在校正年齡、性別、吸煙史、飲酒史、BMI、腰臀比、HOMA-IR、三酰甘油、總膽固醇、LDL-C、HDL-C后, T2DM患者MAP仍與BaPWV獨立相關(guān)(P<0.01)。見表4。

表4 T2DM患者MAP與BaPWV的二元Logistic回歸分析
2.6 MAP對于T2DM患者發(fā)生動脈硬化的預(yù)測價值分析
繪制MAP、BMI、腰圍預(yù)測T2DM患者發(fā)生動脈硬化的ROC曲線,結(jié)果顯示,MAP的ROC曲線下面積為0.786(95%CI:0.759~0.811,P<0.01),均大于BMI、腰圍,差異均有統(tǒng)計學(xué)意義(Z值分別為8.971、10.187,P<0.01)。MAP最佳臨界值為94.4 mmHg,敏感度為75.0%,特異度為69.2%。見圖1。
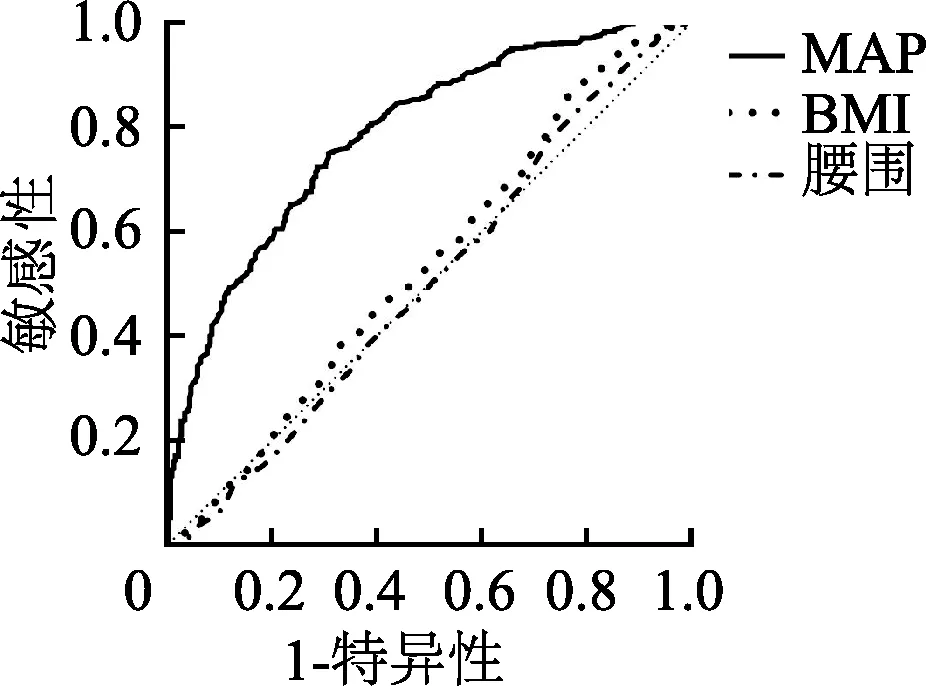
圖1 MAP、BMI、腰圍預(yù)測T2DM患者發(fā)生動脈硬化的ROC曲線
3 討論
眾所周知,動脈硬化增加與早期血管損傷、心血管疾病發(fā)生和死亡率增加密切相關(guān)[2],是心血管疾病發(fā)生的基礎(chǔ)。動脈彈性改變一般早于其結(jié)構(gòu)改變,因此,對有心腦血管病高危因素人群的動脈僵硬度進行早期檢測、早期發(fā)現(xiàn),并給予重點監(jiān)控和干預(yù),才能有效地預(yù)防或延緩心腦血管疾病的發(fā)生發(fā)展。本研究初步探討了T2DM患者MAP對動脈硬化的風(fēng)險評估及預(yù)測價值。研究結(jié)果顯示,隨著MAP水平升高,動脈僵硬程度增加。在校正多項混雜因素后,MAP與T2DM患者的BaPWV獨立正相關(guān)。這與Sheng[11]的研究結(jié)果一致。后者是一項納入912例日本體檢人群的研究,在校正多項混雜因素后,MAP與BaPWV仍正相關(guān),認(rèn)為用簡單的MAP測量代替BaPWV,對BaPWV進行粗略預(yù)測是可行的。本研究進一步進行了ROC曲線分析,結(jié)果顯示MAP預(yù)測T2DM患者發(fā)生動脈硬化的切點為94.4 mmHg,曲線下面積為0.786,提示MAP可能作為預(yù)測動脈硬化的一個簡易指標(biāo)。
動脈硬化增加不僅是衰老過程的標(biāo)志,也是許多代謝異常的結(jié)果,如胰島素抵抗、肥胖和代謝紊亂[12]。目前認(rèn)為脈搏波傳導(dǎo)速度是反映動脈硬化的金標(biāo)準(zhǔn)[4]。張倩等[13]學(xué)者的研究結(jié)果顯示,隨著糖調(diào)節(jié)受損情況加重,cfPWV增高,心血管疾病發(fā)病風(fēng)險增加,提示T2DM患者更易發(fā)生心血管意外。楊慧等[14]在14 088例參與者的研究中表明,三酰甘油與脈搏波傳導(dǎo)速度呈正相關(guān)。此外,Brunner等[15]的研究結(jié)果發(fā)現(xiàn)BMI增加是動脈硬化增加的危險因素。Kim等[16]在一項1 772體檢者參與的研究中發(fā)現(xiàn),長期吸煙患者的動脈僵硬度顯著增加,動脈彈性度受損,且該損害在戒煙后不可逆。以上研究表明,BMI、空腹血糖及吸煙均是動脈硬化增加的危險因素。本研究結(jié)果顯示MAP與BaPWV呈正相關(guān),在校正相關(guān)危險因素后,MAP與BaPWV仍有相關(guān)性,表明MAP也可有效反映動脈硬化的程度。
盡管BaPWV評估動脈硬化更為精確,但BaPWV的檢測儀器較為昂貴,該項檢查在各大醫(yī)院并不能完全普及。而MAP由收縮壓和舒張壓計算所得,是一個簡便易得的指標(biāo)。隨著社會的發(fā)展、人們醫(yī)療衛(wèi)生意識水平的提高,各社區(qū)醫(yī)院、藥店甚至家庭擁有血壓計越來越普及,可實現(xiàn)家庭血壓監(jiān)測,通過計算MAP值,進而可評估動脈僵硬程度,該方法方便、經(jīng)濟。然而,由于血壓有波動性,在操作過程中需嚴(yán)格規(guī)范操作流程。本研究為橫斷面研究,且研究對象為T2DM患者,樣本量相對較少,未能跟蹤調(diào)查患者最終心血管事件發(fā)生,因此結(jié)果存在局限性,需進一步大樣本前瞻性研究加以證實。
綜上所述,在T2DM患者中,MAP對動脈硬化的發(fā)生具有良好的預(yù)測價值,其有望成為預(yù)測動脈硬化的簡易實用的指標(biāo)。

