基于錐形束CT直腸癌調強放療固定方式的臨床效果分析
王新新,劉桂芝,梁廣立
(天津醫科大學腫瘤醫院,國家腫瘤臨床醫學研究中心,天津市“腫瘤防治”重點實驗室,天津市惡性腫瘤臨床醫學研究中心,天津 300060)
直腸癌是消化系統最常見的惡性腫瘤之一,我國直腸癌發病年齡中位數在45歲左右,年青人發病率呈上升趨勢[1]。調強放射治療技術在治療直腸癌時,可以保證靶區與光柵的形狀相同,并實現靶區內劑量分布均勻,同時降低了周圍危及器官受照劑量,可以實現治療效果的最優化。在直腸癌調強放療定位擺位治療過程中,患者會不自主地運動,因此放療時體位的固定對治療臨床效果有較大影響,正確合理地選擇放療固定方式有助于提高直腸癌放療實施的精準度,降低靶區周圍正常組織的受照劑量,減少放療患者不良反應的發生。機載影像系統 (on board imager,OBI)將放射治療設備和影像裝置完美結合,該試驗在患者放療前利用OBI系統進行錐形束 CT (cone-beam CT, CBCT)掃描,產生的容積圖像與CT定位時的數字影像重建圖像,利用骨性結構在線進行匹配,獲取并分析兩組患者X(左右)、Y(頭腳)、Z(前后)方向的擺位誤差,由觀察組擺位誤差計算臨床靶區(CTV)到計劃靶區(PTV)外放范圍MPTV大小,由此分析直腸癌調強放療兩種固定方式的優劣,并對其重要器官相關劑量學進行比較。
1 資料與方法
1.1一般資料:本次研究經過我院醫學倫理委員會同意,選取放療科2020年1月~2020年5月直腸癌調強放療患者48例,分為常規組和觀察組各24例。常規組采用仰臥體架加熱塑體膜固定,觀察組采用俯臥體架加熱塑體膜固定,所有患者均無放療史且都完成調強放射治療。
1.2設備及材料:VARIAN Trilogy 醫用電子直線加速器,大孔徑CT定位機,仰臥體架,俯臥體架,熱塑體膜,三維治療計劃系統。
1.3CT定位:囑兩組患者于定位前憋尿使膀胱充盈,待膀胱充盈完全后,常規組患者定位時平躺于仰臥體架上,雙手抱頭;對照組患者定位時俯臥于俯臥體架上,雙手置于體架前方;囑兩組患者身體放松,平靜呼吸,將熱塑體膜敷于患者體部,按壓冷卻成型并固定卡扣,將床送至激光參考點處,在體膜表面及體表標記“+”字激光位置及姓名、日期等(見圖1);標記完成后在三個“+”字中心用鉛點標記行CT掃描,層厚3 mm,層距5 mm,掃描圖像完成后,傳至三維治療計劃系統。
1.4計劃設計與核野:主管醫師通過三維治療計劃系統完成靶區勾畫,物理師負責完成治療計劃設計,兩組患者治療劑量為2 Gy/次,每周5次,共28次,總劑量56 Gy,射線均為6MV-X線。治療計劃設計完成后,在CT定位室進行復位核野時按物理治療計劃調整激光線,在三個激光“+”字中心用鉛點標記并掃描CT,按治療計劃相關數據核野,然后在體膜表面重新標記“+”字激光線位置。
1.5治療擺位及CBCT圖像獲取:治療時兩位技師按CT復位標記進行擺位,擺位時患者腹部狀態和體位應與 CT 定位掃描時保持一致。擺位完成后進行CBCT掃描,選用pelvic模式,掃描角度為178°~182°,掃描完成后選擇重建層厚為2 mm,掃描矩陣為512×512進行CBCT圖像重建,在重建圖像上選取感興趣區,點擊自動匹配,OBI系統會對圖像進行自動配準,最終顯示配準結果(見圖1),然后記錄匹配后的擺位誤差。
1.6評估參數及計算公式:重要器官評價參數:小腸平均劑量Dmean,膀胱平均劑量Dmean;根據Mckenzie等[2-3]研究臨床靶區(CTV)到計劃靶區(PTV)外擴范圍公式MPTV=2.5Σ+0.7σ,分別計算X、Y、Z三個方向的MPTV。其中Σ代表系統誤差,σ代表隨機誤差。

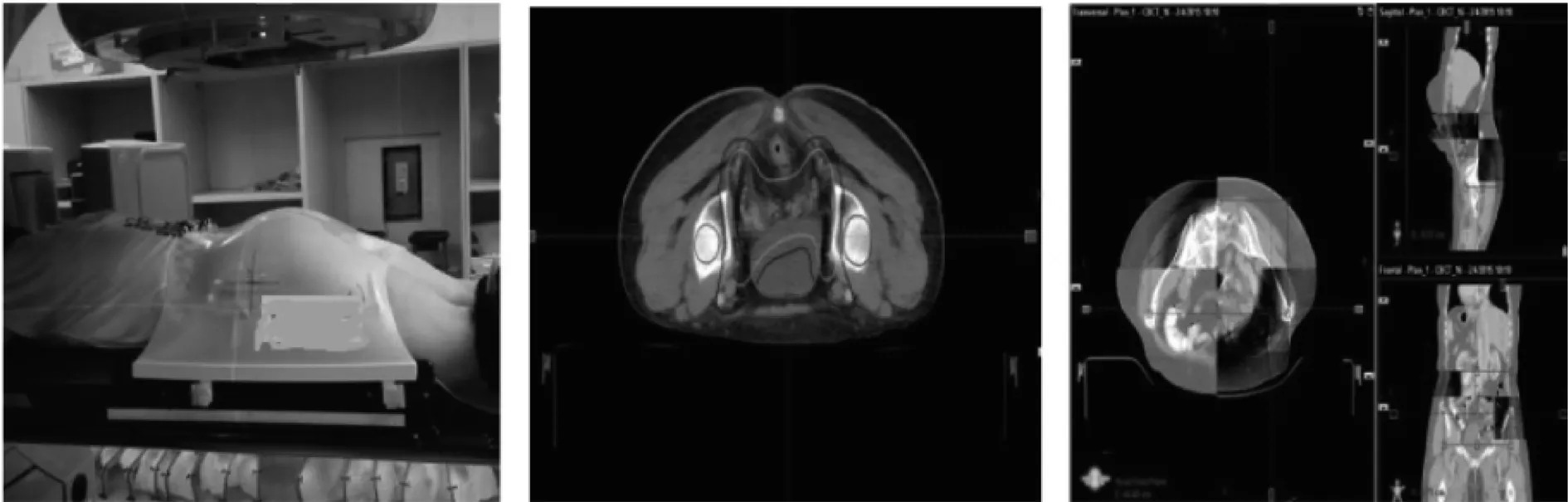
圖1 患者體位固定及CBCT圖像配準
2 結果
2.1兩組患者治療擺位誤差比較:常規組與觀察組共獲取240幅CBCT圖像,常規組在X、Y、Z軸最大位移為7 mm;觀察組在X、Y、Z軸最大位移為5 mm,兩組患者在Y、Z軸擺位誤差比較差異有統計學意義(P<0.05), X軸比較差異無統計學意義(P>0.05)。見表1。
表1 兩組患者治療擺位誤差比較
2.2觀察組臨床靶區到計劃靶區外擴范圍MPTV大小:依據MPTV=2.5Σ+0.7σ計算外擴范圍MPTV,在X、Y、Z方向大小為4.28 mm、5.14 mm 、4.82 mm。見表2。
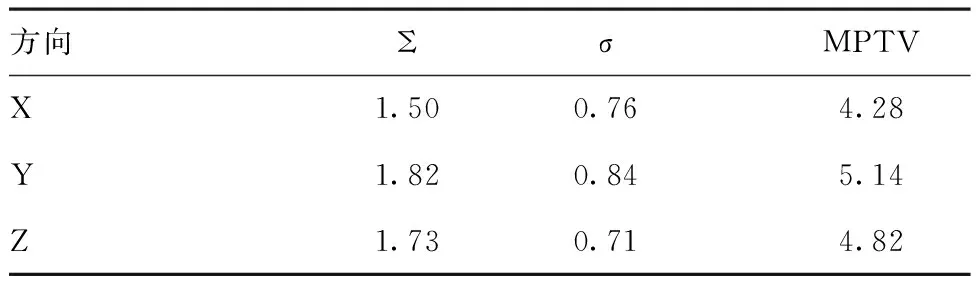
表2 觀察組臨床靶區到計劃靶區外擴范圍MPTV(mm)
2.3兩組患者危及器官劑量比較:靶區周圍危及器官平均受照劑量比較,觀察組小腸、膀胱的Dmean小于常規組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者危及器官劑量比較
3 討論
調強放療成為直腸癌術后放療的主要方式之一,如術前放療可縮小腫瘤體積, 提高手術成功率和保肛率[4-6],術后放療則可以殺死殘余癌灶,鞏固手術效果。因直腸毗鄰膀胱、小腸等重要器官,且它們對射線較敏感,靶區形狀多以凹形為主,對治療定位擺位精準度的要求與日俱增。精確的放療需要精確的定位固定方式來保證在照射過程中患者體位保持固定不變。如何選擇恰當的直腸癌調強放療體位固定方式是直腸癌放療成敗的關鍵。盆腔體位變化易受膀胱充盈程度、皮膚標志牽拉等因素影響引起靶區位置發生改變,產生熱點、冷點等,影響腫瘤及周圍危及器官的受照劑量。因此體位固定方式的選擇會影響直腸癌患者調強放療效果。
本研究觀察組患者在Y、Z軸擺位誤差均小于常規組,差異有統計學意義(P<0.05),X軸比較差異無統計學意義(P>0.05),顯示直腸癌調強放療時采用俯臥體架與熱塑體膜固定可明顯降低患者體位移動。體型偏胖的直腸癌患者放療擺位躺在固定體架上時,由于臀部、腹部脂肪堆積,容易擠壓變形對皮膚定位標志牽拉移位,進而影響擺位精度;腸道內容物多少、膀胱充盈程度大小擠壓直腸位置,使靶區位置變化,影響放療精準度;身體不自主移動、肌肉緊張程度等,導致體表“+”字標記移動變化大。這些因素的變化使擺位重復性變差,降低直腸癌調強放療的精準度,影響患者的放療效果。該試驗中由于俯臥體架中間有凹槽設計,采用俯臥體架與熱塑體膜固定的觀察組患者俯臥位時腹部置于凹槽內,避免了患者的不自主運動,并且降低了患者體型、脂肪多少、膀胱腸道內容物多少等因素影響,可有效降低患者體位移動,提高擺位精度。因此觀察組在Y、Z軸方向擺位誤差要優于常規組。
該試驗利用觀察組擺位誤差計算CTV到PTV外放邊界值MPTV大小,在X、Y、Z三個方向大小分別為4.28 mm、5.14 mm、4.82 mm,與屈超等研究[7]結果相似,建議MPTV外放范圍應≥6 mm,對直腸癌勾畫靶區時外放邊界值的確定具有一定的參考價值。觀察組小腸、膀胱的平均劑量Dmean明顯小于常規組,差異有統計學意義(P<0.05)。Kim等研究發現,直腸癌患者俯臥位能使小腸接受處方劑量的20%~100%的受照體積平均降低13~69cc[8]。Cranmer等研究發現,直腸癌患者俯臥位能夠使小腸平均受照劑量最大減少40%[9]。該試驗觀察組采用俯臥體架加熱塑體膜固定,重力作用可以使充盈后的膀胱和小腸組織集中于俯臥體架腹部槽內,使膀胱和小腸受照體積和受照劑量降低,減少了不良反應的發生。
綜上所述,直腸癌調強放療采用俯臥體架加熱塑體膜固定能夠較好保持患者治療體位,同時能降低危及器官的受照劑量,具有更好的臨床應用價值。

