以間質性肺病為首發表現的抗Jo-1抗體綜合征1例
吳京波 時新杰 郭麗娟 劉芳亭 隋曉俊
青島大學附屬威海市中心醫院呼吸與危重癥醫學科,山東 264400
抗Jo-1抗體綜合征又稱為抗組氨酰-tRNA 合成酶綜合征,是多發性肌炎/皮肌炎的特殊類型,可累及肺部、肌肉、皮膚、關節等多個臟器,其中間質性肺病(interstitial lung disease,ILD)發生率高達 70.0%~90.0%,并可以是抗Jo-1 抗體綜合征的首發表現[1],極易導致誤診和漏診。為了提高對本病認識,現將本院收治的1 例以間質性肺病為首發表現的抗Jo-1抗體綜合征報道如下。
1 病例資料
患者,男,56歲,因發熱、咳嗽、咳痰伴活動后胸悶3 d于2019年9月10日入院。患者3 d前無誘因出現發熱,體溫在38 ℃左右,無畏寒、寒戰,無盜汗,發熱無明顯規律性,伴咳嗽,咳少許黃白痰,無胸痛、咯血,伴胸悶、憋氣,活動后加重,無消瘦,無頭暈、惡心、嘔吐,門診行胸部CT 考慮雙肺感染性病變,為進一步診治收住院。患者入院的20 d 前在日本出差時出現咽痛,自服感冒藥物(具體不詳)后好轉。既往有“冠心病、高血壓”病史4 年,2015 年行冠脈造影示冠狀動脈肌橋,無吸煙史,無禽類、粉塵、工業毒物接觸史。體格檢查:體溫 36.5 ℃,脈搏84 次/min,呼吸 23 次/min,血壓137/75 mmHg(1 mmHg=0.133 kPa),神志清,全身皮膚無皮疹,口唇發紺,雙肺呼吸音粗,雙下肺可聞及濕性啰音,心率84 次/min,律齊,未聞及雜音。腹軟,無壓痛、反跳痛,雙下肢無浮腫,四肢肌力正常。入院后查動脈血氣分析(未吸氧):pH 為7.374,二氧化碳分壓為39.4 mmHg,氧分壓為52.6 mmHg,血氧飽和度為84.8%,乳酸為1.1 mmol/L;血常規:白細胞計數為7.68×109/L,中性粒細胞百分比為72.1%,淋巴細胞百分比為17.2%,紅細胞計數為4.47×1012/L,血沉為16 mm/h;血生化:白蛋白為36.3 g/L,葡萄糖為6.44 mmol/L,乳酸脫氫酶為284 U/L,C 反應蛋白為30.9 mg/L,三酰甘油為2.25 mmol/L;血凝常規:纖維蛋白原含量為4.67 g/L;肺腫瘤標志物CYFRA21-1為11.3 ng/ml;降鈣素原為0.052 μg/L;病原學檢查:半乳甘露聚糖試驗(GM 試驗)為0.38 μg/L;痰細菌培養、真菌涂片、結核菌涂片陰性;肺炎支原體抗體、衣原體抗體、呼吸道合胞病毒抗體、出血熱病毒抗體、真菌葡聚糖、巨細胞病毒核酸檢測均陰性;免疫相關:抗核抗體(ANA)、抗環瓜氨酸肽抗體(CCP)、抗中性粒細胞胞漿抗體(ANCA)均陰性;機體細胞免疫評價正常;尿常規、大便常規、肌鈣蛋白、腦鈉肽均正常;乙肝表明抗原、丙肝抗體、梅毒抗體、HIV 抗體均陰性;心電圖示竇性心律、心電軸中度左偏、ST-T 異常;胸部CT 考慮雙肺感染,建議治療后復查,心影飽滿,冠脈鈣化,兩側胸膜略增厚(圖1A~C)。入院后給予經鼻高流量濕化氧療(氧濃度50.0%,氧流量50 L/min),美洛西林舒巴坦(2.5 g,1 次/12 h)聯合左氧氟沙星(0.6 g,1 次/d)抗感染,奧司他韋膠囊(75.0 mg,2 次/d)抗病毒,多索茶堿(0.3 g,1 次/d)擴張支氣管,溴己新(4.0 mg,2 次/d)止咳化痰,低分子肝素鈉(5 000 U,ih,1 次/d)抗凝,硝苯地平緩釋片(10.0 mg,2 次/d)降壓治療,患者體溫逐漸降為正常,但活動時胸悶無改善,經皮血氧飽和度在95.0%左右(上述氧療情況下),考慮抗感染解痙平喘治療效果不佳,不除外間質性肺病,遂于9 月14 日加用甲潑尼龍(40.0 mg,1 次/12 h)靜滴,自覺癥狀略有好轉,于 9 月 17 日復查胸部CT示雙肺片狀影較前增多(圖2A~C),提示疾病進展,與患者及家屬溝通后于9 月17 日行床旁支氣管鏡檢查,鏡下見左右肺各葉段支氣管通暢,黏膜輕度充血,可見少量白色泡沫樣分泌物,未見狹窄、出血及新生物(圖3),于右肺下葉后基底段行肺泡灌洗及透壁肺活檢,肺泡灌洗液(BALF)細胞分類示淋巴細胞百分比為63.0%,中性粒細胞百分比為24.0%,巨噬細胞百分比為8.0%,上皮細胞百分比為5.0%;BALF 細菌、真菌涂片和培養均陰性;BALF 結核菌涂片、結核菌核酸擴增檢測(Gene Xpert)均陰性;BALF 脫落細胞學檢查陰性;BALF-GM 試驗 0.55 ng/ml;BALF 病原微生物宏基因組檢測(NGS)示產黑色素普雷沃菌(序列數12)、齲齒羅氏菌(序列數7)、簡明彎曲桿菌(序列數1);支氣管鏡肺活檢病理考慮肺間質纖維化(圖4)。患者對治療反應不佳,為排除腫瘤于9 月20 日行正電子發射計算機斷層顯像(PET-CT)示雙肺多發斑片影、結節灶,大部分見支氣管充氣征,部分結節邊緣見分葉和毛刺,SUVmax 6.4,考慮感染性疾病,霉菌感染可能性大,肉芽腫性炎和MALT 淋巴瘤不除外(圖5)。請北京協和醫院專家會診,考慮ILD,不除外結締組織病相關,建議加大甲潑尼龍(80.0 mg,1 次/8 h)用量,升級抗生素為美羅培南(1.0 g,1 次/8 h),完善肌炎譜13 項示抗Jo-1 抗體陽性,最終診斷為抗Jo-1 抗體綜合征,加用環磷酰胺(0.4 g,1 次/周)靜滴8 次,并逐漸減少甲潑尼龍用量,患者胸悶癥狀明顯好轉,2019 年11 月18 日復查胸部CT示肺內病變較前明顯吸收好轉(圖6A~C),隨訪1年,病情穩定。
2 討 論
該患者急性起病,表現為發熱、咳嗽、胸悶,雙下肺濕啰音,血、痰、BALF 病原學檢查陰性,胸部CT 示雙肺間質性病變,支氣管鏡肺活檢考慮肺間質纖維化,抗Jo-1 抗體陽性,因此抗Jo-1抗體綜合征合并ILD診斷明確。抗Jo-1抗體綜合征是PM/DM 的一個特殊類型,ILD 發生率高達70.0%~90.0%,有學者觀察91 例抗Jo-1 抗體綜合征患者胸部CT,發現72.5%的患者存在ILD,其中12例為急性進展型[2]。此患者急性起病,快速進展為呼吸衰竭,提示早期診斷對本病預后至關重要。
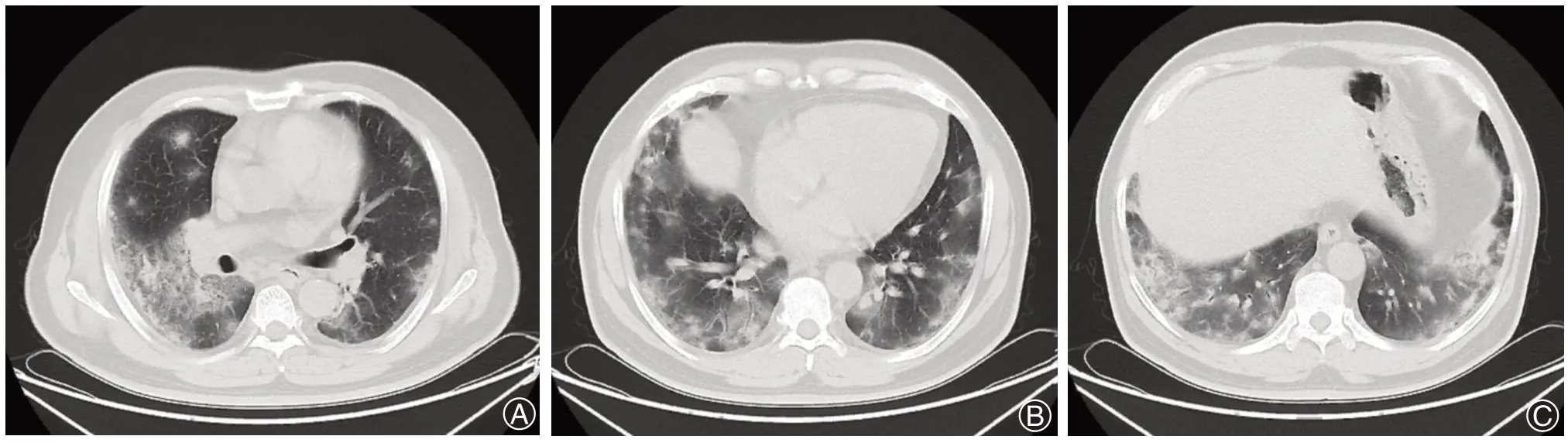
圖1 2019 年9 月10 日間質性肺病患者雙肺多發片狀、結節狀高密度影,以雙下肺、胸膜下為主(A:雙肺多發結節和磨玻璃樣高密度影;B、C:雙下肺胸膜下多發磨玻璃影及結節影)

圖2 2019 年9 月17 日間質性肺病患者雙肺片狀、結節灶高密度影較前增多(A:雙肺結節影較增多,磨玻璃影密度較前增高;B、C:雙下肺胸膜下磨玻璃影密度較前增高)
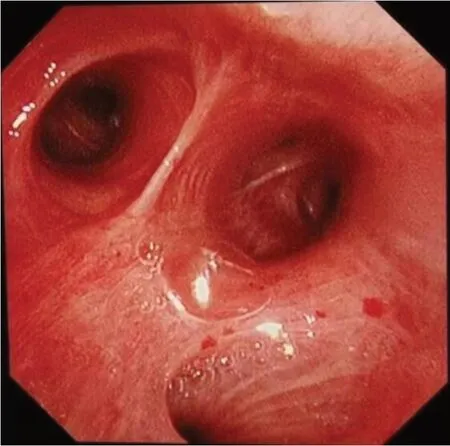
圖3 間質性肺病患者支氣管鏡下支氣管通暢,黏膜輕度充血,可見少量白色泡沫樣分泌物
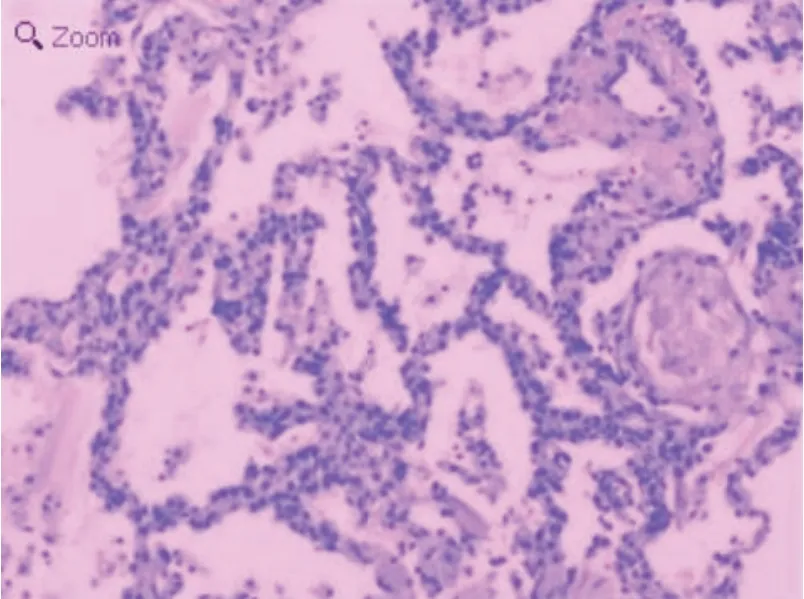
圖4 間質性肺病患者右肺下葉后基底段肺活檢病理示肺間質纖維化(HE染色 ×100)

圖5 間質性肺病患者PET-CT 示雙肺多發斑片影、結節灶,大部分見支氣管充氣征,部分結節邊緣見分葉和毛刺,SUVmax 6.4
ILD 可發生于抗Jo-1 抗體綜合征患者病程中的任何時期,包括發生于皮炎/皮肌炎之前,之后或同時發生,也可以是唯一的臨床表現[2]。此患者僅表現為呼吸道癥狀,無明顯肌炎及皮損表現,給診斷增加了困難。試驗室檢查可見血清肌酶升高,血沉增快,CRP升高,抗Jo-1抗體陽性,而且有研究顯示抗Jo-1 抗體滴度與ILD、肌炎活動程度相關[3],但抗核抗體可陰性,因為抗核抗體檢測的是細胞核內抗原,而抗Jo-1抗體的靶抗原是組氨酰tRNA合成酶,主要存在于細胞漿內,故抗核抗體陰性不能除外抗Jo-1抗體綜合征,此患者因為ANA、ANCA、CCP 均陰性,給診斷增加了迷惑性,故臨床上高度懷疑結締組織病相關性肺損害時需行肌酶譜檢測[4]。肺功能檢查表現為限制性通氣功能障礙和彌散功能減低,此患者因入院時即進展為呼吸衰竭,胸悶癥狀明顯,故未能進行肺功能檢查,是本病例的一個缺陷。支氣管鏡檢查在鑒別彌漫性肺病病因時具有十分重要的價值,肺泡灌洗液細胞分類和肺活檢病理類型對判斷患者預后和糖皮質激素治療反應具有重要的價值,其中淋巴細胞偏高時對糖皮質激素治療效果明顯,中性粒細胞偏高時對激素治療反應欠佳,此患者BALF 中淋巴細胞明顯升高,但中性粒細胞亦明顯升高,與患者對激素治療反應不理想相符,加大激素用量并聯合免疫抑制劑后癥狀改善。抗Jo-1抗體綜合征肺活檢病理可表現為尋常型間質性肺炎(usual interstitial pneumonia,UIP)型、非特異性間質性肺炎(nonspecific interstitial pneumonia,NSIP)型 、機 化 性 間 質 性 肺 炎(orgnizing pneumonia,OP)型和彌漫性肺泡損傷(diffuse alveolar damage,DAD)型,NSIP 型和 OP 型對激素治療效果明顯[1],此患者肺活檢病理示肺間質纖維化,因支氣管鏡活檢標本較小,無法對ILD 進行病理分型,但對于排除腫瘤、真菌等其他疾病具有一定價值。

圖6 2019年11月18日間質性肺病患者雙肺片狀、結節灶高密度影較前明顯吸收好轉,僅殘留索條影(A:雙肺結節影和磨玻璃影吸收;B、C:雙下肺胸膜下磨玻璃影和結節影基本吸收,僅殘留索條影)
有研究表明,以ILD 為主要表現的抗Jo-1 抗體綜合征患者,以后仍然有發生關節炎、肌炎、皮炎的風險,并且有較高的復發風險[5]。抗Jo-1 抗體綜合征與腫瘤關系密切,有研究顯示抗Jo-1抗體和抗Ro-52同時陽性患者患惡性腫瘤的風險高[6],但也有學者認為抗Jo-1 抗體陰性者患惡性腫瘤的風險更高[2]。這提示我們在以后的隨訪過程中需高度警惕疾病復發和腫瘤。
抗Jo-1 抗體綜合征的治療目前尚無統一標準,以糖皮質激素和免疫抑制劑為主,具體治療方案需要根據患者病情、BALF 細胞分類、胸部CT 表現、肺組織病理類型來綜合確定[7],對于 BALF 中以淋巴細胞為主、胸部 CT 和病理為NSIP 型或OP 型對糖皮質激素治療反應較好,而UIP 型對糖皮質激素治療反應差,可聯合應用免疫抑制劑。有研究顯示伊馬替尼、妥珠單抗、吡非尼酮、利妥昔單抗對PM/DM-ILD 有抑制肺纖維化作用[8-12],可在今后的臨床工作中進一步驗證。
總之,在臨床工作中,對于不明原因的ILD,應仔細詢問病史,細致查體,及早完善肌酶譜、抗核抗體譜、肌電圖等相關檢查,早診斷、早治療,改善患者預后。

