血清OPG、ALP及NT-proBNP對血液透析患者并發心血管疾病的預測價值*
宋菊香,夏薇青,王天智,劉翠紅
河北省石家莊市第三醫院腎內科,河北石家莊 050000
心血管疾病(CVD)是血液透析患者的常見并發癥,40%~50%透析患者死亡與CVD有關[1-3]。心臟彩超是檢查心臟病變的常用方法,但僅可查出明顯異常的心臟疾病,不能準確判斷病情演變,且對于嚴重肥胖、胸廓畸形患者的顯像效果并不理想[4]。近年研究發現,骨保護素(OPG)、堿性磷酸酶(ALP)和N末端腦鈉肽前體(NT-proBNP)等細胞因子在血管鈣化、心功能異常等病理過程中起重要作用,參與多種CVD的發生、發展[5-7]。本研究通過檢測140例維持性血液透析(MHD)患者血清OPG、ALP及NT-proBNP水平,探討血清OPG、ALP及NT-proBNP檢測對預測MHD患者并發CVD的價值。
1 資料與方法
1.1一般資料 選取2018年1月至2019年6月在本院行MHD治療的140例患者為MHD組。納入標準:(1)接受規律性MHD治療1年以上,每周透析3次,每次4 h;(2)病情穩定,臨床資料完整。排除標準:(1)既往發生過心律失常、心力衰竭、先天性心臟病、冠心病等心臟疾病;(2)急慢性感染、惡性腫瘤及自身免疫性疾病;(3)合并甲狀腺疾病、內分泌疾病、骨科疾病等影響骨代謝狀況的疾病;(4)并發嚴重肝膽疾病或消化系統其他功能、呼吸系統功能嚴重異常;(5)近3個月內使用過激素、免疫抑制劑或胰島素類藥物;(6)并發神經或精神疾病,不積極配合治療;(7)臨床資料不全。140例MHD患者中男88例,女52例;年齡40~71歲,平均(57.09±7.09)歲;體質量指數(BMI)為20~27 kg/m2,平均(23.47±2.82)kg/m2;原發疾病包括腎小球腎炎59例,高血壓腎病34例,糖尿病腎病34例,多囊腎13例;并發CVD患者51例(CVD組),未并發CVD患者89例(無CVD組)。另選取同期在本院體檢的80例健康體檢者為健康組,其中男44例,女36例;年齡40~68歲,平均(56.53±6.83)歲。兩組受試者性別、年齡比較,差異無統計學意義(P>0.05),具有可比性。本研究方案經本院醫學倫理委員會審批,納入患者均知情同意。
1.2方法
1.2.1基礎資料收集 收集所有患者入組時臨床基礎資料,包括原發病、透析齡、BMI、尿素氮(BUN)、血肌酐(Scr)、低密度脂蛋白(LDL)及高密度脂蛋白(HDL)等指標。
1.2.2血清OPG、ALP及NT-proBNP水平檢測 采集所有受試者體檢或入院當天空腹靜脈血5 mL,待血液凝固后,以3 000 r/min離心10 min,離心半徑為8 cm,取血清后置于-80 ℃保存。采用酶聯免疫吸附試驗法檢測血清OPG、ALP及NT-proBNP水平,OPG檢測試劑盒購自英國IDS公司,ALP及NT-proBNP試劑盒購于上海凱博生化試劑有限公司。
1.3跟蹤隨訪 所有MHD患者在門診跟蹤隨訪1年,根據臨床癥狀或影像學檢查明確CVD發生情況,包括心律失常(依據心電圖及癥狀表現診斷)、心力衰竭[紐約心臟病協會(NYHA)分級Ⅱ級以上]、心絞痛、心肌梗死、心臟驟停、心源性死亡等。CVD由2位經驗豐富醫師共同診斷,若意見不統一則由第3位醫師核實。以發生CVD或隨訪1年為隨訪終點,根據隨訪期間是否發生CVD分為CVD組(51例)和無CVD組(89例),總體隨訪時間截至2020年6月30日。

2 結 果
2.1MHD組與健康組血清OPG、ALP及NT-proBNP水平比較 與健康組比較, MHD組血清OPG、ALP及NT-proBNP水平明顯升高,差異有統計學意義(P<0.05)。見表1。
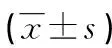
表1 MHD組與健康組血清OPG、ALP及NT-proBNP水平比較
2.2CVD組與無CVD組基礎資料比較 CVD組與無CVD組性別、年齡、原發病、BMI、BUN、Scr、LDL及HDL水平比較,差異無統計學意義(P>0.05);CVD組透析齡明顯高于無CVD組,差異有統計學意義(P<0.05)。見表2。
2.3CVD組與無CVD組血清OPG、ALP及NT-proBNP水平比較 CVD組血清OPG、ALP及NT-proBNP水平明顯高于無CVD組,差異有統計學意義(P<0.05)。見表3。
2.4CVD組中不同透析齡患者血清OPG、ALP及NT-proBNP水平比較 CVD組患者中,透析齡<72個月和透析齡≥72個月患者血清OPG、ALP及NT-proBNP水平比較,差異無統計學意義(P>0.05)。見表4。

表2 CVD組與無CVD組基礎資料比較

組別nBMI(x±s,kg/m2)BUN(x±s,mmol/L)Scr(x±s,μmol/L)LDL(x±s,mmol/L)HDL(x±s,mmol/L)CVD組5123.14±2.719.22±1.15331.47±37.652.56±0.611.23±0.15無CVD組8923.65±2.878.96±1.21322.08±35.742.48±0.591.25±0.14χ2/t1.0321.3291.4670.7450.515P0.3040.1860.1450.4580.607
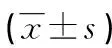
表3 CVD組與無CVD組血清OPG、ALP及NT-proBNP水平比較
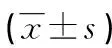
表4 不同透析齡CVD患者血清OPG、ALP及NT-proBNP水平比較
2.5MHD患者發生CVD的多因素分析 Logistic回歸分析顯示,透析齡長,OPG、ALP及NT-proBNP升高是導致MHD患者并發CVD的獨立危險因素(P<0.05)。見表5。
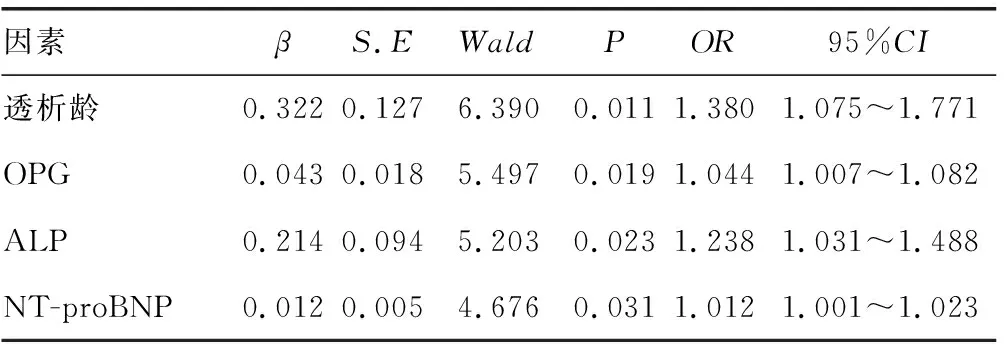
表5 MHD患者發生CVD的多因素分析
2.6血清OPG、ALP及NT-proBNP對MHD并發CVD的預測價值 血清OPG預測MHD并發CVD的ROC曲線下面積(AUC)為0.869,OPG的最佳診斷臨界值為315.94 ng/L,靈敏度和特異度分別為78.4%、84.3%;血清ALP預測MHD并發CVD的AUC為0.881,ALP的最佳診斷臨界值為87.38 IU/L,靈敏度和特異度分別為70.6%、87.6%;血清NT-proBNP預測MHD并發CVD的AUC為0.864,NT-proBNP的最佳診斷臨界值為593.86 ng/L,靈敏度和特異度分別為74.5%、88.8%。見表6。

表6 OPG、ALP及NT-proBNP對MHD并發CVD的預測價值
3 討 論
流行病學調查顯示,全球慢性腎臟病(CKD)發病率高達14.3%,中國現有CKD患者1.19億左右,且隨著老齡化的加劇,CKD的患病率呈現快速增長趨勢[8]。終末期腎病(ESRD)是慢性腎臟病的終末期階段,由于腎功能逐漸下降,體內毒素逐漸蓄積,患者出現電解質紊亂、貧血、營養不良及代謝異常等現象[9]。MHD是目前ESRD患者延續生命的主要方法,能有效延長患者生存期和提高患者生活質量,但在透析過程中容易發生CVD,嚴重者可因CVD導致死亡[10]。
有研究發現,MHD患者多存在微炎性反應和代謝異常現象,機體長期處于此狀態會造成心肌損傷,引起CVD的發生[11]。OPG為分泌型糖蛋白,存在于骨組織、血管壁及血清中,參與骨重構、血管鈣化和免疫調節等生理過程[12-13]。有研究發現,OPG可作為評估CVD發生及發展的參考因子,在血管損傷及動脈粥樣硬化患者血清中OPG水平明顯升高,且其水平與冠狀動脈病變程度呈正相關[14]。ALP是廣泛存在于體內的生物標記蛋白,能反映骨細胞生成、分化活性及血管鈣化等狀況。ALP能促進水解磷酸酯,其水平升高會加劇血管內皮功能紊亂,加快血管鈣化進程,最終導致CVD的發生[15]。NT-proBNP能夠抑制交感神經興奮和血管內皮細胞的生長,同時具有利尿、利鈉和促血管擴張的作用[16]。NT-proBNP是判斷心功能狀況的重要因子,當心臟負荷劇增或心室壁壓力過大時,心室肌細胞大量合成并釋放NT-proBNP,導致血清NT-proBNP水平明顯升高[17]。因此,臨床上將NT-proBNP作為判斷心力衰竭等急慢性心功能疾病的參考指標。本研究結果顯示,MHD組血清OPG、ALP及NT-proBNP水平明顯高于健康組,說明MHD可能會導致血清中OPG、ALP及NT-proBNP水平升高。MHD患者治療過程中使用鈣磷結合劑,導致機體骨代謝和礦物質代謝異常,造成不同程度的血管鈣化,最終引起CVD的發生。在不同透析齡患者中血清OPG、ALP及NT-proBNP水平無明顯差異,但Logistic回歸分析顯示,透析齡長,OPG、ALP及NT-proBNP升高是導致MHD患者并發CVD的獨立危險因素,進一步證實OPG、ALP及NT-proBNP表達與MHD治療過程中CVD發生存在密切關系。
CVD對血液透析效果和MHD患者預后會產生極大影響,甚至威脅患者生命安全,早期預測CVD的發生對于改善患者預后具有重要意義。近年來,隨著彩色多普勒超聲、心臟血管造影及螺旋CT等技術的發展,MHD患者CVD檢出率明顯升高,患者生存率也有所提高[18]。然而,影像學檢查僅能檢查出已存在的心臟病變,不能預測CVD的發生,且容易受肥胖、胸廓畸形等因素的影響,導致檢測結果不準確。CVD在發病初期可能無明顯的器質性異常現象,但相關生物標志物水平已發生改變,檢測這些生物標志物能夠為預測CVD提供參考。本研究中,血清OPG、ALP及NT-proBNP預測MHD患者并發CVD的AUC分別為0.869、0.881、0.864,說明這3項指標檢測對MHD治療過程中并發CVD具有良好的預測價值。根據ROC曲線可獲得最佳診斷臨界值,OPG為315.94 ng/L,ALP為87.38 IU/L,NT-proBNP為593.86 ng/L,提示當血清OPG、ALP及NT-proBNP水平超過此臨界值時,患者發生MHD風險較高,應積極干預。因此,監測MHD患者透析期間血清OPG、ALP及NT-proBNP水平有助于早期預測和評估發生CVD的風險。
綜上所述,血清OPG、ALP及NT-proBNP水平升高是MHD并發CVD的重要危險因素,監測血清中OPG、ALP及NT-proBNP水平對早期預測MHD患者發生CVD具有重要參考價值。

