3D打印截骨導板輔助贗復體術中修復Brown Ⅱ類缺損的精準度評價
柳慧芬,王育新,王 洋,吳國鋒,閆 翔,謝思靜,楊旭東
上頜骨腫瘤患者行病灶擴大切除術和截骨術后采用贗復體即刻修復缺損具有減少術創瘢痕攣縮、避免供區二次損傷、減少手術時間、一定程度功能恢復等優點[1-2]。目前數字化技術在顱頜面外科中的應用可以提高手術精準度和手術效果[3-4],要想實現贗復體術中修復,需將上頜骨精準切除與贗復體精準修復在術中無縫對接,才能達到公認的修復重建要求:功能與外形兼顧[5]。本研究報道了在3D打印截骨導板輔助下完成上頜骨部分、次全切除術及贗復體即刻修復術,并評價其精準度。
1 資料與方法
1.1 病例來源
選取2017年1月至2018年4月就診于南京大學醫學院附屬口腔醫院的8例上頜骨腫瘤致Brown Ⅱ類缺損患者(男4例,女4例),年齡18~64歲。缺損范圍為低位上頜骨缺損,牙槽骨和竇壁缺損,眶底和眶周保留(水平向缺損未過中線者為Ⅱa ,過中線者為Ⅱb)。腫瘤侵犯未過中線者采用上頜骨部分切除術,過中線者采用上頜骨次全切除術。缺損類型為Brown Ⅱa 4例,Brown Ⅱb 4例。病理類型為鱗狀細胞癌4例,腺樣囊性癌1例,成釉細胞瘤2例,牙源性纖維瘤1例。術后3例患者接受放化療,5例未行放化療。本研究通過南京市口腔醫院倫理委員會批準,患者簽署知情同意書(2017NL-038)。
1.2 術前設計
術前采用口內掃描儀iTero(3Shape,丹麥)獲取患者口內軟組織及牙列數據,將該數據與錐形束CT(NewTom,意大利,層厚:0.25 mm,掃描視野:FULL,掃描時間:3.6 s)的DICOM文件導入AccuNavi-A2.0(優醫基醫療器械有限公司,中國)進行軟硬組織三維重建并擬合配準[6]。根據患者臨床體征和影像學表現確定截骨范圍行虛擬手術,對于惡性腫瘤安全緣設計為1.5~2.0 cm,良性腫瘤活檢提示具有局部侵蝕性,安全緣設計為1.0~1.5 cm。在軟件中依據截骨線位置設計牙固位式截骨導板。通過鏡像技術實現患側軟硬組織重建,輸出截骨導板和重建上頜骨數據導入3D打印設備(UnionTech Lite 600,中國)中,采用樹脂材料(GenL, Digital Manufacturing)打印制造截骨導板、頜骨缺損模型和贗復體模型(圖1)。技師在頜骨缺損模型上設計制作聚丙烯材料贗復體。術前將截骨導板和贗復體經等離子消毒后手術待用。
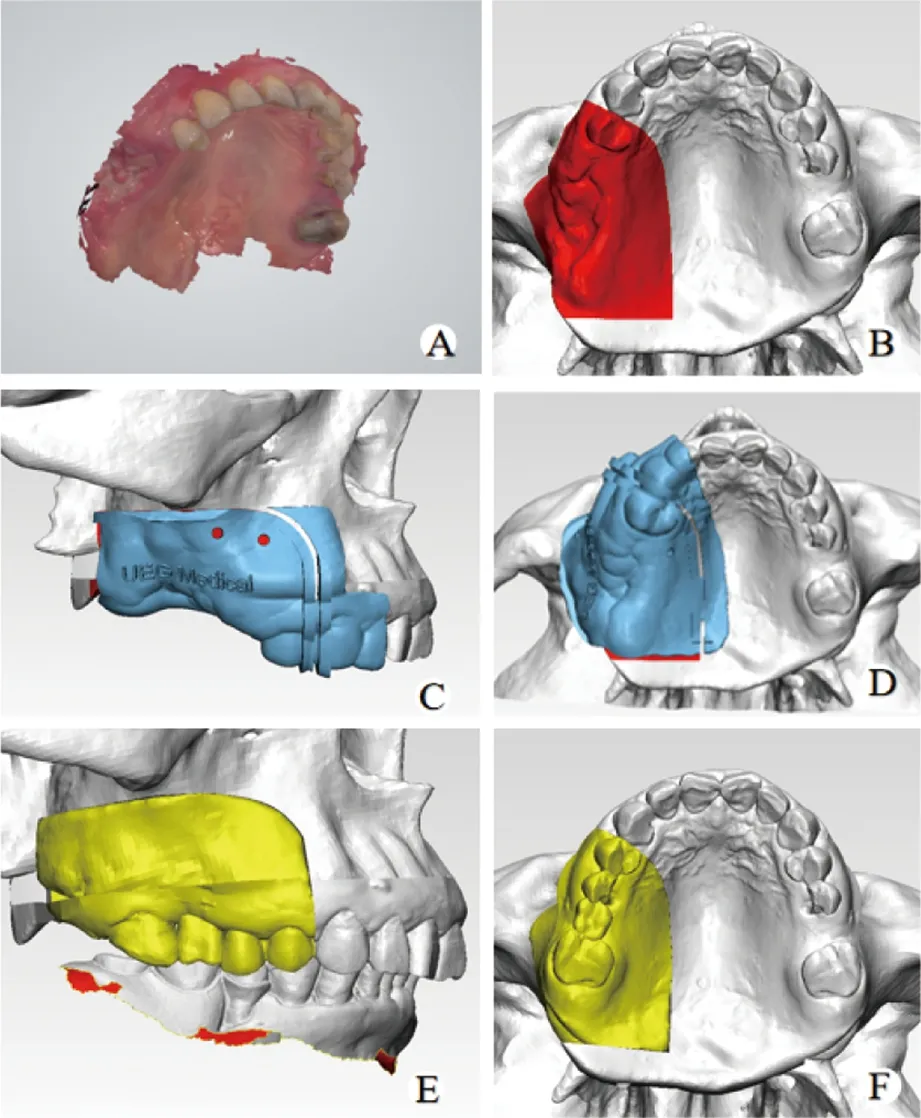
A:上頜口內掃描數據;B:虛擬手術設計截骨范圍;C:根據截骨范圍設計牙固位式截骨導板(預留1 mm鋸片槽,頰側添加輔助固位釘孔);D:截骨導板腭側觀;E:缺損區域重建模型;F:重建模型腭側觀
1.3 術中應用
采用氣管插管全身麻醉,手術采用口內切口,翻開頰側黏骨膜瓣,充分暴露腫瘤,戴入截骨導板檢查腫瘤侵犯組織范圍并進行截骨,完成病灶擴大切除術加上頜骨部分/次全切除術。創緣周界取安全緣送快速病理,檢查手術徹底性。上頜竇腔填塞碘仿紗條后將贗復體戴入就位,將軟組織瓣復位后逐層縫合,包扎止血,完成贗復體即刻修復術(圖2)。
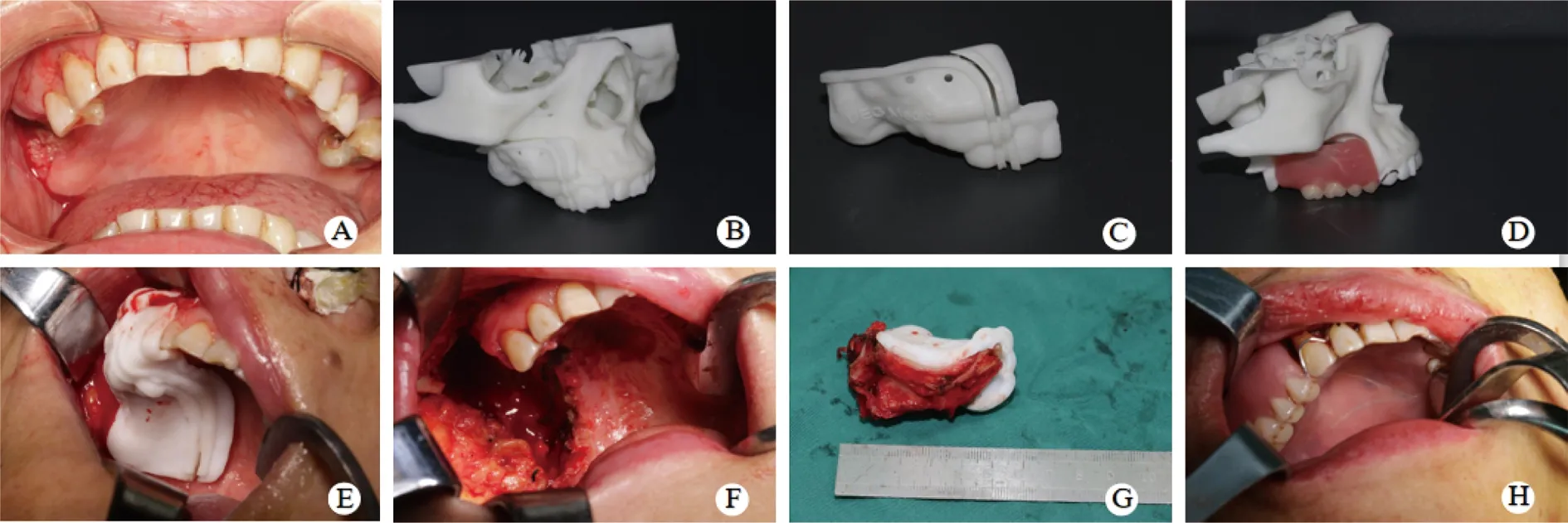
A:術前病灶范圍;B:3D打印頜骨模型;C:3D打印截骨導板;D:贗復體;E:術中截骨導板就位;F:截骨后創面;G:腫瘤完整切除;H:即刻戴入贗復體
1.4 精準度評價
術后2周復查錐形束CT,將術前虛擬手術和術后頜骨CBCT重建數據導入Geomagic Studio(Geomagic,美國),以健側上頜骨為參考通過全局配準方式進行圖像融合,該軟件將虛擬截骨區域和實際截骨區域細分為數萬個對應點,測量對應點之間的空間距離,形成誤差等級彩色分布圖,在此基礎上行偏差分析。采用布爾運算分別對缺損區域上、前、后、內側緣進行封閉處理,生成平均偏差和最大偏差(圖3)。
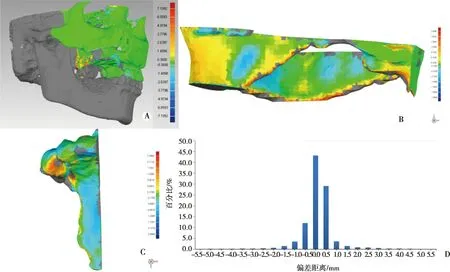
A:術前虛擬計劃與術后CBCT圖像融合后行偏差分析;B:截骨上緣;C:截骨內側緣;D:8例患者整體偏差分布圖
1.5 統計學分析
2 結 果
2.1 臨床結果
8例患者術中截骨導板戴入順利,切緣快速病理均為陰性,術后2周拆除縫線,傷口均無感染、愈合良好,張口度均超過3.5 cm。術后隨訪28~43個月,腫瘤均未復發。
2.2 手術精準度評價
術后截骨區域整體、上緣、前緣、后緣、內側緣相較術前規劃最大偏差和平均偏差見表1,整體及局部區域差異均無統計學意義(配對t檢驗P>0.05)。

表1 手術精準度評價
3 討 論
Brown教授2000年發表了上頜骨缺損的分類方法[7],該分類根據垂直向缺損分類,Ⅰ類:未有上頜竇瘺(或口鼻瘺),一般僅有上頜骨牙槽突缺損;Ⅱ類:低位上頜骨缺損,牙槽骨和竇壁缺損,眶底和眶周保留;Ⅲ類:高位上頜骨缺損,包括眶底、眶周或顱底缺損;Ⅳ類:全上頜骨缺損,根治性上頜骨缺損后,眶內容物摘除。根據水平向缺損有無過中線或完全缺損分為abc亞類。Brown Ⅱ類缺損在上頜骨缺損中最為常見,其修復方式主要有軟組織皮瓣、游離骨瓣和贗復體修復,Brown等[8]研究表明使用贗復體修復Brown Ⅱ類缺陷相較軟組織皮瓣修復和游離骨瓣修復取得了良好的臨床效果。
數字化外科的優越性不僅表現在提高手術精度,而且在病情診斷和腫瘤切除范圍方面具有指導意義。由于面中部復雜的三維曲面結構,傳統診斷基于二維影像,對腫瘤邊界的識別非常困難。傳統手術依賴術中肉眼觀察以及術者經驗來選擇截骨平面并完成腫瘤切除。然而惡性腫瘤邊界往往模糊不清,容易造成診斷和治療的失敗。虛擬手術營造了一個可以進行手術演練并預測手術結果的虛擬環境,以此提高手術的合理性、精準性和可控性[9]。虛擬手術對腫瘤切除術和重建術提供了一個可量化的設計,可以有效減少傳統手術中術者依靠主觀臨床經驗制定計劃實施手術的不足,確保了手術按照計劃精準執行,以此提高手術質量。Zhang等[10]使用iPlan CMF軟件重建腫瘤三維圖像和周圍輔助結構以確定腫瘤的侵犯范圍,設計截骨平面,術中通過手術導航完成截骨,與傳統手術組相比顯著降低腫瘤復發率。根據虛擬手術的方案使用快速原型技術對設計模型進行3D打印,在三維模型上直觀驗證手術過程以及重建效果。虛擬手術、3D打印、快速原型等數字化外科技術的出現使輔助診斷的精準性得到了質的提升[11-13]。
保證腫瘤徹底、精準切除及贗復體與頜骨缺損形態高度一致是實現上頜骨贗復體即刻修復的兩大關鍵問題。為了解決上述問題,需要將術前設計、術中控制以及術后預測三個環節按照統一標準緊密連接[14]。虛擬手術方案規劃完成后,需要建立一個“虛擬與現實”連接的橋梁,將虛擬仿真轉移到實際手術之中。Noh等[15]研究表明實時導航動態追蹤系統或手術導板靜態轉移技術均可以實現虛擬與現實的轉化。然而,手術導航需要一個復雜的實時追蹤系統,相比手術導板需要更長的手術時間和更高的手術成本。另外,虛擬手術是基于骨組織的CT數據進行重建,而在實際手術中軟組織的存在可能導致手術導航引導下切除范圍的誤差[16]。已有文獻表明截骨導板可以較為精準地實現下頜骨截骨術,并在重建板的引導下取得良好的骨性重建效果[17]。而上頜骨復雜的解剖結構對截骨導板的設計及使用產生了一定困難。
為了使術前規劃在實際手術中精準再現,必須最大程度降低截骨導板在制作及應用過程中產生的誤差。CBCT可以獲取精細的骨組織重建數據,而對軟組織識別度較低。口內掃描儀通過共焦顯微測量,連續彩色成像原理捕獲口內牙列以及軟組織數據,創建的三維數字化印模精度高達20 μm,結合CAD/CAM在臨床上應用于修復、種植、正畸等[18]。為了避免實際手術中軟組織的干擾可能導致切除范圍的誤差,我們將口掃獲取的牙列及軟組織數據與CBCT骨組織數據進行配準擬合,以軟組織為基準設計制作牙固位式截骨導板,實現導板與牙列的準確匹配,提高導板的固位性及穩定性,降低因導板移位引起的手術偏差;導板在截骨線的設計上預留了1 mm的間隙,便于手術骨鋸鋸片順利通過實現精準切割;對于術區牙列缺失患者,我們將導板的覆蓋范圍延長至健康牙列區,增加固位面積,并在導板頰腭側分別預留2個釘孔,術中利用牽引釘將導板固定在設計區域。在以往的研究中,截骨導板引導下進行上頜骨腫瘤切除術鮮有報道;截骨平面的偏差分析關注總體的最大及平均偏差,未將區域細化進行評估。屈振宇等[19]將骨支持式3D打印導板應用于上頜骨LeFort Ⅰ型截骨術,誤差均值最大為1.35 mm。Melville等[20]使用3D打印手術導板實現上頜骨腫瘤切除術后游離腓骨皮瓣重建,虛擬腓骨與實際腓骨位置偏差控制在2.2 mm以內。本研究中8例患者術中切緣均為陰性,隨訪期間腫瘤均未復發,在保證腫瘤徹底切除的情況下平均偏差控制在1.5 mm以內,取得較為理想的臨床效果。區域偏差分析結果顯示上緣、內側緣偏差較小,前緣、后緣偏差較大,可能原因如下:若前緣截骨線設計過于接近牙根,截骨時牙根暴露導致周圍骨壁缺損加大偏差;后緣保留上頜結節時,若剩余上頜結節骨量不足,骨鑿劈開易造成局部骨折;而上緣、內側緣截骨平面相對穩定,截骨導板引導下可以取得更為理想的結果。因此要求術前設計在保證腫瘤切除安全距離的情況下,截骨平面的設計應盡量避開重要的解剖結構,以此降低術者操作時產生的誤差。
Ladha等[21]指出口周肌肉,尤其口輪匝肌和頰肌維持著一個復雜的形態功能系統。Brown Ⅱ類缺陷不涉及口腔周圍肌肉,因此在贗復體的穩定支撐下可以誘導術創區軟硬組織健康愈合。然而病例數較少,適應證局限是本研究的不足。贗復體的不同固位方式對修復臨床療效存在影響[22],今后的研究我們會采用如附著體、種植體等輔助方式增加贗復體的固位,并針對大型上頜骨缺損,如Brown Ⅲ類缺損,探討對比贗復體即刻修復的臨床效果。

