年齡和OCT特征與抗VEGF治療視網膜中央靜脈阻塞性黃斑水腫效果的相關性
鄧玉夢,宋艷萍,黃 珍,葉 婭,閆 明,黃曉莉
0引言
視網膜中央靜脈阻塞(CRVO)是常見的導致視力喪失的視網膜血管性疾病之一,發病率約為0.08%[1]。發病年齡一般超過40歲,多在60歲以上[2],10%~15%的CRVO患者發病年齡<40歲[3-4]。其發病原因復雜,老年CRVO患者常與系統性血管疾病(如高血壓、糖尿病、高脂血癥)有關,年輕患者多存在非傳統性危險因素[5]。老年患者與中青年患者雖然在病因、臨床特點和治療預后方面有所不同,但目前在治療方面均將抗血管內皮生長因子(VEGF)治療作為一線療法[2]。
光學相干斷層掃描(OCT)是視網膜靜脈阻塞(RVO)診療中最常用的眼底成像方式,其相關指標可以評估疾病的嚴重程度及治療預后[2]。其中,強反射點(HRD)近年來被多數學者認為是炎性環境下激活的小膠質細胞,其數量和位置與RVO患者基線視力及抗VEGF治療效果相關[6-7]。中青年CRVO患者發病多認為由炎癥因素參與導致[8]。對此已有一些臨床研究報告,但對年齡和其他因素或檢測指標的相關性分析尚不夠深入,尤其是OCT影像上的HRD數量等指標在中青年與老年患者中是否存在差異尚未見報道。本研究將OCT影像中的HRD作為觀察指標之一,分析兩個年齡段CRVO患者抗VEGF的治療效果及其與OCT影像特征的相關性。
1對象和方法
1.1對象采取回顧性病例對照研究方法。收集2017-07/2019-07在中國人民解放軍中部戰區總醫院確診的CRVO患者47例47眼,均為單眼患病。按發病年齡分組,老年組(年齡>50歲)患者27例,年齡51~79歲,中青年組(年齡≤50歲)患者20例,年齡19~50歲。納入標準:(1)初次發病,經裂隙燈顯微鏡、熒光素眼底血管造影(FFA)、OCT檢查確診為CRVO,病程≤3mo;(2)未行玻璃體腔注射抗VEGF藥物或視網膜激光光凝治療;(3)中央視網膜厚度(CRT)>250μm;(4)視力(LogMAR)≤1.6;(5)無其他原因引起的黃斑水腫;(6)隨訪時間≥12mo。排除標準:(1)合并年齡相關性黃斑變性、糖尿病視網膜病變、葡萄膜炎、屈光間質嚴重混濁者;(2)既往有玻璃體視網膜手術病史;(3)隨訪資料不全者。本研究遵循《赫爾辛基宣言》原則,并已通過倫理審查。所有患者均對治療方案知情同意。
1.2方法
1.2.1病史采集及眼部常規檢查收集患者的基本信息,包括性別、年齡、病程、伴隨疾病(高血壓、糖尿病、高脂血癥、青光眼)、患眼眼別、就診時視力(采用國際標準視力表檢查,結果換算為LogMAR視力進行統計分析)、眼壓等。
1.2.2 OCT檢查所有患者治療前后均接受黃斑區OCT(Topcon 3D OCT-2000)檢查,掃描模式512×128,掃描范圍6mm×6mm。以黃斑中心凹為中心進行30°環掃,共12幅,掃描方向由鼻側向顳側進行。使用設備的眼球跟蹤系統,確保掃描過程始終保持正確的位置。觀察指標包括平均視網膜厚度(ART)、CRT、外界膜(ELM)和橢圓體帶(EZ)破壞程度、HRD數量。(1)ART:以黃斑中心凹為中心,直徑6mm范圍視網膜厚度的平均值。(2)CRT:黃斑中心凹1mm范圍內的視網膜厚度。(3)HRD:孤立的、邊界清晰、信號強度等于或高于視網膜色素上皮(RPE)層的小顆粒。計數時排除直徑大于40μm或在OCT上出現的其他高反射信號遮蔽(如出血點)及與眼底彩照有對應的高反射點(如脂質滲出)。當出血遮蔽視網膜各層次信號的面積超過掃描面積的1/2時,排除此病例;若遮蔽面積小于1/2時,方法同前繼續計數HRD。每位患者選擇HRD數量最多的B掃描層面計數,隨訪OCT時使用相同的掃描層面[9]。每個B掃描的HRD數量均由兩名有經驗的眼科醫生計數,當結果有異議時,由第三位醫生(主任醫師)計數評定。(4)ELM及EZ完整性:在選取的B掃描層面評估ELM及EZ完整性,評估方法參考文獻[10],將黃斑中心凹1mm范圍內的ELM高反射條帶根據連續性分為3個等級,完全連續為完整ELM(+),連續性中斷為ELM(±),完全不可見為ELM(-)。EZ評估方法與ELM一致。
1.2.3玻璃體腔抗VEGF藥物注射術前均行眼部相關檢查,排除手術禁忌證。術前1h予以復方托吡卡胺滴眼液滴眼3次,玻璃體腔注射均在無菌層流手術室按常規操作進行。以1mL注射器抽取10mg/mL的抗VEGF藥物0.05mL(康柏西普/雷珠單抗0.5mg),于顳下或鼻下方距角鞏膜緣3.5~4.0mm處垂直于鞏膜面穿刺注射。注射完畢后,給予妥布霉素地塞米松眼膏涂眼后覆蓋。注射前及注射后30min監測患眼眼壓。
1.2.4隨訪觀察指標兩組患者均連續3mo每月進行玻璃體腔注射抗VEGF藥物1次,之后每月隨訪,按需給藥,必要時行眼底激光治療。再次注藥標準為CRT>300μm、出現新的或持續的視網膜囊樣水腫、視力下降>0.2LogMAR[11]。隨訪時間≥12mo,隨訪時進行視力、眼壓、裂隙燈顯微鏡、OCT檢查,檢查設備均與治療前測定時采用的設備相同。對比分析基線、抗VEGF治療第3、6、12mo就診數據,記錄第12mo隨訪時玻璃體腔注射抗VEGF藥物次數及ELM與EZ轉歸情況,ELM與EZ轉歸定義為其完整性好轉至上一等級。末次隨訪時的視力與基線視力相比,視力提高≥1行為視力提高,視力下降≥1行為視力下降,視力變化<1行則認為視力穩定。
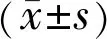
2結果
2.1兩組患者基線資料比較兩組患者基線資料比較,老年組患者年齡和女性患病率均高于中青年組(P<0.05),中青年組基線BCVA優于老年組(P<0.05),但兩組患者患眼眼別、病程、眼壓及高血壓、糖尿病、高脂血癥、青光眼患病率均無差異(P>0.05),見表1。

表1 兩組患者基線資料比較
2.2兩組患者治療前后OCT觀察指標比較兩組患者治療前后OCT各觀察指標比較,基線ART、CRT均無差異(t=1.93、0.27,P=0.06、0.789),但老年組患者基線HRD低于中青年組(t=-2.295,P=0.026)。治療后,兩組患者ART、CRT均較治療前明顯下降,中青年組患者ART、CRT在治療后第6mo有小幅度升高,但兩組患者ART、CRT變化無差異且變化幅度不受時間影響,見表2、3,圖1A、1B。治療后,兩組患者HRD數量均較治療前明顯下降,中青年組患者HRD數量在治療后第6mo時有小幅度升高,兩組患者HRD數量下降幅度受時間影響且中青年組下降幅度較老年組大,見表4,圖1C。

圖1 兩組患者治療前后OCT觀察指標和BCVA趨勢圖 A:ART;B:CRT;C:HRD數量;D:BCVA。
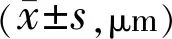
表2 兩組患者治療前后ART比較
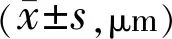
表3 兩組患者治療前后CRT比較
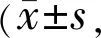
表4 兩組患者治療前后HRD數量比較 個)
2.3治療前后兩組患者BCVA比較兩組患者治療前后BCVA比較,中青年組患者基線BCVA優于老年組(t=2.589,P=0.013)。治療后,兩組患者BCVA均較治療前改善,見表5,圖1D。
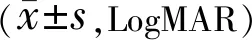
表5 兩組患者治療前后BCVA比較
2.4兩組患者玻璃體腔注藥次數及療效比較治療后第12mo隨訪時,老年組患者行玻璃體腔注射抗VEGF藥物的次數高于中青年組(8.4±2.1次vs7.3±1.7次,t=2.039,P=0.047);老年組患者ELM、EZ轉歸率分別為48%(13/27)、56%(15/27),中青年組患者ELM、EZ轉歸率分別為30%(6/20)、30%(6/20),兩組患者ELM、EZ轉歸率均無差異(χ2=1.571、3.036,P=0.210、0.081),見圖2。兩組患者BCVA提高33眼,其中老年組22眼,中青年組11眼;下降7眼,其中老年組4眼,中青年組3眼;穩定7眼,其中老年組1眼,中青年組6眼。

圖2 抗VEGF治療后OCT檢查情況 患者,男,53歲,病程3mo,抗VEGF治療第6mo復診,視力0.4LogMAR、CRT 847μm、ART 437μm、HRD 46個、ELM(±)、EZ(±);第12mo復診,視力0.5LogMAR、CRT 371μm、ART 348μm、HRD 29個、ELM(±)、EZ(±),抗VEGF治療10次。A:抗VEGF治療第6mo眼底彩照;B:抗VEGF治療第6mo視網膜B掃描圖;C:抗VEGF治療第12mo視網膜B掃描圖。黃箭頭所示為硬性滲出物;紅箭頭所示為HRD。
2.5兩組患者視力預后的相關因素分析相關性分析結果顯示,治療后第12mo隨訪時,老年組患者BCVA與發病年齡、HRD、ELM及EZ均具有相關性(r=0.361、-0.438、0.643、0.592,P=0.017、0.025、0.001、0.003);中青年組患者BCVA與發病年齡、ART、HRD、ELM及EZ均具有相關性(r=0.548、0.467、0.483、0.699、0.737,P=0.012、0.038、0.031、0.002、0.001),見表6。

表6 相關性分析結果
3討論
RVO最重要的危險因素是高齡和全身血管性疾病,年齡是視力預后的獨立危險因素[12]。年齡增加與動脈粥樣硬化引起的動脈疾病有關,降低了CRVO患者獲得良好視力的可能性[13]。本研究中,無論是老年組還是中青年組CRVO患者,年齡越大視力預后越差,進一步驗證了年齡對于疾病預后的影響。此外,性別是RVO發生發展的另一個危險因素,Nalcaci等[14]認為RVO與其他血管性疾病一樣,男性患者更容易受到影響,Anand等[15]研究發現男性首次出現動脈硬化性疾病的年齡比女性小10歲。分析是由于血管功能存在激素依賴性的性別差異,雌激素通過快速增加一氧化氮的產生和誘導血管舒張起到保護血管的作用[16]。本研究發現,中青年組男性患病率更高,分析是由于中青年女性未絕經,雌激素水平較高,保護了視網膜血管內皮和張力,從而降低了CRVO發病率。
本研究中,中青年組基線視力明顯優于老年組,抗VEGF治療次數少,與Rothman等[5]研究結果一致,該研究認為,年輕人抗VEGF治療次數少,可能因為年輕人有更強的側枝循環,對治療有更好的反應。Eah等[17]和Sophie等[13]認為年輕患者臨床病情較輕,良好的初始視力反映疾病嚴重程度輕,從而降低了光感受器或其他視網膜細胞不可逆損傷的可能性。彭紅等[18]也發現青年患者治療效果更好,原因是其早期未發生明顯的炎性改變,通過及時治療,視網膜功能得以較快恢復,但該研究并未進一步探究炎癥因素在不同年齡組的差異。本研究分析視力預后的相關因素發現,中青年組患者ART越高視力越差。與ART指標相比,CRT為視網膜中心凹1mm范圍內的視網膜厚度,與視功能關系更緊密。SCORE研究發現CRT與BCVA具有相關性[19],臨床上也常將CRT用于評估疾病活動、進展以及治療反應[2],但本研究并未發現BCVA與CRT的相關性,而與ELM、EZ的破壞程度具有相關性。Simader等[20]認為CRT和BCVA的相關性在較長的隨訪期間不太明顯,特別是在視網膜結構受到不可逆損害之后。推測CRT只是影響視力的因素之一,不能代表視網膜的完整性,即使CRT降至正常,如果視網膜的完整性受到干擾,視力可能也很差。ELM作為視網膜內屏障,由Müller細胞和感光細胞外節段緊密連接。ELM破壞后引起脂質和蛋白質向外層視網膜滲出,導致視網膜腫脹[10],進而損傷光感受器到雙極細胞的視覺信號傳導、降低透射到光感受器的光強[21]。既往研究證明,ELM和EZ的完整性是視力的最佳預測因子[22],其基線情況及治療后的完整程度均可以影響視力預后[23-25]。光感受器破壞后能否恢復尚未見報道,但是OCT上光感受器的高反射信號條帶連續性好轉。中心凹光感受器層的嚴重腫脹可導致光感受器細胞紊亂,使光感受條帶無法識別[26],以及硬性滲出或出血在OCT上出現信號遮蔽均影響對ELM、EZ完整性的判斷。隨著病情穩定,視網膜水腫消退,OCT上光感受器完整性恢復,視力改善。本研究結果顯示,不同年齡段CRVO患者,經抗VEGF治療后光感受器在OCT上信號條帶均有一定比例的好轉,但并無統計學差異。
VEGF因子通過與其受體結合,促進炎癥反應及破壞血-視網膜屏障,增加血管通透性[27],進而引起黃斑水腫。本研究中兩組患者經抗VEGF治療后,視力改善,ART、CRT降低。說明抗VEGF藥物可有效改善視力,減少黃斑水腫,與王敏等[28]研究結論一致。本研究發現,老年組患者連續3mo病情穩定,中青年組在治療后第6mo雖然視功能穩定,但是形態學結果變差,可能因為炎性細胞因子的表達隨時間的推移而增加,導致炎癥加重或出現耐藥[27]。HRD被認為是炎性環境下激活的小膠質細胞,本研究中青年組患者數量較多,通過抗VEGF治療可以有效減少,下降幅度大于老年組患者。Battaglia Parodi等[29]研究發現地塞米松植入劑可顯著改善50歲以下CRVO患者視功能,進一步證實青年CRVO發病與炎性因素或相關炎性疾病因素有關[30]。本研究將CRVO患者按年齡分組,分析不同年齡組患者經抗VEGF治療后的視力預后與HRD的相關性,結果顯示,中青年組患者HRD數量越多,視力預后越差,與既往結果一致[7,31];相反老年組患者HRD數量越多,視力預后越好,主要考慮因為入組患者少,可能出現統計誤差,但是老年組經治療HRD變化幅度小,說明視網膜的炎性因素作用小。
本研究為非前瞻性研究設計,納入的研究對象之間可能存在明顯的個體差異。兩組患者除發病年齡外,性別構成也有統計學差異,兩組間基線資料并不完全匹配,性別差異可能在較大程度上影響基礎疾病的比較結果,但是對基線視力及OCT指標的影響程度尚需進一步研究。RVO的缺血程度影響疾病的轉歸,本研究未針對入組患者進行缺血情況分析,可能會影響兩組治療效果的比較。雖然通過觀察HRD數量變化間接分析炎性因素的方法簡單、無創,但沒有抽取患者玻璃體液進一步驗證。盡管本研究具有上述不足之處,但研究結果證實抗VEGF藥物治療CRVO有效,中青年患者CRVO受炎性因素影響較大,其治療預后比老年患者要好。

