盆底超聲在SUI中的應用價值及影響SUI發生的危險因素
臧加英,王葉紅,高波
(1.南京市高淳區人民醫院超聲科,江蘇 南京 211300;2.遵義醫科大學第五附屬醫院超聲科,廣東 珠海 519100)
壓力性尿失禁(stress urinary incontinence,SUI)是一種常見的女性產后不良癥狀,影響著全球25%~45%的女性[1],主要表現為勞累過程中腹內壓力升高而引起尿液滲漏。SUI會嚴重損害女性生活質量,并給社會醫療保健系統帶來沉重的經濟負擔。目前,臨床診斷SUI的方法較多,如磁共振成像、超聲成像、X線盆腔造影等。磁共振可較好的顯示盆底結構,但檢查費用高,掃描時間長,且對于體內植入磁金屬者不能進行檢查[2]。X線盆腔造影操作過程復雜,分辨率較低,且檢查前需膀胱排空,無法廣泛應用[3]。超聲檢查具有操作快捷、無輻射、重復性好、價格適中等特點,在SUI的診斷中已有較廣泛的應用。但我國對超聲診斷SUI的標準目前尚未統一[4],對其診斷特點和價值仍需進一步的了解。此外,影響SUI的因素較多,明確其發生的危險因素,對臨床診斷具有重要意義。本研究旨在探討盆底超聲在SUI中的應用價值及影響SUI發生的危險因素。
1 資料和方法
1.1 一般資料
選取2019年4月至2020年5月于南京市高淳區人民醫院接受盆底超聲檢查的產后女性120例為研究對象,根據是否存在SUI分為SUI組(n=68)和對照組(n=52)。其中SUI組患者年齡29~60歲,平均(41.3±6.8)歲。對照組年齡28~59歲,平均(40.1±5.4)歲。
納入標準:(1)年齡≥18歲;(2)接受盆底超聲檢查者;(3)SUI組患者在打噴嚏、咳嗽、用力時有漏尿表現,尿動力學檢查核實者;(4)無泌尿系統病史者;(5)臨床資料完整者;(6)知情同意者。排除標準:(1)不符合納入標準者;(2)合并感染、神經系統異常者;(3)合并泌尿系統腫瘤者;(4)合并嚴重盆腔疾病者;(5)合并認知、精神類及嚴重系統性疾病者。
1.2 方法
使用GE-E10 型彩色多普勒超聲診斷儀(美國GE 公司)進行檢測,選用經陰道的腔內容積探頭,頻率為4~8 MHz。受檢者排空大小便后,取仰臥位,使用醫用避孕套包裹探頭,涂抹耦合劑。將探頭置于患者的會陰部,顯示盆底正中矢量切面,圖像包括膀胱、尿道、陰道、直腸、肛管以及肛直腸角等。采集患者靜息狀態下和Valsalva 狀態下圖像,并采用多普勒超聲原裝軟件進行分析。見圖1。
1.3 觀察指標
(1)靜息膀胱尿道后角、Valsalva膀胱尿道后角、尿道旋轉角度、膀胱頸移動度和逼尿肌厚度等;(2)盆底超聲對SUI的診斷價值;(3)SUI發生的危險因素。

1.4 統計學分析
2 結果
2.1 兩組對象超聲檢查特征比較
SUI組靜息時膀胱尿道后角、Valsalva時膀胱尿道后角、尿道旋轉角度和膀胱頸移動度大于對照組(P<0.05),兩組對象逼尿肌厚度比較,差異無統計學意義(P>0.05)。見表1。
表1 兩組對象超聲檢查特征比較
2.2 盆底超聲對SUI的診斷價值分析
將兩組對象超聲檢查時具有顯著差異的超聲參數納入ROC曲線模型,結果表明,各參數聯合預測的AUC為0.808。見圖2。

2.3 SUI發生的單因素
單因素分析表明,SUI在產次、分娩方式、新生兒體質量、孕前體質量及會陰撕裂中的差異有統計學意義(P<0.05);在年齡、體質指數、孕期增加體質量、孕期飲酒、便秘、分娩孕周、家庭收入、會陰側切、喂養方式、產后體力勞動中的差異無統計學意義(P>0.05)。見表2。
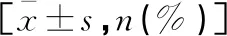
表2 SUI發生的單因素
2.4 SUI發生的危險因素
根據單因素分析結果,將病患產次、分娩方式、新生兒體質量、孕前體質量以及會陰撕裂納入影響因素分析先行賦值,多因素Logistic回歸分析顯示,產次≥2次、陰道分娩、新生兒體質量≥4 000g、孕前體質量≥60 kg及會陰撕裂是SUI發生的主要危險因素。見表3及表4。

表3 Logistic回歸賦值
3 討論
女性盆底功能障礙性疾病是全球范圍內備受關注的社會衛生問題,其中SUI是最常見的一種類型[5]。臨床上診斷SUI主要根據患者癥狀、尿力動力學檢查、超聲診斷等[6]。相關研究[7-8]表明,病患在靜息狀態及valsalva 動作下膀胱頸移動度及尿道旋轉角度等均可作為判斷SUI早期病變的依據。SUI患者通常存在膀胱尿道周圍組織形態、結構的改變以及尿道組織支持結構薄弱,尿道周圍組織的慢性損傷,是促進其發生的重要病理生理原因[9]。膀胱頸移動度與膀胱尿道支持結構和尿道周圍組織密切相關,膀胱頸的移動度是反映膀胱和尿道周圍支持結構功能狀態的重要指標[10]。研究[11]表明,膀胱頸移動度增加5 mm,SUI的發生率將增加3%~4%。膀胱尿道后角和尿道旋轉角度同樣是反映尿道周圍組織最大收縮力、持續收縮時間下降的重要指標。晏昱婧等[12]研究指出,膀胱尿道后角、尿道旋轉角度及膀胱頸移動度對診斷SUI具有重要作用。本研究發現,SUI組靜息時膀胱頸角度、Valsalva時膀胱尿道后角、尿道旋轉角度和膀胱頸移動度大于對照組(P<0.05),提示膀胱尿道后角和膀胱頸移動度的增加,可促進膀胱頸位置移動,降低尿道肌肉功能的穩定性。此外,將兩組超聲檢查時具有顯著差異的超聲參數納入ROC曲線模型,結果表明,各參數聯合預測的AUC為0.808,與信吉偉等[13]的研究結果基本一致,表明預測結果可信度較高,盆底超聲可為SUI的早期診斷提供重要幫助。
SUI發生的影響因素較多,發病機制復雜。本研究經Logistic回歸分析表明,產次≥2次、陰道分娩、新生兒體質量≥4 000 g、孕前體質量≥60 kg及會陰撕裂是SUI的主要危險因素。妊娠過程中盆腔筋膜代償性改變以及長期腹內壓力的增加,可導致孕產婦不能有效抵抗盆底肌力下降,造成盆底韌帶、筋膜等損傷或脫垂[14]。而產婦多次分娩、陰道分娩、新生兒體質量≥4 000 g等,均可造成盆腔筋膜慢性損傷。有研究[15]表明,陰道分娩過程中新生兒體質量較大或多次分娩的產婦會陰部位組織水腫和牽拉較為嚴重,可導致尿道括約肌神經損傷的幾率增加5%~8%。此外,陰道分娩的產婦容易造成陰道撕裂,而陰道撕裂可導致盆底組織神經損傷嚴重,造成盆底肌肉松弛,使得尿道膀胱頸下移,導致腹壓上升,誘發SUI的發生[16]。有研究[17]指出,孕前體質指數偏高的產婦產后發生SUI的風險較高,但也有研究[18]表明,孕前體質指數并非是誘發SUI發生的獨立危險因素,這可能是因為SUI發病機制復雜,是由多因素共同作用的結果,僅僅考慮孕前體質指數無法準確作為評估依據。肥胖人群大多伴有腹壓上升,肌肉松弛,盆底神經系統異常等[19]。孕前體質量較高者,發生SUI的風險較高,而改變生活方式及減輕體重可有效降低SUI發生率。本研究發現,孕前體質量≥60 kg是SUI發生的主要危險因素,提示孕前體質量過高孕婦更易發生SUI。
綜上所述,盆底超聲檢查參數對診斷SUI具有較好的參考價值。此外,產次≥2次、陰道分娩、新生兒體質量≥4 000 g、孕前體質量≥60 kg及會陰撕裂是誘發SUI的主要危險因素,對于有以上臨床特征的產婦,應加強指導,并積極干預,以降低SUI的發生率。

