聚氨酯發泡膠聯合手握把固定在乳腺癌放射治療中的擺位誤差分析
羅經杰 鄧源
(南方醫科大學南方醫院放療科,廣州 510515)
乳腺癌是女性最常見惡性腫瘤,放射治療是乳腺癌有效的治療手段,對于局部晚期乳腺癌改良根治術后的患者大部分均需術后開展放射治療。術后放射治療不僅能降低乳腺癌局部區域復發率,還能提高遠期生存[1]。因此改良根治術后放射治療(postmastectomy radiotherapy,PMRT)的合理應用尤為重要[2]。因乳腺靶區靠近心臟和肺,對于劑量分布要求較高,所以固定裝置須更加嚴格,擺位要求更高。當前尚未有公認的一種擺位誤差小、精度好、重復性好的固定方式。該研究探討在發泡膠固定的基礎上增加一個輔助裝置手握把來固定手臂,與原來單純發泡膠固定相比,能進一步提高乳腺癌擺位精度,同時確定靶區外放,為同行提供一定的參考。
1 材料與方法
1.1 臨床資料
選取南方醫科大學南方醫院放療科2019年6月至2020年6月行根治術后接受調強放療的乳腺患者60例,篩選條件為患者年齡35~55歲,中位年齡50歲,KPS評分>70分,排除過于肥胖或者瘦小患者,患側手臂已提前訓練,均能自由上舉并展開至少大于120°。將患者隨機分為兩組,A組應用單純發泡膠固定,B組應用發泡膠聯合手握把固定。
1.2 設備
Elekta Precise醫用直線加速器及其自帶的電子射野影像系統(EPID),荷蘭Philips公司的大孔徑Big Bore螺旋CT模擬定位機,Monaco計劃系統,醫用發泡膠,手握把。
1.3 體位固定
采用自行設計的乳腺布袋,為不規則形狀,最大處尺寸為50cm×100cm,60例患者均仰臥位,除去上身衣物,將兩套A、B料混合的發泡膠倒入乳腺布袋中,排氣,涂抹均勻,患者躺下待發泡塑形,A組30例患者雙手重疊于頭頂,B組30例患者雙手上舉分別握住握把,頭均轉向健側。
1.4 CT模擬定位
CT定位時對患者兩側手臂和發泡膠之間劃相對位置標志線,以方便以后機房擺位能夠快速對應位置并及時調整以減少誤差,用細鉛絲與患者術后疤痕重合,同時增加鉛絲在健側乳房皺褶下2cm處,利用三維激光系統標記三個原點,取兩乳頭連線與體中線交點,兩側水平各一個,在三個原點分別用帶有藍色液體的針頭輕戳皮膚,將顏色送到皮下,為治療擺位確保原點的準確性,用直徑1mm的金屬Mark點標記后進行掃描。使用荷蘭Philips公司的大孔徑Big Bore螺旋CT對每位患者進行掃描,掃描范圍從第1頸椎至第2腰椎下緣,掃描電流為300mAs,電壓為120kV,層厚、層距均為5mm,分辨率為512×512像素。掃描完成后,影像數據通過DICOM傳輸至Pvmed、Monaco5.1治療計劃系統工作站,分別由醫生和物理師進行靶區勾畫和計劃方案設計。
1.5 計劃設計
根據ICRU相關報告原則,由同一個醫生參考文獻[3,4]對靶區和危及器官進行勾畫,并設定處方劑量,也由同一個物理師在Monaco治療計劃系統根據處方劑量進行計劃設計,統一采用多野IMRT計劃,進行優化并最后由醫師確認放療計劃。
1.6 驗證圖像獲取和配準
A、B兩組患者在Elekta Precise加速器擺位方式與CT模擬定位時一致,皆治療25次,從治療開始到結束采用首次和每治療5次進行1次驗證方式,每次治療前通過EPID曝光1次,共獲取兩組患者正、側位驗證片300對。將EPID采集到的圖像與CT定位重建的DRR圖匹配,正位片以椎體、鎖骨、肱骨頭、胸廓為參考,側位片以椎體和胸骨為參考,記錄每次匹配后的誤差數據,包括左右(X軸)、頭腳(Y軸)和腹背(Z軸)三個方向。樣本總體系統誤差(Σ)為個體系統誤差的標準差表示,總體隨機誤差(σ)為個體隨機誤差的均方根表示。參考Herk[5]報道的公式MPTV=2.5Σ+0.7σ,計算CTV到PTV之間的分次間誤差。
1.7 統計學分析
全部數據采用SPSS25.0統計軟件進行分析。計量資料以()表示,采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組擺位誤差比較
A、B兩組60例患者共掃描EPID驗證片300次,發泡膠固定與發泡膠聯合手握把固定各150次,兩組固定方式擺位誤差見表1,可見發泡膠聯合手握把固定組在X軸(0.40±3.32)mm與Y軸(1.13±2.93)mm擺位誤差明顯優于單一發泡膠固定組(0.65±2.33)mm、(0.29±2.22)mm,差異有統計學意義(P<0.05),但在Z軸方向上兩組擺位誤差對比沒有明顯差異,沒有統計學意義(P>0.05)。
表1 兩組擺位誤差比較(,mm)

表1 兩組擺位誤差比較(,mm)
2.2 兩組擺位頻數分析
從表2可以看出,發泡膠聯合手握把在X、Y、Z方向上均優于發泡膠組,且主要集中在3mm及以內。
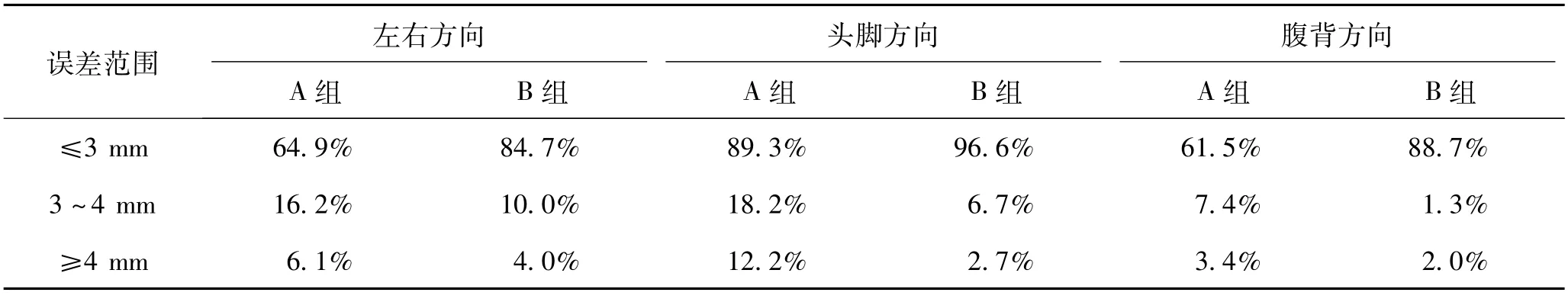
表2 兩組固定方式擺位頻數比較
2.3 CTV至PTV分次間擺位誤差外擴邊界
據擺位擴邊公式MPTV=2.5Σ+0.7σ,可推斷出CTV至PTV的左右、頭腳、腹背方向上外擴邊界分別為2.42mm、2.67mm、2.04mm。表3中可看出發泡膠聯合手握把組在左右、頭腳、腹背方向上的PTV外擴值均小于單一發泡膠組。
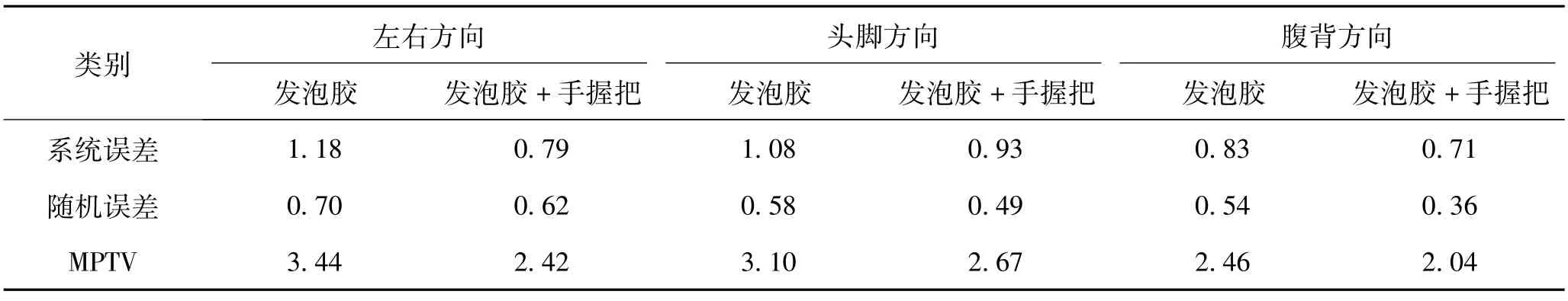
表3 兩組固定方式PTV外擴邊界(mm)
3 討論
乳腺癌改良根治術后放射治療已屬常規治療,三維適行放療和調強放療具有劑量學優勢[6]。隨著放療越來越規范,精準度逐漸提高,在精準計劃的同時對固定方式的要求越來越高[7]。國內相關報道顯示:放療時擺位不準確,將導致放療病人疾病復發率大大提高[8],而改良根治術后乳腺癌調強治療計劃的實施需要更高的擺位精度[9],同時有報告指出,體位固定精度的提高可縮小調強放療計劃的MPTV外擴值,進而減少正常組織的照射。由此可見只有精確的體位固定技術才能夠真正體現調強技術的劑量優勢與質量保證[10]。
固定方式從乳腺托架到真空墊、熱塑膜,再到近幾年興起的發泡膠,或者乳腺托架和真空墊配合使用,目的都是為了提高治療的精度和擺位重復性,減少CTV到PTV的外擴值,更好地保護正常組織。周常峰[11]等研究顯示發泡膠固定擺位精度和重復性優于真空墊固定。房建南[12]等研究顯示相比乳腺托架固定,發泡膠固定擺位精度明顯提升,說明發泡膠在乳腺癌放射治療固定中有明顯的優勢。但是,單一發泡膠還存在缺點,對某些需要照射鎖上野的患者而言,患者手臂位置的偏差直接導致劑量分布不均,漏靶或者照到正常組織,所以手臂的固定顯得格外重要,大多數乳腺發泡膠固定都是雙手交叉置于頭頂,并沒有進一步固定。使得患側手臂的重復性稍差,患者每次雙手置于頭頂的位置不一定完全一致。張超強[13]研究指出增加輔助裝置加強擺位輔助定位,減少危及器官的照射劑量,提高治療效果。所以,增加手握把剛性結構很大程度可以降低左右,頭腳方向的誤差,同時患者每次握把的位置固定,重復性好,舒適性好,對肱骨頭的保護更加有利。
該研究結果顯示在乳腺癌放射治療中發泡膠聯合手握把固定優于單純發泡膠固定,主要體現在頭腳和左右方向,進一步說明在固定方式上增加剛性結構手部握把對體位固定精度有明顯的提升。該研究局限在于:(1)沒有使用CBCT進行掃描,對于發泡膠成形過大導致機架可能碰撞,需繼續研究更合理的布袋尺寸和塑形形狀;(2)旋轉問題只是采用皮膚打點方式,是否在此基礎上增加熱塑膜固定身體或者采用OSMS技術等還有待研究。

