肥胖兒童血清Asprosin水平及其與糖脂代謝的相關性研究
譚雪凈,王 敏,康玉蓉,肖延風
(1.西安交通大學第二附屬醫院,陜西 西安 710004;2.陜西省銅川市人民醫院兒科,陜西 銅川 727031)
近30年來,兒童肥胖的發病率在全球范圍內正以驚人的速度增長,兒童肥胖使成人慢性病低齡化,使心血管疾病、2型糖尿病和高血壓等的風險顯著增加,兒童肥胖已成為一個日趨嚴重的公共衛生問題[1]。脂肪組織不僅是儲存脂肪的場所,也是分泌脂肪因子的內分泌器官,參與胰島素抵抗(insulin resistance,IR)、糖尿病等病理過程[2]。隨著研究的深入,人們逐漸認識到許多脂肪因子可以調節多種代謝性疾病的發生、發展,如脂聯素(adiponectin)、瘦素(leptin)、鳶尾素及鋅a2糖蛋白等[3]。Asprosin是2016年Romere等發現的一種新的脂肪因子,主要由白色脂肪細胞分泌,也稱白脂素[4]。有研究已發現Asprosin可作用于肝臟、大腦、骨骼肌、胰腺等多個器官,并與糖尿病、肥胖、多囊卵巢綜合征、冠心病等疾病有關[4-6]。關于Asprosin在肥胖兒童中的表達及其對機體糖脂代謝影響方面的研究較少,為此,本課題就肥胖兒童血清Asprosin水平進行分析,探討其與糖脂代謝指標的相關性及臨床意義。
1研究對象與方法
1.1研究對象
選取2017年7月至2018年9月在西安交通大學第二附屬醫院小兒內分泌門診確診的7~18歲單純性肥胖兒童作為肥胖組,共79例;選取同時期、同年齡的健康兒童作為對照組,共40例。
兒童單純性肥胖的診斷標準:按照2004年中國肥胖問題工作組制定的中國學齡兒童青少年超重、肥胖篩查體質量指數(BMI)分類標準[7]:將BMI≥同年齡同性別兒童第95百分位數(P95)定義為肥胖。排除標準:年齡<6歲或>18歲;患有1型糖尿病;伴有原發性甲狀腺功能減退癥、庫欣氏綜合征等繼發性肥胖;伴有肥胖綜合征;急性感染性疾病。本研究符合我院人體試驗倫理委員會所制定的倫理學標準,所有研究對象均簽署知情同意書。
1.2方法
1.2.1基本信息收集
詳細詢問并記錄兩組兒童的性別、年齡、既往史、用藥史、個人史及家族史等資料。
1.2.2身體測量指標
體重測量采用RGZ-120型標準體重秤,身高測量采用身高測量儀。由專人負責測定體重、身高、腰圍、臀圍、血壓,血壓包括收縮壓和舒張壓。測量血壓(收縮壓/舒張壓)分別在休息10min后進行。測量時受試者穿輕薄的衣服,脫鞋。根據Tanner分期評估所有受試者的青春期發育,睪丸體積大于4mL的男孩和乳房發育為Ⅱ期及以上的女孩均認為進入青春期。BMI=體重(kg)/[身高(m)]2;腰臀比(WHR)=腰圍(cm)/臀圍(cm)。
1.2.3生化指標測定
所有受試者,要求隔夜禁飲禁食至少12h,采血前一天禁高糖高脂飲食,于當日清晨7∶00—8∶00空腹采集肘部靜脈血5mL,1 200r/min離心10min,分離血清,并分裝于1.5mL EP管凍存,置于-80℃冰箱貯存。采用化學發光法測定空腹胰島素(FINS);全自動生化儀(日立747,日立、日本東京)測定空腹血糖(FBG)、總膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、丙氨酸氨基轉移酶(ALT)、谷草轉氨酶(AST)、谷酰轉肽酶(GGT)、尿酸(UA)。采用酶聯免疫吸附法(ELISA)檢測血清Asprosin、瘦素、脂聯素和腫瘤壞死因子(tumor necrosis factor,TNF)-α的濃度,按照試劑盒的操作說明進行檢測。青春期前的穩態模型胰島素抵抗指數(HOMA-IR)>2.5,青春期HOMA-IR>4.0,說明發生IR[8]。HOMA-IR=(FINS×FBG)/22.5。
1.3統計學方法

2結果
2.1一般資料
肥胖組與對照組在性別、年齡、身高及處于青春期者的比例方面差異均無統計學意義(P>0.05),見表1。
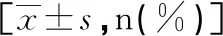
表1 肥胖組與對照組一般資料比較
2.2體格測量指標和生化指標
肥胖組體重、BMI、BMI-SDS、腰圍、臀圍、WHR、收縮壓、舒張壓、丙氨酸氨基轉移酶、谷酰轉肽酶、血清總膽固醇、甘油三酯、FBG、FINS、Asprosin、瘦素、瘦素/脂聯素(LAR)、TNF-α的水平均顯著高于對照組,而脂聯素水平顯著低于對照組,差異均有統計學意義(P<0.05),見表2。

表2 肥胖組與對照組各指標比較分析
2.3肥胖兒童血清Asprosin水平與體格測量指標、糖脂代謝指標的相關性分析
調整BMI-SDS和年齡后,對肥胖兒童血清Asprosin水平與糖脂代謝指標及測量指標進行偏相關分析。結果顯示,血清Asprosin水平與WHR、DBP、HOMA-IR及FBG、TNF-α、瘦素水平呈正相關(相關系數r值分別為0.332、0.275、0.225、0.216、0.324、0.215),與脂聯素水平呈負相關(相關系數r=-0.209),P<0.05,見表3。

表3 肥胖兒童血清Asprosin水平與各項指標的相關性分析
3討論
3.1肥胖與炎癥、細胞因子
兒童肥胖是一個嚴重的健康問題,在世界各地已達到流行病的程度,并與一些代謝綜合征和心血管并發癥有關[9]。許多發展中國家“營養轉型”與食品“西方化”的現象盛行,導致了肥胖的顯著增加[9]。肥胖患者體內大量聚積的脂肪組織分泌脂肪因子和炎性因子的功能失衡,可影響機體多器官代謝功能,抑制胰島素的信號通路,引起IR,增加2型糖尿病、心腦血管疾病的發病風險[10]。本研究就肥胖與健康兒童體格測量指標、糖脂代謝指標及與相關脂肪細胞因子進行分析,結果顯示肥胖組兒童身體測量指標BMI、腰圍、臀圍、WHR、血壓均顯著高于對照組,差異均有統計學意義(P<0.05);肥胖組的生化指標ALT、GGT、CT、TG、FBG和FINS水平均顯著高于對照組,提示肥胖兒童隨著體重的增加,機體發生糖脂代謝紊亂;進而,肥胖兒童血清炎性因子TNF-α水平增高,脂肪因子瘦素水平增高、脂聯素水平減低,提示肥胖兒童體內存在輕度的炎癥反應和細胞因子分泌異常。
3.2 Asprosin與中心性肥胖、IR
Asprosin由白色脂肪細胞產生和分泌,釋放入血,循環至肝臟,通過激活G蛋白耦聯受體,促進肝臟糖異生,使得血糖在IR的人和鼠體內升高[11]。Duerrschmid等[12]構建了Asprosin水平明顯下降的FBN1NPS/+小鼠模型,在高脂飲食喂養下未出現糖尿病風險,表明Asprosin可能在葡萄糖代謝中起著重要作用。Wang等[2]分析糖調節受損組、2型糖尿病組及健康對照組血漿Asprosin濃度,結果發現,糖調節受損及2型糖尿病患者血中Asprosin水平顯著高于對照者;相關性分析顯示,Asprosin水平和腰圍、FBG、餐后2小時血糖、糖化血紅蛋白、甘油三酯和HOMA-IR呈正相關;多因素Logistic回歸分析顯示,血漿Asprosin水平和糖調節受損、2型糖尿病顯著相關。關于肥胖兒童Asprosin的分泌狀況及其與糖脂代謝紊亂的關系研究較少。本研究測定了肥胖兒童血清Asprosin水平,并與健康兒童進行比較。結果顯示,肥胖兒童血清Asprosin水平顯著高于正常兒童。進一步在控制年齡和BMI因素后,進行Asprosin與其他指標的相關分析,結果顯示,肥胖兒童血清Asprosin水平與WHR、DBP、FBG、HOMA-IR呈正相關,而與血脂指標無相關性,提示脂肪因子Asprosin分泌增多與中心性肥胖、IR密切相關。
3.3 Asprosin與肥胖兒童IR的發病過程
文獻資料顯示,脂肪組織分泌瘦素、脂聯素、TNF-α、白細胞介素-6等都在IR發生、發展中起重要作用[13]。TNF-α影響胰島素敏感性的機制主要是干擾IRS-1的磷酸化及抑制葡萄糖轉運蛋白4(GLUT-4)由細胞內向細胞膜轉位。血漿脂聯素水平與胰島素敏感性指數呈正相關,脂聯素可通過促進骨骼肌細胞的脂肪酸氧化等途徑改善胰島素敏感性,并可以明顯改善TNF-α引起的炎癥反應。在肥胖狀態下,瘦素可引發內皮素-1(ET-1)、一氧化氮合酶(NOS)的合成,以及單核細胞趨化蛋白-1(MCP-1)等的分泌而促進炎癥發生發展,并且可激活胰島β細胞的ATP敏感K+通道,抑制胰島素分泌并使胰島素儲存脂肪作用降低,從而引發IR;瘦素還可通過促進脂肪分解,使游離脂肪酸(FAA)濃度增加,加重IR的程度。本研究結果顯示,Asprosin水平與TNF-α和瘦素水平呈正相關,與脂聯素呈負相關,提示脂肪因子Asprosin參與了肥胖兒童IR的發病過程,其分子機制有待進一步研究。
綜上所述,本研究初步探討了肥胖兒童血清Asprosin濃度及其與人體測量指標、糖脂代謝指標、脂肪因子瘦素和脂聯素,以及炎性因子TNF-α的相關性,結果顯示,肥胖兒童Asprosin與中心性肥胖、IR有密切相關,并且Asprosin與TNF-α、瘦素及脂聯素有相關性,提示Asprosin參與肥胖及IR的發生和發展,對其深入研究將為IR發病機制及其干預提供新思路。

