趨化因子RANTES和MCP-1在不明原因復發(fā)性流產早期診斷中的作用*
陳慧, 陳虹, 吳儒佳
(貴州醫(yī)科大學附屬醫(yī)院 婦產科, 貴州 貴陽 550004)
復發(fā)性流產(recurrent spontaneous abortion,RSA)是指夫妻因各種原因多次發(fā)生的自然流產,其原因主要包括遺傳因素、解剖因素、內分泌因素、感染因素、免疫功能異常、血栓前狀態(tài)、孕婦的全身性疾病及環(huán)境因素等[1-2]。RSA中50%的患者原因不明,稱為不明原因RSA(unexplained RSA,URSA),其具體發(fā)病機制尚不清楚,嚴重影響育齡期婦女的生殖健康,臨床治療存在很大難度[3]。趨化因子(chemokines,CK)是一組小分子蛋白,能趨化白細胞至病原體入侵部位起到一定的免疫作用,參與人體炎癥反應和傳輸[4]。母胎界面CK及其受體的表達和相互作用,對于人類早期妊娠的建立及維持發(fā)揮著極其重要的作用[5]。有研究發(fā)現,T細胞活化后表達和分泌的調節(jié)蛋白(regulated upon activation nomal T cell expressed and secred ,RANTES)在正常妊娠時作為必不可少的調節(jié)者,參與協調胚胎作為異性抗原引起的特異性的T細胞反應[6];單核細胞趨化蛋白-1(monocyte chemotactic protein-1,MCP-1)可趨化巨噬細胞,對胎兒起著一定保護作用[4]。這兩種CK濃度對胚胎植入的調控可能起著重要作用,其水平變化可能導致流產發(fā)生,也可能成為URSA 患者早期診斷及主動免疫治療效評價的標志[7-9]。因此尋找有價值的指標來預測RSA,為早期診斷和治療胚胎發(fā)育不良提供幫助,成為廣泛關注的問題。本研究擬通過檢測URSA患者、正常早孕女性及健康未孕女性血清中RANTES及MCP-1的水平,對URSA的早期診斷進行探討。
1 對象與方法
1.1 研究對象
選取2016年6月—2019年1月收治的URSA患者50例作為URSA組,符合:生殖器官檢查無異常;弓形蟲(toxoplasma)、風疹病毒(rubella)、巨細胞病毒(cytomegalovirus)、單純皰疹病毒(herpes simplex virus)及細小病毒B19等其他病原微生物(others)無異常;性激素6項(卵泡生成素、促黃體生成素、垂體泌乳素、雌二醇、孕酮及睪酮)、甲狀腺功能 [三碘甲狀腺原氨酸(triiodothyronine,T3)、四碘甲狀腺原氨酸(tetraiodothyronine,T4)、促甲狀腺激素(thyroid stimulating hormone,TSH)]及凝血功能正常;抗精子抗體、抗心磷脂抗體、抗核抗體、狼瘡抗凝物抗體及夫妻雙方染色體核型正常;配偶精液檢查無異常;無自身免疫性疾病;無長期服用化療及免疫抑制劑。選擇同期因正常早孕行人工流產和健康未孕婦女各25例,分別作為正常早孕組和健康未孕組,正常早孕組受檢者要求有正常妊娠史,無自然流產及死胎死產史,無生殖器官異常、感染、內分泌及自身免疫性疾病病史,B超提示胚胎發(fā)育正常,無腹痛及陰道流血等先兆流產的癥狀和體征;健康未孕組受檢者要求有正常妊娠史,無自然流產及死胎死產史,無生殖器官異常、感染、內分泌及自身免疫性疾病病史。URSA組受檢者年齡24~37歲、平均(29.2±3.5)歲,平均停經時間(57.91±4.93)d,自然流產2~5次,流產次數2次31例、3次及以上19例;正常早孕組受檢者年齡24~36歲、平均(28.9±2.9)歲,平均停經時間(56.87±4.45)d;健康未孕組受檢者年齡23~36歲、平均(28.1±3.8)歲,3組受檢者其它一般臨床資料見表1,本研究是在受檢者知情同意下進行。
1.2 方法
1.2.1RANTES和MCP-1水平的檢測 抽取3組受檢者清晨空腹靜脈血5 mL至無菌試管,1 500 r/min離心20 min,取上層血清置于-80 ℃ BDF-86V158冰箱(濟南好來寶醫(yī)療器材有限公司)凍存待測,采用酶聯免疫吸附試驗(enzyme-linked immuno sorbent assay,ELISA)法對血清中RANTES和MCP-1水平進行測定(試劑盒購自美國R﹠D公司)。實驗步驟嚴格按說明書操作:稀釋血清,標準品液配置,加樣,DHP-9602電熱恒溫培養(yǎng)箱37 ℃溫育(武漢一恒蘇凈科學儀器有限公司),洗板,680iMark全自動酶標儀測吸光值(美國biorad公司),操作為一次檢測,以減少批間誤差和操作誤差。以吸光值為縱坐標,濃度為橫坐標繪制標準曲線,計算出相應濃度。
1.2.2一般臨床資料收集 收集3組受檢者的年齡、體質量指數(body mass index,BMI)、吸煙史和飲酒史、孕次、孕周及流產次數等。
1.3 統計學分析

2 結果
2.1 一般臨床資料
URSA組受檢者BMI分別較正常早孕組和健康未孕組升高,差異均有統計學意義(P<0.01),但正常早孕組與健康未孕組比較、差異無統計學意義(P>0.05);3組受檢者平均年齡、平均孕次、吸煙史及飲酒史比較,差異均無統計學意義(P>0.05)。見表1。
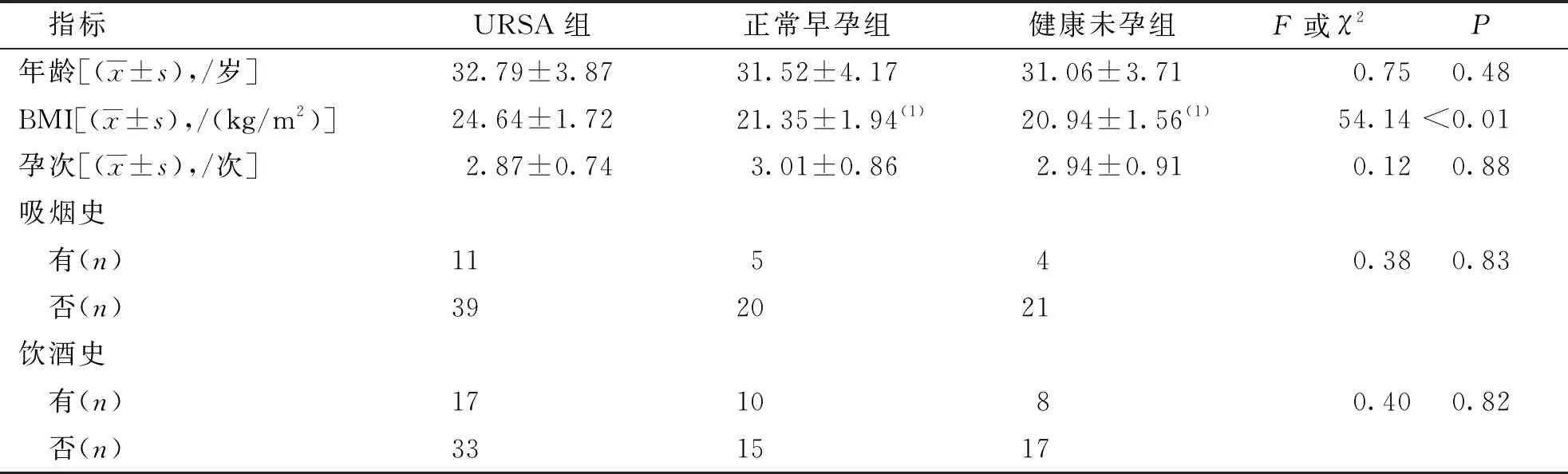
表1 各組受檢者一般臨床資料
2.2 血清RANTES和MCP-1含量
URSA組受檢者血清RANTES 和MCP-1水平分別較正常早孕組和健康未孕組降低,差異均有統計學意義(P<0.01),但正常早孕組與健康未孕組受檢者比較、差異無統計學意義(P>0.05)。見表2。

表2 各組受檢者血清RANTES和MCP-1水平
2.3 URSA組受檢者流產次數、孕周與RANTES及MCP-1水平的關系
隨流產次數增多,URSA組受檢者血清中RANTES和MCP-1水平逐漸降低,差異有統計學意義(P<0.05),但不同孕周受檢者血清RANTES及MCP-1比較、差異無統計學意義(P>0.05)。見表3。

表3 URSA組受檢者流產次數、孕周與血清RANTES、MCP-1的關系
2.4 URSA組受檢者BMI與RANTES及MCP-1的相關性
Pearson相關分析顯示,URSA組受檢者BMI與血清RANTES無相關性(r=0.191,P=0.184)、BMI與血清MCP-1水平也無相關性(r=-0.012,P=0.933)。
3 討論
妊娠是一種特殊的、成功的“同種異體移植”,胚胎能被母體接納并存活,說明母胎之間存在一定的免疫耐受,而URSA常被認為與母胎免疫耐受失衡有關,但作用機制尚不清楚[10]。CK在母-胎界面特殊免疫微環(huán)境的形成過程中發(fā)揮重要作用,據前2個半胱氨酸所在位置,CK可分為4個亞族,即CC家族(CCL1~CCL28)、CXC家族(CXCL1~CXCL17)、CX3C家族(CX3CL1)及C家族(XCL1和XCL2)[4]。RANTES及MCP-1均屬于CC家族成員,在胚胎成功種植和胎盤形成的早期過程中發(fā)揮著至關重要的作用,均可參與調控單核、巨噬細胞的趨化和激活,其功能紊亂可導致早期流產和胎盤形成異常或早產[11-12]。
有研究顯示,URSA患者血清中的RANTES顯著降低,用父系的粒細胞主動免疫治療以后,RANTES水平可升高,約有80%再次妊娠成功[19],故認為RANTES可抑制母體對胚胎的免疫排斥作用。研究還發(fā)現,URSA組患者主動免疫治療前血清中RANTES、MCP-1及白細胞介素-8(interleukin-8,IL-8)水平明顯低于正常非孕組和正常妊娠組,經主動免疫治療后血清中3種CK水平均上升,尤其是持續(xù)妊娠組上升顯著,提示RANTES及MCP-1具有保護性免疫抑制作用[16]。MCP-1和RANTES也可在母胎界面表達,二者在絨毛及蛻膜異常表達與流產有關[17],但絨毛或蛻膜活檢是一種侵入性方法,可能導致流產或胚胎損傷[20]。本研究中URSA組受檢者血清的RANTES 及MCP-1值較正常早孕組及健康未孕組降低,早孕期測定孕婦血清中RANRES及MCP-1的水平更為安全、無創(chuàng),因此二者可能成為URSA患者早期診斷及判斷免疫治療療效的2個觀察指標。

對于URSA患者,預測早期胚胎丟失的指標很多,單個指標常不能作出準確判斷,臨床工作中,需結合患者的癥狀、血液學指標以及超聲檢查,及時發(fā)現發(fā)育不良的胚胎,并給予有效的臨床干預措施,可大大改善患者的妊娠結局[26]。本研究表明RANTES和MCP-1的異常表達與URSA的發(fā)生密切相關,早孕婦女血清中RANTES及MCP-1的水平變化可能成為URSA早期預測胚胎發(fā)育情況及妊娠結局的臨床觀察指標,但仍需進一步深入進行多中心、大樣本、隨機的臨床研究。

