小細胞肺癌患者化療中血小板數量、形態及功能變化研究
郭 瑛,李洪結,張育榮
北京市朝陽區三環腫瘤醫院檢驗科,北京 100122
小細胞肺癌具有增殖迅速、轉移早的特征,且易復發,5年生存率低[1-2]。近年來隨著化療方案的不斷優化,小細胞肺癌生存期有所延長,總生存期可達1~3年[3]。目前,缺少常規對小細胞肺癌預后具有預測價值的實驗室指標。小細胞肺癌的治療手段主要是化療,初始治療緩解率較高,但易復發,另外,小細胞肺癌患者血流動力學差,而且血栓和出血風險高[4],本研究回顧分析了174例數據完整的小細胞肺癌患者的血小板(PLT)參數,探討患者化療過程中,PLT數量、形態、功能變化規律,以期為小細胞肺癌治療過程中出現血栓、出血及腫瘤復發和轉移甚至死亡提供實驗室依據。
1 資料與方法
1.1一般資料 選取2018年8月至2019年9月經臨床、CT及病理組織學確診的小細胞肺癌且具有完整信息的病例174例患者作為研究對象,其中男98例、女76例,年齡34~82歲,平均(65.62±16.32)歲。174例研究對象中根據腫瘤TNM分期可分為局限期患者83例,廣泛期患者91例。均為入院后首次接受化療治療,化療方案均為依托泊苷加鉑類,21 d為1個化療周期,觀察截止到第4個化療周期結束。排除化療前和4個化療周期中接受其他治療的患者、其他重大疾病的患者、手術患者、使用抗凝藥物的患者。對照組為同期門診體檢人員共102例,男62例、女40例,年齡45~73歲,平均(58.61±9.52)歲。
1.2儀器與試劑 PLT計數用sysmex1800i全自動血細胞分析儀及配套試劑,檢測參數有大血小板比率(P-LCR)、平均血小板體積(MPV)、血小板分布寬度(PDW);PLT功能參數檢測采用北京樂普醫療科技有限公司的西芬斯CFmsLEPU-8800型彈力圖檢測儀(TEG)和配套試劑,檢測PLT參數主要有血凝塊最大強度(MA)、血小板動力學指數(TPI);血小板最大聚集率(MAR)檢測用Aggrestar PL-11血小板功能儀及配套試劑;PLT形態學及計數觀察采用上海求精公司牛鮑計數板;PLT涂片染色用珠海貝索瑞氏吉姆薩染色。
1.3方法 患者清晨空腹采集靜脈血,PLT檢測使用乙二胺四乙酸三鉀抗凝管采血2 mL,TEG和MAR檢測使用枸櫞酸鈉抗凝管采集靜脈血3 mL。按標準操作規程完成檢測。動態觀察患者連續4個化療周期PLT參數、形態變化和功能變化情況。用0.38 mL PLT稀釋液加入20 μL全血混合后充入牛鮑計數板,10倍顯微鏡下觀察。血涂片用5 μL全血統一角度和速度推1.5 cm×3.0 cm血膜,染色后40倍顯微鏡下觀察。
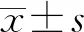
2 結 果
2.1小細胞肺癌患者不同化療周期PLT數量變化情況 根據小細胞肺癌患者4個化療周期的PLT數量變化趨勢,將其分為平穩變化組、持續降低組、持續升高組3組。平穩變化組患者占62.44%,該類型起始化療患者的PLT數量為(252.31±50.63)×109/L;治療過程中PLT數量變化最大幅度<66.97%,PLT數量最低值出現在第4個化療周期,且PLT數量最低值不低于100×109/L。持續降低組患者占比為19.89%,該類型起始化療患者的PLT數量為(210.22±13.20)×109/L,PLT數量下降點始于第1個化療周期末,80.32%患者PLT數量最低點值發生在第3個化療周期,PLT數量為(60.81±16.06)×109/L;其余19.68%患者PLT數量低于50.00×109/L,PLT數量為(22.33±9.15)×109/L。持續升高組患者占比為17.67%,該類型起始化療患者的PLT數量高于前兩種類型患者,PLT數量為(358.94±21.34)×109/L,隨著化療周期的進行,PLT數量雖然波動變化,但其整體趨勢仍然持續增高,PLT數量最高達740.00×109/L。見表1。

表1 小細胞肺癌患者不同化療周期PLT數量變化情況
2.2各組PLT參數及形態變化 各組PLT參數比較見表2。持續降低組、持續升高組PDW與平穩變化組比較,差異有統計學意義(P<0.05)。持續升高組PDW與持續降低組比較,差異有統計學意義(P<0.05)。各組P-LCR比較差異有統計學意義(P<0.05)。各組MPV比較差異無統計學意義(P>0.05)。
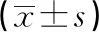
表2 各組PLT參數比較
顯微鏡下觀察不同化療周期各組PLT大小、折光性、形態發現,各組化療前PLT大小一致,密度均勻,每高倍(×40倍)視野可見20~25 個PLT,折光性均勻且較強,瑞氏染色見著色均勻體積大小均一;化療后,平穩變化組光鏡下PLT形態、大小及分布密度與化療前比較沒有明顯變化,但是其折光性變小,著色變深,說明PLT內部成分已發生變化;光鏡下持續升高組每視野可見80~90個PLT,在光鏡下觀察其折光性減弱,體積較一致,但與對照組比較PLT體積明顯偏小;持續降低組光鏡下PLT開始出現大小不一的情況,尤其在PLT<50×109/L,PLT分布密度顯著減少,高倍鏡下每視野1~3個PLT,且折光性強弱不等,體積小的PLT折光弱、深染,體積大的PLT折光強、染色鮮亮。
2.3各組MA、TPI、MAR比較 平穩變化組、持續降低組、持續升高組TPI與對照組比較,差異有統計學意義(P<0.05);持續降低組、持續升高組MA與平穩變化組比較,差異有統計學意義(P<0.05)。MAR分為阿司匹林和氯吡格雷兩種途徑,抗凝藥物阿司匹林抗PLT聚集原理為花生四希酸(AA)作為誘導劑,在環氧化酶作用下發生一系列反應促進PLT聚集。氯吡格雷是另一種抗PLT聚集藥,以二磷酸腺苷(ADP)作為誘導劑,ADP直接促使PLT釋放顆粒而聚集。兩種途徑測量所得的MAR,各組MAR都明顯低于對照組,差異有統計學意義(P<0.05)。見表3。
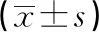
表3 各組MA、TPI、MAR比較
3 討 論
PLT主要作用是參與凝血塊形成,起到止血作用,化療過程中PLT變化與患者預后密切相關[5-7]。PLT參數的變化反映了內部結構和功能的變化,小細胞肺癌的化療方案中以依托泊苷和鉑類為基礎,化療中觀察到PLT不同的變化情況,可能決定了其治療的效果和預后[8-9]。多數病例PLT數量的變化始于第1個化療周期末,即從開始化療藥物第1天起到第21天的時間長度,這與文獻[10-11]的報道結果有所不同。原因可能是由于臨床分期、腫瘤大小、部位、個性化反應不同,以及檢測時間不同使然,也可能基礎治療方案基礎上的同步放療而不同[12]。本研究在第1個化療周期末PLT開始發生不同走向,一種平穩變化,變化幅度較小,另一種PLT數量變化趨勢是持續降低型,PLT數量的降低可能與骨髓抑制有關[13]。還有一種是PLT數量在化療過程中升高,關于患者在化療過程中PLT數量仍持續升高,可能與腫瘤的復發轉移有關[14-17]。本研究在未染色和染色的顯微鏡觀察到,化療過程中,體積較大PLT更易出現在PLT數量降低的情況,可能是化療過程中出現的一種異常形態而不是新生PLT。本研究結果發現,持續降低組、持續升高組MA與平穩變化組比較,差異有統計學意義(P<0.05)。各組MAR都明顯低于對照組,差異有統計學意義(P<0.05)。這說明MA主要取決于PLT數量,而MAR無論是AA或ADP通路活化PLT使其聚集,均顯示MAR明顯降低,這提示患者在化療過程中,PLT聚集功能發生變化,MAR降低。有研究者提出,PLT參數反映了其凝集狀態[15]。本研究結果顯示,平穩變化組和持續升高組TPI高于持續降低組、對照組,提示其PLT處于高凝狀態。本研究還觀察了小細胞肺癌患者化療過程中PLT數量變化,PLT變化多數發生在第1個化療周期末和第2個化療周期開始。化療過程中PLT形態和功能也發生變化,主要反映在PLT折光性下降、大小不一等方面。
綜上所述,本研究結果可能存在未受控變量的影響,包括在4個化療周期過程中各觀察指標檢測的時間、患者不同療效反應等因素影響,而且數據僅限于4個化療周期之內,遠期的結果有待于進一步分析。

