芪藶強心膠囊聯合沙庫巴曲纈沙坦鈉治療非射血分數減低型心力衰竭的療效
格日勒,吳云,郭欣君,安勁松,滕菲,彭黎
心力衰竭(heart failure,HF)是多種原因導致心臟結構和/或功能的異常改變,是心室收縮和/或舒張功能發生障礙,從而引起的一組復雜臨床綜合征,主要表現為呼吸困難、疲乏和液體潴留(肺淤血、體循環淤血及外周水腫)等。根據左心室射血分數(LVEF)分為射血分數降低的心力衰竭(heart failure with reduced ejection fraction,HFrEF)、射血分數保留的心力衰竭(heart failure with preserved ejection fraction,HFpEF)和射血分數中間值的心力衰竭(heart failure with mid-range ejection fraction,HFmrEF),HFmrEF和HFpEF稱為非射血分數減低型心力衰竭(non-heart failure without reduced ejection fraction,non-HFrEF)[1-2]。多數急性心衰患者經住院治療后轉為慢性心衰,臨床中non-HFrEF患者的治療藥物仍然是β受體阻滯劑、ACEI/ARB和醛固酮受體拮抗劑,且目前沙庫巴曲纈沙坦鈉逐步替代了ACEI/ARB,組成新的金三角治療[3]。在中醫理論中[4-5],心衰屬“心悸”“喘證”“水腫”等范疇,以心之陽氣虛衰為本,血脈瘀滯、水飲內停、痰濁不化為標。中醫治療不良反應小,得到了廣大醫生的認可,故以non-HFrEF患者為研究對象,聯合應用芪藶強心膠囊進行治療,觀察其臨床療效,以期為此類患者治療提供新的思路,現報道如下。
1 資料與方法
1.1 臨床資料 選取2019年1月—2020年9月內蒙古自治區人民醫院心臟中心心血管內科診治的non-HFrEF患者82例為研究對象,隨機數字表法分為觀察組和對照組,各41例。觀察組男23例,女18例;年齡32~82(65.85±10.64)歲;病程 1~20(7.02±4.65)年;美國紐約心臟病學會心(NYHA)功能分級:Ⅱ級15例,Ⅲ級18例,Ⅳ級8例;合并癥:冠心病22例,瓣膜病 10例,高血壓26例,糖尿病17例,心房顫動13例;吸煙22例;治療史:冠狀動脈介入術(PCI)13例,冠狀動脈搭橋術(CABG)5例,二尖瓣及主動脈瓣換瓣治療4例,心房顫動射頻消融術治療4例;服用地高辛7例,β受體阻滯劑35例,螺內酯 40例,ACEI/ARB 32例;因勞累病情加重11例,因呼吸道感染加重16例,因情緒激動加重5例,無明顯誘因加重9例。對照組男21例,女20例,年齡38~84(65.80±11.17)歲;病程 0.5~16(7.43±3.45)年;NYHA心功能分級:Ⅱ級14例,Ⅲ級17例,Ⅳ級10例;合并癥:冠心病20例,瓣膜病 7例,高血壓28例,糖尿病15例,心房顫動15例;吸煙26例;治療史:PCI 10例,CABG 2例,二尖瓣及主動脈瓣換瓣治療2例,心房顫動射頻消融術治療3例;服用地高辛10例,β受體阻滯劑31例,螺內酯 37例,ACEI/ARB 36例;因勞累病情加重8例,因呼吸道感染加重17例,因情緒激動加重4例,無明顯誘因加重12例。2組患者臨床資料比較差異無統計學意義(P>0.05),具可比性。本研究經醫院倫理委員會批準,患者或家屬均知情同意并簽署知情同意書。
1.2 病例選擇標準 (1)納入標準:符合“中國心力衰竭診斷和治療指南(2018)”相關診斷標準[1];NYHA心功能分級[6]Ⅱ~Ⅳ 級;符合“慢性心力衰竭中西醫結合診療專家共識”中有關診斷標準[7]。(2)排除標準:肝腎等重要器官功能衰竭者;合并惡性腫瘤、血液系統疾病及嚴重感染等疾病;治療依從性差者;對研究所用藥物過敏者。
1.3 治療方法 2組患者均給予心力衰竭常規綜合治療,包括服用β受體阻滯劑、利尿劑、螺內酯、沙庫巴曲纈沙坦等。觀察組再加用芪藶強心膠囊(石家莊以嶺藥業股份有限公司生產)口服,1.2 g/次,3次/d。2組均治療3個月。
1.4 觀測指標與方法
1.4.1 心肌標志物檢測:治療前及治療3個月后清晨空腹抽取患者肘靜脈血5 ml,離心后取血清,采用德國羅氏公司生產的Cobas 701全自動生化分析儀,以酶聯免疫法檢測N末端腦鈉肽前體(NT-proBNP)、肌鈣蛋白T(cTnT)水平,試劑盒購自德國羅氏公司。
1.4.2 心臟結構/功能指標檢測:治療前及治療3個月后以心臟彩色多普勒超聲(Philip公司生產,LOGIQE9型)檢測心臟結構/功能指標,患者取左側臥位,取胸骨旁左室長軸,置探頭于心尖部四腔切面測量左房內徑(LAD)、左心室舒張末期內徑(LVEDD)、左心室收縮末期內徑(LVESD)、左心室后壁厚度(LVPWT)、二尖瓣舒張早期血流速度峰值與二尖瓣環舒張早期運動速度峰值的比值(E/e’),采用Simpson法計算LVEF值,每次測量3個心動周期,取平均值。
1.4.3 運動耐量及生活質量評價:用6 min步行試驗(6MWT)和堪薩斯心肌病變問卷(KCCQ-OSS-15)評分進行評定。6MWT<150 m表明重度心功能不全,150~425 m表明中度心功能不全,426~550 m表明輕度心功能不全;KCCQ-OSS-15共15個題目評估患者的生活質量,采用5、6、7分制的Likert評分法,每個問題從1分開始評分,1分代表患者的情況最差;缺失值按中間分計算。每項評分后換算為百分制,共15項。總體的匯總評分是活動限制、總體癥狀、生活質量、社會限制各項評分的均值,分值高表明生活質量高。
1.4.4 藥物不良反應:記錄患者出現頭暈頭痛、癥狀性低血壓、高鉀血癥、心悸、腎損害等情況。
1.5 療效判定標準[8]根據患者臨床癥狀改善及心功能分級改善情況評估療效。顯效:治療后呼吸困難、乏力及心律異常癥狀消失,心功能分級提高2級;有效:臨床癥狀有所緩解,心功能分級提高1級但尚不足2級;無效:臨床癥狀及心功能均無改善甚至加重。總有效率=(顯效+有效)/總例數×100%。
2 結 果
2.1 2組治療效果比較 治療后,觀察組總有效率為87.80%,高于對照組的68.29%,差異有統計學意義(P<0.05),見表1。

表1 2組非射血分數減低型心力衰竭患者臨床療效比較 [例(%)]
2.2 2組治療前后心肌標志物比較 治療前,2組血清NT-proBNP和cTnT比較差異均無統計學意義(P>0.05)。與治療前比較,治療3個月后2組血清NT-proBNP和cTnT均顯著降低(P<0.01),且觀察組降低較對照組更明顯(P<0.05),見表2。
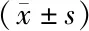
表2 2組非射血分數減低型心力衰竭患者治療前后血清NT-proBNP、cTnT水平比較
2.3 2組治療前后心臟結構/功能指標比較 治療前,2組LAD、LVEDD、LVESD、E/e’、LVPWT、LVEF比較,差異均無統計學意義(P>0.05);治療3個月后,2組LAD、LVEDD、LVESD、E/e’、LVPW顯著降低,LVEF顯著升高(P<0.01),且觀察組降低/升高幅度較對照組更明顯(P<0.05或<0.01),見表3。
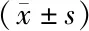
表3 2組非射血分數減低型心力衰竭患者治療前后心臟結構/功能指標比較
2.4 2組治療前后活動耐力、生活質量比較 治療前,2組6MWT和KCCQ-OSS-15評分比較差異均無統計學意義(P>0.05)。治療后2組2項評分均升高,且觀察組升高較對照組更明顯(P<0.05),見表4。
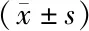
表4 2組非射血分數減低型心力衰竭患者治療前后6MWT和KCCQ-OSS-15評分比較
2.5 2組不良反應發生情況比較 治療期間,2組患者均無明顯不良反應發生。
3 討 論
non-HFrEF患者主要表現為心臟舒張功能不全,此類患者通常伴有高血壓、糖尿病,由于其代謝改變及壓力負荷增加導致心臟結構的改變(左心室肥厚、心肌細胞纖維化),最終導致了左心室舒張功能障礙、左心房重構,繼而發生右心室及右心房的重構和功能障礙[9]。高血壓、糖尿病及心房顫動可引起冠狀動脈微血管炎性反應,進而導致微血管功能障礙和數量減少,并且降低了微血管密度和冠狀動脈血流儲備[10]。臨床中發現HFmrEF 及HFpEF 患者轉化為HFrEF 患者的風險較高,尤其是已出現了心力衰竭的癥狀及體征,并且具有高心血管病發病風險的患者[11]。因此給予有效的藥物治療干預心力衰竭的疾病進程至關重要。研究認為,心力衰竭發生發展的基本機制是“神經激素模式”,同時細胞因子學說對該病的發病機制進一步補充,這也是目前臨床上對該病進行藥物治療的一個重要靶點[12-13]。臨床治療心力衰竭藥物種類繁多,其中沙庫巴曲纈沙坦是由腦啡肽酶抑制劑(NEPI)沙庫巴曲和血管緊張素Ⅱ受體拮抗劑纈沙坦組成的復方鈉鹽制劑,可發揮阻滯血管緊張素及抑制腦啡肽酶的雙重作用,其能夠直接作用于腦啡肽酶和腎素—血管緊張素這兩個系統,協同合作,發揮排鈉利尿、擴張血管,預防甚至逆轉心室重構作用,對non-HFrEF治療具有顯著效果[14],但心力衰竭5年病死率仍舊居高不下,因此,學者們一直不斷嘗試新的藥物或方法,以獲得最佳的治療效果,在此基礎上中西醫結合治療被日益重視并廣泛應用。芪藶強心膠囊方中黃芪為君藥;人參、葶藶子、丹參為臣藥;玉樹、澤瀉、香加皮、玉陳皮、紅花為佐藥,藥方中人參強心補氣,丹參活血,黃芪益氣利水,紅花活血化瘀,澤瀉利水消腫,諸藥合用起到通絡化瘀、利水強心之功效[15]。現代藥理學研究發現,芪藶強心膠囊具有控制醛固酮水平,改善心室壁的厚度,防止心室重塑、改善心功能的作用[16]。超聲心動圖是評估心臟結構和功能的首選方法,可提供各心腔容積、心室收縮和舒張功能、室壁厚度、瓣膜情況等信息,對患者心力衰竭程度及預后都有重要參考價值。心力衰竭時,超聲心動圖可表現為LVEF下降,LVEDD、LVESD升高。本研究中,2組患者經治療3個月后,超聲心動圖檢查指標均有改善,LVEF升高,LVEDD、LVESD、LAD、LVPW、E/e’下降,表明2種治療方案均對改善心功能有較好效果,且觀察組加用芪藶強心膠囊后心臟結構及功能較對照組明顯改善,觀察組總有效率較對照組顯著增高,提示應用中西藥結合效果更佳。此結果與李崇耀等[5]的研究一致。
NT-proBNP由心室肌細胞分泌,在心肌細胞受損時其水平顯著升高,具有半衰期長、穩定、敏感的特點,其水平同心功能不全程度及預后均密切相關[17-18]。cTnT是一種心肌肌源纖維蛋白原,其水平升高,則預示患者心臟收縮力下降、心肌梗死及缺血缺氧程度加重[19]。相關研究指出,cTnT與患者HF的嚴重程度密切關系,因此在該疾病早期診斷中具有重要價值[20]。故NT-proBNP和cTnT可以作為評估心力衰竭病情及嚴重程度的指標[21-22]。本結果顯示,觀察組治療后NT-proBNP、cTnT水平較對照組顯著降低,與張力儼[23]的研究結果相符,提示芪藶強心膠囊與常規西藥聯合治療,可通過擴張血管、增加心肌收縮力等途徑,改善患者心功能,并可抑制心肌細胞損傷,起到保護心肌的目的,從而進一步提高治療效果。
6MWT 是一種簡單、安全、方便的運動試驗,可較好地反映受試者的運動耐力、心力衰竭嚴重程度,比較心力衰竭患者治療前后癥狀的改善情況[24]。KCCQ量表一共包括15個題目,主要是了解心力衰竭患者目前的活動耐量和生活質量[25],從而觀察心力衰竭患者通過抗心衰治療后臨床療效。本結果說明,芪藶強心膠囊聯合沙庫巴曲纈沙坦鈉能更好地改善non-HFrEF患者的心功能、運動耐量和生活質量,臨床療效顯著。與徐建方[26]研究的結論類似,且本研究未發現2組患者有明顯不良反應。
綜上所述,芪藶強心膠囊應用于non-HFrEF輔助治療中臨床效果顯著,可有效改善患者心功能及心室重構,改善血清心肌損傷標志物水平,提高患者活動耐量及生活質量,且安全性高,值得臨床推廣應用。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
格日勒:設計課題,研究方案,實施研究過程,論文撰寫;吳云:提出研究思路,修改論文,論文審核;郭欣君:設計論文框架、實施研究過程;安勁松:分析實驗數據,進行統計學分析,論文撰寫;滕菲、彭黎:實施研究過程,資料搜集整理

