過敏性鼻炎與氣象要素變化的相關性*
李夢 喻望博 盧德全 劉書慧 何順軍 馮俊 陶佳 鄒紅
(1.南充市氣象局,四川 南充 637000;2.川北醫學院附屬醫院耳鼻咽喉頭頸外科,四川 南充 637000;3.南充市中心醫院耳鼻咽喉頭頸外科,四川 南充 637000;4.川北醫學院基礎醫學院病理教研室, 四川 南充 637000)
過敏性鼻炎又稱為變應性鼻炎,是發生于鼻腔黏膜的變態反應性疾病,是耳鼻咽喉頭頸外科臨床最常見的疾病之一,也是全球最常見的慢性非感染性疾病之一。臨床上主要表現為鼻癢、噴嚏、鼻塞、流清鼻涕,并可誘發支氣管哮喘、鼻竇炎、鼻息肉、中耳炎、過敏性結膜炎等,不僅嚴重影響了患者睡眠及工作質量,還加重了醫療經濟負荷,已成為全球性的健康問題[1-2]。流行病學研究報道,過敏性鼻炎在世界范圍內發病率占總人口的5%~50%,在我國發病率約為37.74%,并呈逐年上升趨勢[3-4]。過敏性鼻炎的發病受多種因素影響,病因復雜多樣[5-7],螨蟲、花粉、真菌以及氣象要素等都是導致過敏性鼻炎發生發展的主要因素,不同地區具有不同的環境特征,且環境因素相對穩定。目前針對環境中的各種過敏原與過敏性鼻炎的相關性研究已有較多報道,但至今就眾多氣象要素變化與過敏性鼻炎的相關性研究卻鮮有報道。因此,本文利用南充市氣象和環境監測資料與同期本市兩所大型綜合性三甲醫院的過敏性鼻炎數據進行統計學對比分析,以探討氣象要素變化對過敏性鼻炎的影響,為過敏性鼻炎的臨床防治提供科學依據。
1 資料與方法
1.1 一般資料 收集川北醫學院附屬醫院和南充市中心醫院的耳鼻咽喉頭頸外科于2016年6月~2019年5月所診治的過敏性鼻炎病例共計79948例;也收集同期南充市氣象局逐日氣象和環境監測資料,包括日均氣溫、日均相對濕度、日照時數、日均溫變溫(當日日均氣溫與前一日日均氣溫的差值)、日均壓變壓(當日日均氣壓與前一日日均氣壓的差值)、日均濕變濕(當日日均相對濕度與前一日日均相對濕度的差值)、日均能見度、日均PM10濃度、日降雨量、日極大風力等10類氣象要素。
1.2 方法 將過敏性鼻炎病例數據按季節劃分為春、夏、秋、冬四組,采用非參數檢驗判別病例數據在不同的季節是否有顯著性差異。為研究冷空氣對過敏性鼻炎發病人數的影響,在四個季節組里,根據氣象臺冷空氣[8]的定義標準(表1),將降溫(72小時內)幅度大于或等于一般冷空氣的標準病例數據分為冷空氣組,其余病例數據劃分為無冷空氣組,分別進行對比分析,并用逐步回歸方法分時段建立病例數方程。

表1 冷空氣的定義標準
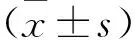
2 結果
2.1 不同季節間過敏性鼻炎日均發病人數的非參數檢驗結果 2016年6月~2019年5月南充市兩所大型綜合性三甲醫院診治的過敏性鼻炎患者共計79948例,南充市氣象局統計的降溫(72小時內)幅度大于或等于一般冷空氣標準的天數共計48天,不同季節過敏性鼻炎日均發病人數中,春季和冬季的差異不明顯(P>0.05)、夏季和秋季的差異不明顯(P>0.05),夏季和春、冬季及冬季和夏、秋季的病例數差異均明顯(P<0.05),見表2。

表2 不同季節過敏性鼻炎日均發病人數的非參數檢驗結果
2.2 有無冷空氣過程的過敏性鼻炎發病人數對比 有無冷空氣過程的過敏性鼻炎發病人數對比顯示,春、冬季及四季總體發病人數差異均明顯(P<0.05),而夏、秋季不明顯(P>0.05),見表3。
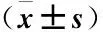
表3 不同季節里有無冷空氣過程的過敏性鼻炎發病人數對比
2.3 有無冷空氣過程的10類氣象要素與過敏性鼻炎發病人數對比 有無冷空氣過程與10類氣象要素的對比均有明顯差異(P<0.05),見表4。
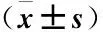
表4 有無冷空氣過程各類氣象要素及過敏性鼻炎發病人數對比
2.4 過敏性鼻炎的氣象要素逐步回歸分析 本研究從可能引發過敏性鼻炎發病的大量氣象因子和污染物因子的前一周至當日的數據中,用逐步回歸分析方法,挑選出對過敏性鼻炎發病有顯著影響的氣象因子和污染物因子,分時期建立了過敏性鼻炎疾病發病人數(Y)的逐步回歸分析及檢驗效果顯示,其中無冷空氣影響時,發病人次預測值與實際值誤差在15人次以內占總量的62.4%;冷空氣影響時,預測與實際相差不超過15人次占總量的88.0%,見表5。由此可見,無冷空氣影響時,預測方程對發病人次的預測效果尚可;而有冷空氣影響時,預測方程對發病人次的預測效果較理想。

表5 有無冷空氣過敏性鼻炎的氣象因子逐步回歸分析及其檢驗效果
3 討論
過敏性鼻炎是特應性個體接觸致敏原后由IgE介導了遞質釋放,并由多種免疫活性細胞和細胞因子參與的鼻黏膜慢性炎癥反應性疾病[9]。在臨床中,過敏性鼻炎患者發作呈現出一定的季節性,存在明顯的誘發因素,除常見的致敏原以外,可能與各類氣象要素有關。本文納入的病例對象,均為長期居住于南充市居民,所處環境無明顯差異,個體無明顯特異性,因此本研究重點針對本地區氣象中的各要素進行研究。
冷空氣過境時,氣溫、氣壓、濕度、風力均有變化[10-12],大氣污染物濃度也會有影響[13-15]。本研究結果顯示,過敏性鼻炎的發病時間,在一年四個季節中,春季和冬季就診人數明顯增加,且春季和冬季有冷空氣組較無冷空氣組過敏性鼻炎就診人數相比具有顯著性差異(P<0.05)。分析原因可能是春季和冬季冷空氣活動日數增加,誘發患者過敏性鼻炎,造成就診人數的增加。考慮到氣象要素對過敏性鼻炎有滯后性的影響[16-18],本研究結果顯示,過敏性鼻炎的發病與10類氣象要素即日均能見度、日均氣溫、日均相對濕度、日照時數、日均溫變溫、日均壓變壓、日均濕變濕、日均PM10濃度、日降雨量、日極大風力均有明顯相關。提示氣象要素的突變是導致過敏性鼻炎急性發病而就醫的重要原因。我們利用逐步回歸方法建立了過敏性鼻炎逐日發病人數的氣象方程,無冷空氣影響時,方程的檢驗效果尚可,有冷空氣影響時,方程的檢驗效果較理想,可供臨床防治過敏性鼻炎制訂預案借鑒及流行病學與氣象醫學進一步研究。
《變應性鼻炎診斷和治療指南》[19]指出,過敏性鼻炎治療應遵循“四位一體”原則,即避免接觸變應原、規范化藥物治療、變應原特異性免疫治療、加強患者教育。環境控制是過敏性鼻炎防御的首要與主要手段[20]。本研究發現,冷空氣以及氣象要素的突變是導致過敏性鼻炎急性發作的主要誘因,因此我們可以通過對氣象要素的觀察,了解過敏性鼻炎的發病趨勢并進行預報,同時提醒過敏性鼻炎患者盡可能回避不利因素,以減少過敏性鼻炎的發生、發展。
在本研究中,因為各醫院數據庫的獨立存在調取困難,很多患者使用臨時就診卡就診,無完整年齡信息,故本次研究數據僅來源于南充市兩所大型綜合性三甲醫院,且無法按照患者年齡段進行分析。同時,本研究僅針對環境因素中的氣象資料進行了研究,使用的環境數據中僅包含PM濃度數據,未能獲得花粉、真菌孢子等其他重要影響因素的數據,尚存在一定不足,期望在以后的研究中能進一步完善。
4 結論
本研究結果顯示,夏季和冬、春季及冬季和夏、秋季過敏性鼻炎日均發病人數均各存在明顯差異;冷空氣以及10類氣象要素的突變對過敏性鼻炎發病人數均有顯著影響,通過氣象要素變化可預測過敏性鼻炎的發病趨勢,對臨床防治過敏性鼻炎具有重要的指導意義。

