經頸靜脈肝內門體分流術治療老年肝硬化門靜脈高壓病人的長期療效分析
黃山 姚欣 周昊 陳雪玲 湯善宏 楊國棟 秦建平
據2019年中國衛生統計年報統計:截至 2019 年底,全國60周歲及以上老年人口為25 388萬,占總人口的18.1%,其中 65 周歲及以上老年人口17 603 萬人,占總人口的 12.6%[1],人口老齡化形勢嚴峻,而肝硬化是老年人群中重要的疾病負擔之一。在國內肝移植尚不能普遍開展的情況下,臨床上主要是針對肝硬化門靜脈高壓并發癥的處理,尤其是食管胃底靜脈曲張破裂出血、頑固性胸腹水等嚴重并發癥。老年肝硬化病人通常一般情況較年輕者差,免疫功能下降,合并糖尿病、高血壓等疾病增加,當發生肝硬化門靜脈高壓并發癥時病情常更為危重[2]。經頸靜脈肝內門體分流術(TIPS)具有微創、并發癥少、可重復性好的優點,對門靜脈高壓癥療效肯定[3],常只需一次性治療,能有效解決老年病人反復出血及腹水。本文旨在探討影響TIPS治療安全性和臨床療效的因素。
1 資料與方法
1.1 研究對象 收集2014年1月至2017年1月本中心88例因出血和(或)腹水接受TIPS 治療的老年肝硬化門靜脈高壓病人的臨床資料。所有病人年齡≥60歲,均符合國內TIPS指南適應證[3]。本研究方案經由西部戰區總醫院(原成都軍區總醫院)倫理委員會審核批準(批號:2014科研03)。病人及家屬均充分知情并簽署手術同意書。
1.2 術前準備 病人均行血常規、血型、血生化、心肌酶譜和凝血功能等檢查,各種病因學檢查,常規心電圖、心臟超聲、胸片、腹部超聲等檢查,尤其是肝臟增強CT及肝靜脈-門靜脈血管三維重建以了解肝靜脈與門靜脈的位置關系,用于術中指導門靜脈穿刺。
1.3 手術操作 穿刺右頸靜脈,在導絲引導下將RUPS-100穿刺系統經右頸靜脈-上腔靜脈-右心房-下腔靜脈到右肝靜脈或肝段下腔靜脈,根據肝臟增強CT及肝靜脈-門靜脈血管三維重建影像指導門靜脈分支穿刺,穿中門靜脈分支后,將導絲導入脾靜脈,正側位造影,栓塞引起出血的側支循環,球囊擴張、置入支架,通道建立前后測量門靜脈壓力,具體操作參照文獻[3-4]。所有病人均使用8 mm內徑球囊和支架。
1.4 術后隨訪 術后1、3、6、12個月進行隨訪,此后每6~12個月隨訪1次、隨訪指標:血常規、肝腎功能等生化指標、凝血功能;觀察病人再出血、腹水、支架功能、肝性腦病及生存情況等;隨訪終點為隨訪滿3年、病人死亡、連續2次及以上隨訪無應答。再出血定義:胃鏡下見食管胃底靜脈曲張破裂出血,或除外其他病因在食管胃靜脈曲張基礎上有陳舊血液[5]。腹水分級:<3 cm為輕度,3~10 cm為中度,>10 cm為重度[6]。腹水緩解定義:超聲檢查腹水下降1個等級及以上。支架狹窄根據文獻[4]評估。肝性腦病根據West-Haven分級評估。
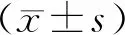
2 結果
2.1 臨床資料 88例均為老年肝硬化門靜脈高壓病人,年齡60~79歲,平均(66.0±4.9)歲,其中男54(61.4%)例;急診手術13(14.8%)例,擇期手術75(85.2%)例;腹水輕、中、重度分別為34、26、28例;Child-pugh分級A級36(40.8%)例,B級48(54.6%)例,C級4(4.6%)例;Meld評分(9.56±4.42)分;合并有基礎疾病者39例;使用COOK祼支架32(36.4%)例,fluence覆膜支架43(48.8%)例,Viatorr支架13(14.8%)例。
2.2 操作結果 88例病人TIPS手術成功率為100%,穿刺右支65例(73.9%),左支23例(26.1%),急診止血率為100%。栓塞引起食管胃靜脈曲張的側支循環血管,置入自膨式金屬支架;TIPS術中發生穿刺膽管、膽囊、肝動脈、肝包膜者分別為3例(3.4%)、2例(2.2%)、2例(2.2%)、5例(5.7%),均未導致腹腔或膽道出血。門靜脈壓力術后較術前明顯降低[(18.77±5.89)cmH2O 比(32.83±6.82) cmH2O](P<0.001)。
2.3 生化指標變化 手術前后ALT、白蛋白、肌酐、BUN水平無明顯改變(P>0.05);術后3、6個月總膽紅素水平及Child評分較術前升高,1年恢復至基線值;凝血酶原時間術后3個月明顯升高,至術后2年時仍高于術前;差異均有統計學意義(P<0.05或P<0.01)。見表1。
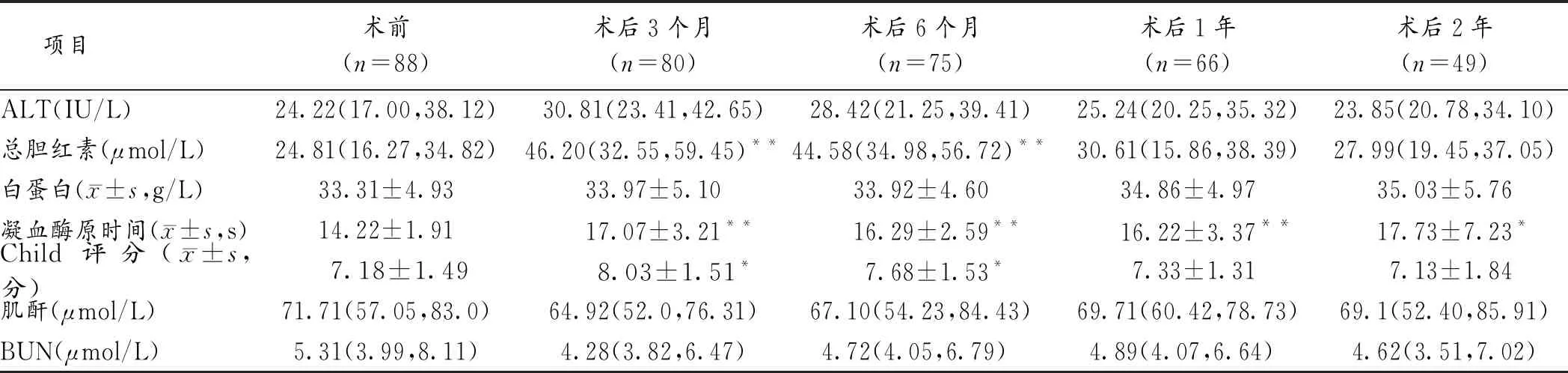
表1 手術前后生化指標水平及Child評分比較[M(Q1,Q3)]
2.4 臨床隨訪 中位隨訪時間為28.5(12,36)個月,1、2、3年累計再出血率分別為6.2%、8.2%、11.2%,隨訪期間共有8例再出血,中位出血時間為12個月。術后6個月54例合并腹水的病人中,14例腹水完全消失,30例腹水至少下降1個等級,腹水緩解率為81.5%。1、2、3年累計支架通暢率分別為93.3%、86.3%、79.1%,隨訪期間內共12例支架失功,其中裸支架4枚,覆膜支架8枚,中位發生時間為12個月,裸支架與覆膜支架通暢率差異無統計學意義(χ2=0.059,P=0.81)。累計肝性腦病發生率3、6、12、24、36個月分別為17.2%、19.8%、22.6%、27.4%、31.3%,肝生腦病(HE)共發生25例(Ⅰ~Ⅱ和Ⅲ~Ⅳ級分別為20例和5例),其中左支6例,右支19例,中位發生時間1月,均經正規抗HE治療后好轉,左右支 HE發生率無明顯差異(χ2=0.18,P=0.67)。
2.5 生存分析 術后1、2、3年累計生存率分別為82.2%、75.5%、68.3%,隨訪期內共死亡24例,中位死亡時間為11個月,病人死因包括:1例消化道出血,14例多器官功能衰竭,4例感染或DIC,2例惡性心律失常,3例院外死亡(原因不詳)。COX單因素回歸發現支架類型、肌酐水平、Child分級、MELD評分、合并基礎疾病是死亡的影響因素,納入多因素回歸分析后顯示,MELD評分(HR=1.24,95%CI:1.07~1.44,P=0.004),Child-Pugh分級(HR=2.63,95%CI:1.06~6.53,P=0.037)和合并基礎疾病(HR=5.96,95%CI:2.16~16.44,P=0.001)是死亡的獨立危險因素。見表2,3。

表2 COX回歸分析編碼及賦值
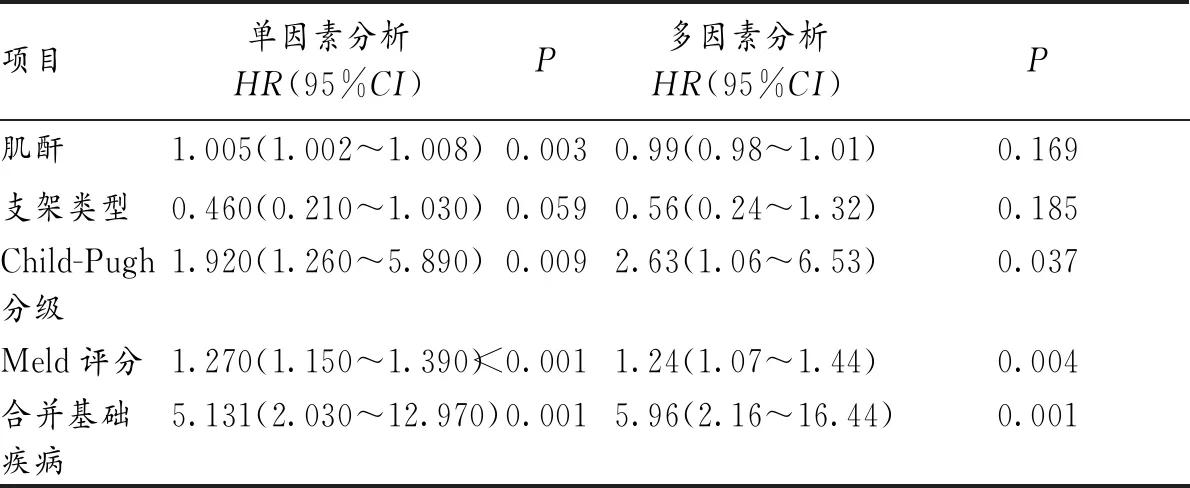
表3 影響TIPS術后病人死亡的因素分析
3 討論
TIPS是一種安全、微創、有效、可重復操作的介入技術,已廣泛用于臨床治療肝硬化門靜脈高壓并發癥[3]。老年肝硬化病人肝再生能力下降,肝體積、血供減少,糖脂代謝、生物轉化功能下降,肝臟儲備功能更差[2]。本中心TIPS手術成功率,即刻止血率為100%,盡管術中有穿刺肝動脈、膽管、膽囊及肝包膜情況發生,但無術中腹腔大出血和膽道大出血等嚴重并發癥發生。筆者團隊認為TIPS是治療老年肝硬化門脈高壓并發癥的安全有效的方法。
本研究隨訪發現,病人術后3、6個月總膽紅素、凝血酶原時間、Child評分高于術前,術后1年Child-Pugh評分、膽紅素恢復到基線水平,說明老年肝硬化TIPS病人術后短期內肝功能有一定的損害,但隨時間推移,肝組織逐漸修復,肝功能逐步恢復。這與Teng等[7]結論認為TIPS對病人中長期的肝功能沒有明顯影響是一致的。由此可見TIPS術中擴張肝實質和建立分流道分流,對老年肝硬化病人肝功能損害具有可逆性,從中遠期看對病人肝功能無明顯影響。
肝硬化門脈高壓所致曲張靜脈破裂出血是消化內科的急危重癥,每次出血的6周死亡率約為15%~25%,出血后若不采取預防再出血措施,1~2年內再出血發生率可達60%~70%[8]。本文隨訪85(85/88)例因出血行TIPS的老年病人,1年累計再出血率為5.3%,低于LI等[9]報道老年TIPS病人22.72%的再出血率。本研究中病人門靜脈壓力術后較術前明顯降低,被認為是再出血減少的根本原因。研究報道,門靜脈壓力梯度≤10 mmHg,可明顯控制門靜脈高壓所致的再出血率和腹水發生率[10]。54例中、重度腹水病人中,術后6個月緩解率為81.5%,與Bercu等[11]報道TIPS術后6月腹水緩解率90.2%相似。我們認為病人術中栓塞引起靜脈曲張破裂出血的側支循環血管,應用覆膜支架,及術后抗病毒治療改善肝纖維化等措施也是減少門脈高壓并發癥的重要因素。
HE是TIPS術后常見并發癥,本研究老年TIPS病人術后3個月HE累計發生率為17.2%,低于文獻報道的累計發生率為28%[12]。本研究HE發生率低與術前優化手術病人(入組病人肝臟儲備功能Child A/B級占95.4%)及術中采用8 mm內徑球囊及支架避免過度分流相關。2019年指南指出TIPS術后HE新發或加重的發生率僅為13%~36%,多出現在術后l~3個月[3],本研究的HE發生率也在此之間,我們認為老年病人TIPS術后HE發生率同各年齡段一樣,年齡是否為TIPS術后HE發生的獨立預測因素尚需臨床多中心、大樣本、前瞻性研究。
老年肝硬化病人器官功能均有不同程度的下降,研究認為高齡與TIPS術后較高的死亡率相關[13-14]。Parvinian等[15]報道15例Chlid B級,32例C級老年病人行TIPS術后90 d生存率為48%。Saad等[16]報道70歲以上TIPS病人術后3、6、12個月的生存率分別為60.0%、49.1%、40.9%。本研究術后1、2、3年的累計生存率分別為82.2%、75.5%、68.3%,高于上述研究。TIPS預后受到肝臟儲備功能、治療干預時機、支架類型、支架直徑、術中穿刺等諸多因素影響。而本中心病人肝臟儲備功能較好,平均MELD評分較低,術中使用8 mm支架合理降低門靜脈壓力及控制分流量,針對病毒性肝硬化病人有效抗病毒治療等可能與生存率高相關。COX多因素回歸分析發現術前合并基礎疾病、Child-Pugh分級及MELD評分是TIPS術后死亡的獨立危險因素,與Teng等[7]報道的MELD評分及Child-Pugh分級是預測TIPS術后死亡率的獨立危險因素一致。事實上這兩種評分系統均是由大量實踐證實評估終末期肝病預后的有效工具,本研究說明了在老年肝硬化門靜脈高壓行TIPS的病人中2種評分系統同樣具有較好的預測效能。筆者認為在術前積極改善肝功能及控制基礎疾病,術中使用8 mm支架避免過度分流,術后定期按時隨訪有利于提升老年病人TIPS術后的生存率。
綜上所述,TIPS是治療老年肝硬化門靜脈高壓并發癥安全、有效的方法;MELD評分、Child-Pugh分級和合并基礎疾病是影響病人術后死亡的獨立危險因素。本研究系單中心回顧性研究,存在選擇偏移,仍需進一步大樣本、多中心、前瞻性研究。

