下腔靜脈直徑塌陷指數(shù)和左室流出道速度-時間積分變異度聯(lián)合被動抬腿試驗(yàn)對急性循環(huán)衰竭老年病人容量反應(yīng)性的預(yù)測價值
成愛琴 朱超云 蔣寶虎 吳衡 陳燕春
作者單位:214200 江蘇省無錫市,江蘇大學(xué)附屬宜興市人民醫(yī)院超聲科(成愛琴);急診醫(yī)學(xué)科(朱超去,蔣寶虎,吳衡);心內(nèi)科(陳燕春)
急性循環(huán)衰竭是臨床上導(dǎo)致急危重癥病人死亡的主要原因之一,快速精準(zhǔn)地預(yù)測病人的容量狀態(tài)及容量反應(yīng)性,可以避免過量的或不恰當(dāng)?shù)囊后w復(fù)蘇帶來的風(fēng)險。既往對于容量狀態(tài)和容量反應(yīng)性的評估,往往通過有創(chuàng)監(jiān)測手段實(shí)施,但有創(chuàng)監(jiān)測實(shí)施難度大、監(jiān)測不及時、費(fèi)用大,且存在血管穿刺、導(dǎo)管相關(guān)性感染等并發(fā)癥[1]。目前,重癥超聲作為一種無創(chuàng)監(jiān)測容量反應(yīng)性的方法,在血流動力學(xué)監(jiān)測方面顯示出諸多優(yōu)勢,已成為容量反應(yīng)性評估未來發(fā)展的方向[2]。既往重癥超聲評估容量反應(yīng)性的研究對象多為機(jī)械通氣下循環(huán)衰竭病人[3],而自主呼吸下老年病人容量反應(yīng)性監(jiān)測的研究較少。本文通過監(jiān)測中心靜脈壓(CVP)和床旁超聲心動圖,結(jié)合被動抬腿試驗(yàn)(PLA)測量病人左室舒張末期容積(LVEDV)、左室收縮末期容積(LVESV)、每搏輸出量(SV)、心輸出量(CO)、LVEF、下腔靜脈直徑塌陷指數(shù)(ΔIVC)和左室流出道速度-時間積分變異度(ΔVTI)等血流動力學(xué)指標(biāo),基于心肺交互作用來預(yù)測急性循環(huán)衰竭老年病人的容量反應(yīng)性。
1 資料與方法
1.1 研究對象 選取2016~2018年宜興市人民醫(yī)院ICU未進(jìn)行機(jī)械通氣的急性循環(huán)衰竭老年病人60例,其中感染性休克38例,低血容量性休克22例。入組標(biāo)準(zhǔn):(1)符合急性循環(huán)衰竭診斷標(biāo)準(zhǔn)[4]:存在持續(xù)低血壓或者有組織血液灌注不足的表現(xiàn);(2)需要血管活性藥物才能維持血壓。排除標(biāo)準(zhǔn):(1)年齡<60歲;(2)下肢需要制動、下肢殘缺等原因無法完成PLA者;(3)腹腔大量脹氣、大量腹腔積液、腹腔高壓綜合征等影響下腔靜脈直徑測量者;(4)存在氣胸、嚴(yán)重肺氣腫、大量胸腔積液等原因不能完成經(jīng)胸超聲心動圖測量相關(guān)參數(shù)者;(5)需要進(jìn)行機(jī)械通氣的病人。
1.2 研究方法
1.2.1 記錄一般資料:所有入組病人均詳細(xì)記錄性別、年齡、BMI、APACHE Ⅱ評分、序貫臟器衰竭評分(SOFA評分)等。所有入組病人均留置右頸內(nèi)靜脈或右鎖骨下深靜脈導(dǎo)管,監(jiān)測PLA前、后CVP的變化。
1.2.2 PLA:首先保持病人頭部、軀干呈45°,下肢處于水平位,記錄PLA病人CVP、LVEDV、LVESV、SV、CO、LVEF、ΔIVC、ΔVTI等血流動力學(xué)指標(biāo),然后放平病人頭部、軀干,抬高下肢呈45°,保持2 min,再次記錄PLA上述測量指標(biāo),完成PLA后將床頭抬高45°呈半坐臥位。為降低研究誤差,由同一位超聲科醫(yī)師完成所有超聲測量指標(biāo),連續(xù)3次測量取平均值。根據(jù)PLA前、后ΔSV≥15%作為有無容量反應(yīng)性的閾值,分為有反應(yīng)組(ΔSV≥15%)和無反應(yīng)組(ΔSV<15%)。
1.2.3 LVEDV、LVESV和LVEF的測量:使用床旁心臟超聲機(jī)(美國GE公司Vivid iq型)在PLA前、后于心臟四腔心切面,測量LVEDV、LVESV和LVEF。
1.2.4 主動脈瓣速度-時間積分(VTI)、SV、ΔVTI及ΔSV的測量:在PLA前、后于心臟五腔心切面,用脈沖多普勒超聲測量,VTI是在1個完整呼吸周期內(nèi),測得的最大VTI(VTImax)和最小VTI(VTImin),ΔVTI=(VTImax-VTImin)/[(VTImax+VTImin)/2] ×100%。在PLA前、后于胸骨旁左室長軸切面,用M超測量主動脈瓣環(huán)下1 cm處左室流出道直徑(D),根據(jù)SV(mL) =(D/2)2×π×VTI計(jì)算PLA前SV(SV前)和PLA后SV(SV后),ΔSV=(SV后-SV前)/SV前×100%。
1.2.5 ΔIVC:于PLA前、后于劍突下切面,探測下腔靜脈(IVC)長軸,在右心房入口2 cm處測量IVC直徑,記錄1個完整呼吸周期內(nèi)IVC直徑最大值(IVCmax)和最小值(IVCmin),并根據(jù)ΔIVC公式計(jì)算:ΔIVC=(IVCmax-IVCmin)/ IVCmax×100%。
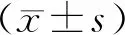
2 結(jié)果
2.1 一般資料比較 本研究入選急性循環(huán)衰竭老年病人60例,其中PLA后存在容量反應(yīng)性的病人為30例,無容量反應(yīng)性者30例。2組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。

表1 2組一般資料比較
2.2 血流動力學(xué)指標(biāo)比較 與PLA前比較,PLA 后2組CVP、LVEDV、SV、CO顯著增加,ΔIVC和ΔVTI顯著降低,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05或P<0.01)。PLA后2組間比較,有反應(yīng)組LVESV顯著低于無反應(yīng)組,SV、CO、ΔIVC和ΔVTI均明顯高于無反應(yīng)組(P<0.05或P<0.01)。見表2。
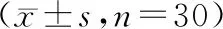
表2 PLA前后2組病人血流動力學(xué)指標(biāo)的比較
2.3 相關(guān)性分析 Pearson相關(guān)性分析結(jié)果顯示,急性循環(huán)衰竭老年病人PLA前ΔIVC和ΔVTI與ΔSV呈正相關(guān)(r=0.481、0.477,P均<0.01)。
2.4 ROC曲線分析 將PLA前CVP、ΔIVC、ΔVTI等數(shù)據(jù)繪制ROC曲線。ΔIVC、ΔVTI預(yù)測急性循環(huán)衰竭老年病人容量反應(yīng)性的AUC均>0.8,顯著高于CVP的0.484,且ΔVTI的預(yù)測價值最大。見表3。

表3 預(yù)測急性循環(huán)衰竭老年病人容量反應(yīng)性的ROC曲線分析
3 討論
對于非心源性的急性循環(huán)衰竭,通常必須優(yōu)先考慮的治療措施是進(jìn)行有效的液體復(fù)蘇,增加心臟前負(fù)荷,改變低血容量狀態(tài),以提高心輸出量,最終改善重要臟器的灌注和氧輸送。
容量反應(yīng)性是在病人既定的容量狀態(tài)下,通過快速補(bǔ)液(15 min內(nèi)輸注晶體液10 mL/kg)或者PLA等方法提高CVP,使SV或CO增加10%~15%。然而有研究發(fā)現(xiàn),約有50%的急性循環(huán)衰竭病人進(jìn)行液體復(fù)蘇時沒有容量反應(yīng)性[5]。對于不存在容量反應(yīng)性的急性循環(huán)衰竭病人,尤其是老年病人,接受了不恰當(dāng)?shù)摹⑦^量的液體復(fù)蘇治療,易導(dǎo)致容量超負(fù)荷,引起組織水腫和缺氧,增加病人的病死率。因此,快速、有效、準(zhǔn)確地評估病人的容量狀態(tài)及容量反應(yīng)性,對急性循環(huán)衰竭老年病人的搶救具有重要意義。
PLA不受自主呼吸的影響,被視作內(nèi)源性快速容量負(fù)荷試驗(yàn),具有較高的可逆性和可靠性[6]。研究證明,PLA可以使SV和CO增加10%~15%。Monnet等[7]研究發(fā)現(xiàn)PLA預(yù)測容量反應(yīng)性的AUC為0.96,具有較高的敏感度97%和特異度94%。既往容量反應(yīng)性的監(jiān)測方法,都采用一些靜態(tài)評估指標(biāo),如CVP、肺毛細(xì)血管楔壓(PCWP)。CVP在臨床上常作為右心前負(fù)荷指標(biāo)來反映病人的容量狀態(tài),但其容易受心臟、胸腹腔等多種因素的影響,預(yù)測容量反應(yīng)性的價值有限[8],其預(yù)測容量反應(yīng)性的敏感度及特異度均顯著低于動態(tài)前負(fù)荷指標(biāo)每搏變異度(SVV)。本研究中,PLA前有反應(yīng)組和無反應(yīng)組的CVP、SV、CO差異無統(tǒng)計(jì)學(xué)意義,PLA后2組的CVP、SV、CO均較PLA前升高,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05),說明PLA可通過增加CVP,提高SV和CO;但PLA前CVP預(yù)測容量反應(yīng)性的AUC僅為0.484,敏感度為86.7%,特異度為23.3%,與Magder[9]研究結(jié)果一致。
IVC直徑和VTI隨不同呼吸時相及胸腔內(nèi)壓的變化而發(fā)生改變。當(dāng)IVC直徑增大,且隨呼吸運(yùn)動IVC變異度無明顯改變時,說明已不存在容量反應(yīng)性,此時再通過增加心臟前負(fù)荷,將不能有效提高CO。既往研究表明,ΔIVC和ΔVTI可用于容量反應(yīng)性的評估[10-11]。本研究中,PLA后2組ΔIVC和ΔVTI較PLA前均顯著降低(P<0.05),說明通過PLA,增加心臟前負(fù)荷,提高CO,能使ΔIVC和ΔVTI明顯下降。PLA前ΔIVC和ΔVTI與ΔSV均呈顯著正相關(guān),說明ΔIVC和ΔVTI可間接反映左心室收縮儲備潛能。ROC曲線分析顯示,ΔIVC和ΔVTI預(yù)測容量反應(yīng)性的準(zhǔn)確性較高,其中ΔVTI的預(yù)測價值最佳,CVP的預(yù)測價值最低。
綜上所述,超聲心動圖聯(lián)合PLA監(jiān)測ΔIVC、ΔVTI均能較好地預(yù)測未進(jìn)行機(jī)械通氣急性循環(huán)衰竭老年病人的容量反應(yīng)性,可在臨床上推廣應(yīng)用。

