預康復在重度老年膝關(guān)節(jié)屈曲畸形病人全膝關(guān)節(jié)置換術(shù)圍手術(shù)期的應用
李晶晶
膝骨關(guān)節(jié)炎是臨床常見疾病,而膝關(guān)節(jié)屈曲攣縮畸形(flexion contracture deformity,F(xiàn)CD)是臨床常見癥狀,可導致病人膝關(guān)節(jié)功能進行性降低。FCD病人屈曲畸形可通過全膝關(guān)節(jié)置換術(shù)得到矯正,但對于嚴重屈曲畸形(屈曲度>30°),手術(shù)聯(lián)合康復治療為重要手段。預康復是一種基于加速康復外科(enhanced recovery after surgrry,ERAS)而提出的術(shù)前管理新策略,既往預康復理念在提升癌癥病人營養(yǎng)水平和運動耐力中的價值已被廣泛證實,但老年膝骨關(guān)節(jié)炎伴有重度FCD病人圍術(shù)期應用預康復尚少見報道[1]。因此,我們在老年FCD病人圍術(shù)期開展預康復干預,并動態(tài)觀察病人營養(yǎng)水平、膝關(guān)節(jié)功能和生活質(zhì)量的改變,以期為預康復在老年FCD中的應用提供理論支持。
1 資料與方法
1.1 一般資料 選取南京醫(yī)科大學第一附屬醫(yī)院骨關(guān)節(jié)科病區(qū)2019年1~12月收治的老年膝關(guān)節(jié)重度屈曲畸形病人30例進行隨機對照研究,納入標準:(1)可配合醫(yī)護人員開展膝關(guān)節(jié)功能鍛煉;(2)膝關(guān)節(jié)屈曲畸形角度>30°,初次行全膝關(guān)節(jié)置換術(shù)且年齡≥60歲;(3)意識清楚,無認知、聽力障礙;(4)病情穩(wěn)定,無嚴重并發(fā)癥,無重要臟器疾病。排除標準:(1)類風濕性關(guān)節(jié)炎;(2)有不能耐受家庭康復訓練檢查的合并癥;(3)合并糖尿病;(4)合并髖踝關(guān)節(jié)或脊柱退行性疾病;(5)創(chuàng)傷性關(guān)節(jié)炎。本研究經(jīng)我院倫理委員會批準。
1.2 方法
1.2.1 對照組:予膝關(guān)節(jié)置換常規(guī)護理模式。(1)飲食指導:進食易消化、高維生素、高熱量、高蛋白食物。信息采集:入院后初評病人病史、病情及全身狀況。術(shù)前宣教:向病人講解康復訓練在術(shù)后恢復中的重要性,以提升病人康復依從性,并指導病人進行被動壓腿訓練、肌力訓練、踝泵運動。(2)術(shù)后康復訓練:第一階段為術(shù)后0~3 d,運動時間約5~10 min/次,運動以腘繩肌和四頭肌的等長收縮活動和屈伸趾間關(guān)節(jié)和踝關(guān)節(jié)為主。第二階段為術(shù)后4~14 d,視病人情況逐步增加早期鍛煉運動量,擴大膝關(guān)節(jié)屈伸活動范圍,運動時間增加至15~20 min/次,確保出院時膝關(guān)節(jié)活動度達到90°以上;第三階段為術(shù)后2~6周,繼續(xù)進行上述訓練并視病人情況逐步增加運動量,此外增加上下樓梯和脫拐練習,運動時間增加至25~30 min/次。
1.2.2 研究組 在對照組的基礎(chǔ)上對病人實施預康復干預。第一階段:門診醫(yī)生開立住院通知單至入院(約2~3周)。(1)由康復護士對入組病人屈曲畸形嚴重程度、病人耐受狀況等進行評定,建立病人的病例資料,發(fā)放《預康復手冊》;給予運動訓練指導、呼吸功能訓練、腸內(nèi)營養(yǎng)粉劑(TD)口服;發(fā)放預康復完成日記,指導病人日記的填寫方法;建立微信群,進行答疑及質(zhì)量反饋。(2)運動訓練:內(nèi)容包括有氧運動和無氧運動。有氧運動強度為運動試驗中最大心率的70%,最大心率=(220-年齡)×(60~80)%,頻率為每周3次。有氧運動:5 min熱身過程,形式為體側(cè)運動;30 min靶強度運動,形式為屈膝運動、出拳運動;5 min整理運動,形式為踏步呼吸運動,每周至少3次;無氧運動:每日進行股四頭肌靜力收縮訓練,10次/組,每次堅持10 s,3組/d;屈膝訓練10次, 3次/d;被動壓直訓練15 min/次,3次/d。(3)營養(yǎng)支持:指導病人改變不健康飲食習慣,每日食用水果100 g,雞胸肉或魚肉50 g,牛奶250 mL;門診醫(yī)生開立腸內(nèi)營養(yǎng)粉(安素)指導病人于運動前1 h補充250 mL/次,增強運動訓練的效果。第二階段:病人入院至術(shù)前(約3~5 d)。(1)強化營養(yǎng)支持:入院后繼續(xù)給予飲食指導,戒除不良的營養(yǎng)習慣。繼續(xù)每日補充腸內(nèi)營養(yǎng)粉(安素),可作為日常營養(yǎng)補充,也可用于藥物、手術(shù)或心理方面原因?qū)е碌牟荒苷_M食或者營養(yǎng)不良的病人。(2)強化運動訓練:入院后繼續(xù)進行運動訓練,在康復護士指導下進行有氧及無氧運動,在病人疼痛評分<3分,不疲勞時進行;病情觀察:評估疼痛及全身狀況;用藥護理:抗凝藥及超前鎮(zhèn)痛。心理支持:為減輕術(shù)前病人焦慮情緒,自病人入院后到術(shù)前,在每晚睡前由科室內(nèi)責任護士為病人播放舒緩的音樂,每次持續(xù)10 min,并通過溝通和指導病人同步進行深呼吸訓練,協(xié)助病人排解焦慮情緒。(3)第三階段:術(shù)后約7 d,方案同對照組。
1.3 觀察指標 (1)分別于入院、術(shù)前及術(shù)后7 d收集2組病人焦慮自評量表評分(SAS)、量表VAS和簡易營養(yǎng)評估精法(MNA-sf)量表評分。(2)入院、術(shù)前、術(shù)后7 d、術(shù)后3個月、術(shù)后6個月分別采用膝關(guān)節(jié)活動度(ROM)、徒手肌力檢查(MMT)和Muller膝關(guān)節(jié)穩(wěn)定性評分對受試者膝關(guān)節(jié)功能進行評定。(3)入院、術(shù)前、術(shù)后7 d、術(shù)后3個月、6個月分別采用日常活動難度(WOMAC)和生存質(zhì)量量表(SF-36)對2組受試者遠期療效進行評價。
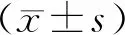
2 結(jié)果
2.1 一般資料比較 2組受試者性別、年齡、畸形類型以及膝屈曲度數(shù)比較,差異沒有統(tǒng)計學意義(P>0.05)。見表1。

表1 2組受試者一般資料比較(n=15)
2.2 2組MNA-sf、VAS和SAS評分比較 入院時,2組MNA-sf、VAS和SAS評分比較,差異沒有統(tǒng)計學意義(P>0.05),術(shù)前及術(shù)后7 d,研究組VAS和SAS評分顯著低于對照組(P<0.01),MNA-sf評分顯著高于對照組(P<0.01)。見表2。
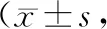
表2 2組受試者MNA-sf、VAS和SAS評分比較分,n=15)
2.3 2組膝關(guān)節(jié)功能比較 入院時,2組ROM及Muller膝關(guān)節(jié)穩(wěn)定性和MMT評分比較差異沒有統(tǒng)計學意義(P>0.05);術(shù)前、術(shù)后7 d、術(shù)后3個月及術(shù)后6個月,研究組ROM、MMT評分和Muller膝關(guān)節(jié)穩(wěn)定性評分顯著高于對照組(P<0.05)。見表3。

表3 2組關(guān)節(jié)功能指標比較
2.4 2組遠期療效比較 入院時,2組WOMAC和SF-36評分比較,差異均無統(tǒng)計學意義(P>0.05)。術(shù)前、術(shù)后7 d、術(shù)后3個月及術(shù)后6個月,研究組SF-36評分顯著高于對照組,WOMAC評分顯著低于對照組(P<0.05)。見表4。

表4 2組遠期療效比較分,n=15)
3 討論
目前,通過全膝關(guān)節(jié)置換術(shù)可有效重建膝骨關(guān)節(jié)炎病人周圍軟組織的平衡,矯正畸形和恢復膝關(guān)節(jié)力線,但對于屈曲度>30°的重度病人效果不甚理想[2]。現(xiàn)階段,隨著就診理念的轉(zhuǎn)變,對老年FCD病人的關(guān)注已從術(shù)后膝關(guān)節(jié)功能是否得到有效改善,向術(shù)后快速康復和綜合提升遠期生活質(zhì)量轉(zhuǎn)變[3]。ERAS旨在縮短住院時間、降低病人術(shù)后死亡率和并發(fā)癥發(fā)生率,但如何有效實現(xiàn)ERAS的整體目標仍是臨床尚待解決的難點[4]。
本研究結(jié)果顯示,術(shù)前研究組MNA-sf評分顯著高于對照組,而SDS和VAS均顯著低于對照組,這表明預康復對改善老年FCD病人術(shù)前心理、生理儲備和營養(yǎng)水平效果顯著。預康復中的運動干預以術(shù)前的運動療法為核心,包含耐力和力量訓練。其中耐力運動可以提升個體的功能儲備[5];力量訓練可增強肌肉骨骼系統(tǒng),核心肌肉力量的改善有利于加強老年FCD病人對手術(shù)的耐受性和緩解術(shù)前疼痛[7]。
本研究還動態(tài)觀察了2組受試者Muller、MMT評分和ROM。結(jié)果顯示,術(shù)前、術(shù)后7 d、術(shù)后3和6個月,研究組Muller、MMT評分和ROM均顯著高于對照組,證實預康復方案對改善老年FCD病人膝關(guān)節(jié)功能效果顯著。老年FCD病人多存在明顯的腘繩肌、股四頭肌等下肢肌群耐力和肌力下降,不利于關(guān)節(jié)腔內(nèi)物質(zhì)代謝進程和局部血液循環(huán)的維持,亦不利于其對手術(shù)應激的耐受。而本次研究通過在術(shù)前2~3周至術(shù)前給予病人適當?shù)挠醒鹾蜔o氧運動訓練,結(jié)合將肌肉視為有序且相互連接的結(jié)構(gòu)新型肌力訓練理論,有效抑制肌肉萎縮、關(guān)節(jié)攣縮和預防組織黏連,使得老年FCD以較好的肌耐力和關(guān)節(jié)狀態(tài)迎接手術(shù)。本研究預康復方案在病人入院至手術(shù)期間通過為老年FCD病人播放音樂、人文關(guān)懷和積極溝通等心理護理方法,在術(shù)前有效糾正病人的心理障礙,入院后持續(xù)給予營養(yǎng)支持,使病人營養(yǎng)水平足以維持體質(zhì)量、提供運動所需能量和抑制相關(guān)蛋白的合成。結(jié)果顯示,研究組術(shù)后各時間段WOMAC和生存質(zhì)量評分均顯著優(yōu)于對照組,進一步證實給予重度老年FCD病人預康復干預,有利于加快其膝關(guān)節(jié)功能恢復,從而促進遠期預后的提升。
綜上所述,在重度老年FCO病人中開展預康復干預,可改善病人術(shù)后營養(yǎng)水平、心理狀態(tài)和生理儲備,有利于術(shù)后膝關(guān)節(jié)功能的快速康復和遠期預后的提升。但本研究尚存在未統(tǒng)計術(shù)后入組病人并發(fā)癥情況、樣本量過小和觀察周期過短的不足,尚需進一步加大樣本量加以論證。

