老年缺血性卒中病人血管內治療術后疲勞影響因素研究
張媛 詹慧 徐一鳴 周俊山
急性缺血性卒中是我國老年人常見病,血管內治療可有效恢復急性大血管閉塞的老年缺血性卒中病人血流灌注,改善病人預后[1]。然而,老年急性缺血性卒中病人在接受血管內治療術后會產生眾多后遺癥,疲勞是其中最易被忽略且難以控制的慢性情感癥狀, 23%~85%的缺血性卒中病人會出現(xiàn)此癥狀,卒中后疲勞會導致老年缺血性卒中病人康復困難,造成病人預后不良[5],給老年缺血性卒中病人家庭及社會帶來嚴重的經濟負擔和生活壓力。本研究旨在探索老年缺血性卒中病人血管內治療術后疲勞的相關影響因素,以早期篩查易發(fā)生疲勞的老年缺血性卒中病人。
1 對象與方法
1.1 研究對象 回顧性納入2016年1月至2019年2月期間在南京醫(yī)科大學附屬南京醫(yī)院(南京市第一醫(yī)院)神經內科住院的老年缺血性卒中病人。納入標準:(1)缺血性卒中診斷符合《中國急性缺血性卒中診治指南2014》[6]制定的診斷標準;(2)年齡≥65歲;(3)接受血管內治療。排除標準:(1)存在意識障礙。(2)存在失語。(3)嚴重的認知或理解障礙。所有病人均接受了MMSE評估,MMSE得分≤10分的病人,或MMSE得分為11~23分之間,且被護士發(fā)現(xiàn)認知域明顯受損,并請臨床醫(yī)生再次評估佐證的病人;(4)臨床資料不完整者。本研究得到南京醫(yī)科大學附屬南京醫(yī)院(南京市第一醫(yī)院)的倫理委員會批準,并獲得病人及家屬知情同意,簽署知情同意書。
1.2 方法
1.2.1 臨床資料收集:所有病人于入院7 d內完成臨床資料的收集。納入指標包括:性別、年齡、文化程度(文盲、小學至初中、高中及中專、大學及以上)、高血壓病史、糖尿病史、高脂血癥史、吸煙史、飲酒史、基線SBP及DBP水平、梗死側別、梗死部位。檢測的實驗室指標主要包括: FPG、TC、TG、LDL-C、HDL-C等。
1.2.2 血管內治療手術流程:血管內治療手術均在局部麻醉下完成,采用Seldinger技術行股動脈穿刺,置入6 F或8 F動脈鞘,指引導管到位后微導管內襯微導絲緩慢通過血管閉塞處,退出微導絲,將Solitaire AB支架(4 mm×20 mm,美國EV3公司)經微導管在血管閉塞段遠端釋放。支架完全釋放3~5 min后取栓,取栓后即刻復查造影,觀察閉塞血管再通情況。若血管未再通,重復取栓2~3次,一般不超過4次。如仍無效,再結合其他輔助措施,如聯(lián)合動脈內給予替羅非班抗血小板聚集、球囊擴張等,再次造影顯示血管通暢后,撤出支架推送導管、微導絲、導引管,拔除導管鞘,局部縫合器縫合,自然中和肝素,結束手術。
1.2.3 血管內治療術后疲勞的評估:由兩位經過培訓的神經科護士于病人接受血管內治療術后7 d時,運用9項疲勞嚴重程度量表評估所有納入病人疲勞程度。9項疲勞嚴重度量表是最常見的腦梗死后疲勞評估量表,其分數(shù)越高,代表疲勞程度越重,該量表在亞洲人群中被驗證有效[7]。本研究將9項疲勞嚴重程度量表得分≥4分的病人定義為發(fā)生疲勞[8]。當兩位神經科護士評估量表得分出現(xiàn)分歧時,邀請第三位經過培訓的神經科護士參與評分,以第三位護士與前兩位護士其中一位相一致的評分為準。
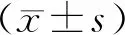
2 結果
2.1 一般資料比較 本研究共納入371例接受血管內治療的老年急性缺血性卒中病人,其中疲勞組169例(45.6%),非疲勞組202例(54.4%)。與非疲勞組比較,疲勞組年齡更高(P=0.001)、男性比例較少(P=0.011)、左半球梗死比例更高(P=0.001)、文化程度較低(P=0.001)。見表1。

表1 疲勞組和非疲勞組病人基線資料比較
2.2 血管內治療術后疲勞的危險因素 經多因素Logistic回歸分析校正混雜因素后發(fā)現(xiàn),年齡(OR=1.047, 95%CI:1.015~1.080;P=0.003)、梗死部位位于左半球(OR=1.870, 95%CI:1.178~2.968;P=0.008)為疲勞的危險因素。以文盲作為參照,小學至初中(OR=0.270, 95%CI:0.128~0.570;P=0.002)、高中及中專(OR=0.107,95%CI:0.040~0.282;P=0.001)、大學及以上(OR=0.058, 95%CI:0.018~0.0186;P=0.001)是老年缺血性卒中病人血管內治療術后疲勞的獨立保護因素。
3 討論
疲勞是老年缺血性卒中病人接受血管內治療后較為常見的并發(fā)癥,會導致病人情感障礙,預后不良[9],然而現(xiàn)階段醫(yī)護人員易于忽視疲勞這一并發(fā)癥。本研究中,老年缺血性卒中病人接受血管內治療術后疲勞發(fā)生率為45.6%,說明將近一半老年缺血性卒中病人在血管內治療術后發(fā)生疲勞,其發(fā)生率較高。
本研究發(fā)現(xiàn),年齡較高的病人在接受血管內治療后易于發(fā)生疲勞。既往研究證實,卒中后抑郁、認知功能障礙等缺血性卒中常見情感并發(fā)癥等,均與病人年齡相關[10-11]。其次,本研究發(fā)現(xiàn),在血管內治療術后發(fā)生疲勞的老年缺血性卒中病人中,梗死位于左半球的病人比例明顯較多,大部分缺血性卒中病人為右利手,其優(yōu)勢半球位于左半球,優(yōu)勢半球受損后發(fā)生情感障礙的可能性較大。此外,本研究中,受教育程度為小學至初中、高中及中專、大學及以上的老年缺血性卒中病人在接受血管內治療后發(fā)生疲勞的可能性逐漸降低,教育年限可作為血管內治療術后疲勞的保護因素。
綜上所述,老年缺血性卒中病人在接受血管內治療后產生疲勞的相關因素較多,醫(yī)護人員應在血管內治療術后早期關注年齡較大、梗死部位位于左半球或教育程度較低的老年缺血性卒中病人,醫(yī)生可進行必要的二級預防,及早治療,護理人員可加強護理工作,督促并協(xié)助病人料理好個人生活,清潔整齊可使病人精神振作,掌握病人的情緒變化,為病人創(chuàng)造光線柔和、溫濕度適宜的休養(yǎng)環(huán)境,集中完成晚間治療,避免影響病人休息等。
本研究存在一定的缺陷和不足。首先,本研究為單中心研究,樣本量較小,能夠提供的循證醫(yī)學證據(jù)不高,未來仍需要大樣本的隊列研究以驗證本研究結論的有效性;其次,本研究工作人員未能長期評估老年缺血性卒中病人血管內治療術后疲勞狀態(tài),如在出院3個月后、6個月后等時間點,隨訪老年缺血性卒中病人在接受血管內治療后的疲勞狀態(tài);最后,未使用其他量表從多維度對老年缺血性卒中病人術后疲勞狀態(tài)進行評估,可能會造成偏倚。

