血清IL-18BP、STC-1水平與膿毒癥急性腎損傷及其預后的相關性分析
佟慶,侯燕燕,田穎,范志強,楊文宏
(秦皇島市第一醫院內科重癥加強護理病房,河北 秦皇島 066000)
急性腎損傷(acute kidney injury,AKI)是膿毒癥最常見的并發癥,在感染引起的器官衰竭中,腎臟是最易受累的器官之一。臨床研究[1]發現,30%~50%的膿毒癥患者會發生AKI,其中嚴重膿毒癥和膿毒癥休克是發生AKI的主要因素,而合并AKI患者90 d病死率高達34%。因此,尋求血清學標志物以準確評估合并AKI患者病情及預后,將對此類患者的救治工作有一定的指導性意義。白細胞介素18(interleukin-18,IL-18)作為多效能的炎性細胞因子,可靈敏反映AKI腎功能受損情況[2]。白細胞介素18結合蛋白(IL-18 binding protein,IL-18BP)是IL-18天然的抑制劑,IL-18與IL-18BP之間的動態平衡在機體防御及致病過程中起重要作用[3]。斯鈣素1(stanniocalcin-1,STC-1)是一種糖蛋白激素,主要表達于高度血管化的組織器官,其在腎臟疾病中的作用已逐漸引起研究者的關注[4]。但血清IL-18BP、STC-1水平在膿毒癥所致AKI患者預后判斷中的價值尚未明確,故本研究擬通過前瞻性臨床病例,分析IL-18BP和STC-1水平與膿毒癥AKI病情及預后的相關性,旨在為其臨床治療提供參考。
1 資料與方法
1.1 一般資料
選擇2017年1月至2020年2月于秦皇島市第一醫院就診的163例膿毒癥患者,年齡47~84歲,平均(63.29±11.87)歲;男性92例,女性71例。另選擇35名同期體檢健康者作為對照組,年齡45~79歲,平均(62.67±12.13)歲;男性18例,女性17例。兩組年齡、性別比例資料比較,差異無統計學意義(P>0.05),具有可比性。受試者及其家屬均知情研究目的及內容且同意參與,本研究獲得醫院倫理委員會批準。膿毒癥患者納入標準:膿毒癥診斷參考《中國嚴重膿毒癥/膿毒性休克治療指南》[5];年齡>18歲;積極配合本次研究。排除標準:住院時間<24 h或住院24 h內死亡;既往腎移植手術史、慢性腎病史;近期接受造影檢查或服用腎毒性藥物;合并惡性腫瘤;自身免疫性疾病;嚴重心臟和肝臟疾病史;慢性炎癥病史。
膿毒癥患者分組:(1)根據患者是否并發AKI分為AKI組和非AKI組,診斷依據參考《KDIGO急性腎損傷臨床實踐指南》[6],將AKI組患者分為1期組、2期組、3期組,其中,血清肌酐(serum creatinine,Scr)水平升高至基線值的1.5~1.9倍,或升高值≥26.5 μmol/L,且(或)尿量持續6~12 h低于0.5 mL/(kg·h)則評估為1期;SCr升高達基線值2~2.9倍,且(或)尿量持續≥12 h低于0.5 mL/(kg·h)評估為2期;SCr水平升高至超過基線值3倍,且(或)尿量持續≥24 h低于0.3 mL/(kg·h),或無尿≥12 h評估為 3期。(2)根據AKI組患者腎功能轉歸情況,分為良好組和不良組;患者治療4周后評價腎功能情況,腎功能完全或部分恢復表示腎功能轉歸良好,若患者需要長期腎臟替代治療、死亡或出現嚴重并發癥表示轉歸不良[6]。
1.2 治療方法
膿毒癥患者均接受抗感染、體液復蘇、血糖控制、營養支持等綜合性對癥治療,積極處理原發疾病,若患者出現呼吸衰竭時,給予機械通氣,液體超負荷時需要進行血液凈化治療。
1.3 檢測方法
患者入院后需記錄其臨床資料,運用急性生理和慢性健康評分系統(acute physiology and chronic health scoring system,APACHEⅡ)評估患者病情嚴重情況;并采集患者空腹靜脈血5 mL,經2 000 rpm離心10 min,分離上層血清,采用酶聯免疫吸附法檢測血清IL-18BP、STC-1的含量,試劑盒購自上海潤裕生物科技有限公司,檢測步驟參考試劑盒說明書,采用7170A全自動生化檢測儀檢測Scr,儀器及配套試劑購自日本日立。對照組受試者靜脈血采集和檢測方法同上。
1.4 統計學分析
2 結果
2.1 各組血清IL-18BP、STC-1及Scr水平的比較
三組受試者血清IL-18BP、STC-1及Scr水平比較,差異有統計學意義(P<0.05),其中AKI組和非AKI組IL-18BP、STC-1及Scr均高于對照組(P<0.05),且AKI組檢測結果高于非AKI組(P<0.05)。見表1。
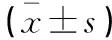
表1 膿毒癥患者和健康者血清IL-18BP、STC-1及Scr水平的比較
2.2 不同AKI分期患者血清IL-18BP、STC-1水平的比較
不同AKI分期患者血清IL-18BP、STC-1水平及APACHEⅡ評分比較,差異有統計學意義(P<0.05),其中AKI 3期患者IL-18BP、STC-1高于1期者(P<0.05),APACHEⅡ評分在不同分期各亞組間兩兩比較,差異均有統計學意義(P<0.05)。見表2。

表2 不同AKI分期患者血清IL-18BP、STC-1水平的比較
2.3 IL-18BP、STC-1水平與APACHEⅡ評分的相關性
Pearson相關分析結果顯示,AKI患者血清IL-18BP(r=0.516)、STC-1(r=0.629)分別與APACHEⅡ評分呈正相關(P<0.05)。見圖1。

2.4 不同預后AKI患者血清IL-18BP、STC-1水平的比較
存活組AKI患者血清IL-18BP、STC-1水平高于死亡者,差異有統計學意義(P<0.05)。見表3。

表3 不同預后AKI患者血清IL-18BP、STC-1水平的比較
2.5 血清IL-18BP、STC-1指標的ROC分析
血清IL-18BP、STC-1預測膿毒癥AKI患者腎功能轉歸不良的最佳截斷值分別為98.53 pg/mL、25.31 ng/mL;兩項聯合預測患者腎功能轉歸不良的ROC曲線下面積(area under curve,AUC)為0.936(95%CI:0.882~0.990),高于單項指標IL-18BP[0.730(0.608~0.852)]、STC-1[0.814(0.707~0.920)],差異有統計學意義(Z=4.284,Z=2.159,P<0.05)。見圖2、表4。


表4 血清IL-18BP、STC-1對膿毒癥AKI患者腎功能轉歸不良的預測價值
3 討論
AKI臨床表現為腎小球濾過率急性、持續性下降,盡管現有醫療診治手段已取得較大進步,但膿毒癥所致AKI的死亡率仍處于較高水平。膿毒癥AKI的發病機制尚未完全清楚,但腎血流動力學變化、內毒素誘發的炎癥和免疫反應、內皮細胞功能障礙、腎小球內微血栓形成、腎小管細胞凋亡等多種因素的相互作用參與其發生發展[7]。膿毒癥AKI發病前期,若能得到及時預警并糾正,可有效改善患者預后。目前臨床仍以SCr和尿量作為AKI的診斷和分級指標,而SCr實際上反映的是腎小球濾過功能,并不是腎損傷,其水平容易受到非腎性因素(年齡、性別、種族等)的影響,而且當腎功能下降至50%以下時,SCr才會發生變化。因此,僅憑借SCr和尿量不足以預警早期膿毒癥AKI的發生存在著一定的爭議,仍需尋找其他更為靈敏、準確的監測指標。
腎臟作為炎性因子產生及最終效應的靶器官,若無法控制炎癥因子水平,將極易產生腎臟損傷。IL-18是一種多功能促炎細胞因子,主要由單核巨噬細胞產生,可介導中性粒細胞,直接參與炎癥和免疫反應。IL-18可預測膿毒癥并發AKI,并評估患者預后[8-9]。IL-18BP是IL-18天然拮抗劑,可高親和力結合IL-18,調節其生物學功能,IL-18BP/IL-18失衡與多種疾病密切相關。體內多種細胞均可分泌IL-18BP,如單核細胞、腫瘤細胞、內皮細胞等。動物實驗研究[10]表明,減少IL-18可保護大鼠缺血再灌注腎損傷。STC-1是一種作用于線粒體的糖蛋白激素,多表達于腎臟、前列腺、卵巢等組織,具有抗炎、抗纖維化、生長調節等作用。Sobotka等[11]研究顯示,STC-1可能對于腎細胞癌患者的預后有一定的指示作用。
本研究發現,膿毒癥AKI患者血清IL-18BP、STC-1水平較非AKI患者和健康者高,且其水平均與APACHEⅡ評分呈正相關,提示血清IL-18BP、STC-1水平與膿毒癥AKI患者的病情嚴重程度緊密相關,這與既往研究結果[12-13]相似。通過評估AKI患者腎功能轉歸情況,發現轉歸不良患者IL-18BP、STC-1水平均高于良好者,提示IL-18BP、STC-1升高與膿毒癥AKI患者預后不良相關。進一步ROC曲線分析顯示,血清IL-18BP、STC-1預測膿毒癥AKI患者腎功能轉歸不良的最佳截斷值分別為98.53 pg/mL、25.31 ng/mL;兩項聯合檢測可明顯提高預后評估準確性,提示血清IL-18BP、STC-1有望作為AKI預后評估的新指標。
于膿毒癥AKI患者而言,理想的生物學標志物應在患者血清中表達,且可預測AKI的發生,并準確評估其病情及預后,指示損傷部位和類型,甚至確定治療時機。本研究首次揭示了血清IL-18BP、STC-1在膿毒癥AKI患者中明顯升高,可作為評估患者病情及預后的血清標記物。但本研究為單中心小樣本研究,結果可能存在偏倚,仍需要聯合多中心開展大樣本研究,進一步評價IL-18BP、STC-1在膿毒癥AKI中的臨床應用價值。

