醫療聯合體老年患者多學科診療中藥物治療管理模式實踐與效果*
袁 媛 ,王海鵬 ,黃仲義 ,李光慧 ,張曉丹 ,羅 列 ,趙永紅 ,王 斌 ,2△
(1. 上海市靜安區中心醫院,上海 200040; 2. 復旦大學附屬華山醫院,上海 200040)
藥物治療管理(MTM)起源于美國,由藥學監護(PC)發展而來[1],是指具有藥學專業技術的藥師對患者提供治療藥物重整、評估、干預、跟蹤及再評估的閉環式藥學服務,其目的在于識別并解決藥物治療相關問題(MRPs),優化藥物治療效果,減輕醫療保險負擔,現已逐漸發展為藥師與其他醫務人員合作的服務模式[2]。MTM 主要以慢性疾病患者為服務對象,可有效幫助患者樹立對藥物治療的正確認識,提高用藥依從性,及早發現和預防藥品不良反應(ADR)的發生。根據國家統計局公布的數據,截至2020 年12 月,我國65 歲老年人口為 1.91 億,且以每年 800 ~ 1 300 萬的速度快速增長,預計到2050 年達4 億[3]。老年人的健康問題已成為全社會關注的焦點。我院一直致力于維護轄區內居民,特別是老年人的健康,基于老年患者多病共存、多藥并用的特點,開設了老年多病診治專家聯合門診(簡稱聯合門診),并創新性地引入MTM 模式,以切實提高治療效果,實現資源配置的最優化。本研究中剖析了MTM 在醫療聯合體(簡稱醫聯體)背景下老年患者多學科診療(MDT)工作流程中存在的問題,以及未來的發展方向,為藥師特別是社區臨床藥師開展MTM 服務提供參考。現報道如下。
1 資料與方法
1.1 一般資料
收集我院聯合門診2019 年1 月1 日至2020 年12月31 日預約患者的病歷資料,年齡不小于60 歲,至少滿足以下條件:同時患有3 種及以上慢性疾病,如高血壓、糖尿病、冠狀動脈粥樣硬化性心臟病(簡稱冠心病)、腦血管病等;同時使用5 種及以上藥物。
1.2 方法
在醫聯體背景下老年患者MDT 的工作流程中開展MTM 服務(見圖 1),具體如下。
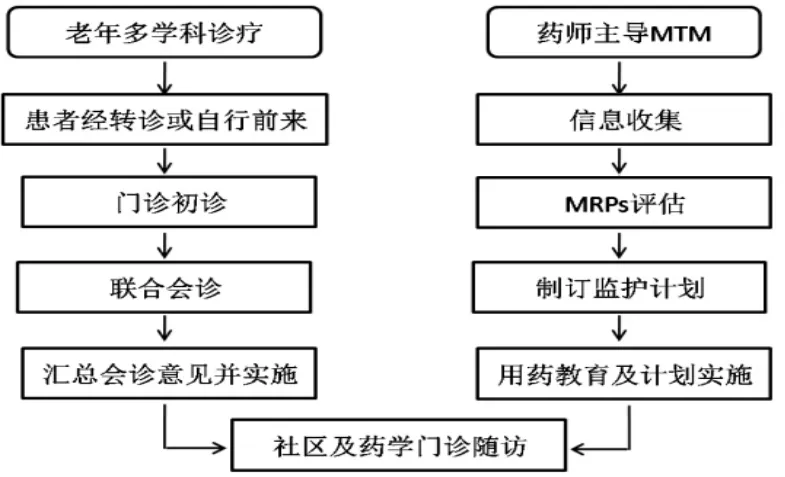
圖1 醫聯體老年MDT 中的MTM 模式Fig.1 MTM service model in the MDT for elderly patients under the background of the medical consortium
信息收集:采取面談形式,由醫師或藥師收集及匯總,包括基本信息、家族史、疾病史、現病史、用藥史等。
MRPs 評估:由藥師從適應證、有效性、安全性、依從性4 個方面初步評估患者的藥物治療效果。
監護計劃制訂與實施:根據患者所患疾病、待解決的問題等確定及邀請會診專家,包括臨床、藥學及其他輔助科室,如放射科、營養科等。采取面談或網絡形式,專家組會診后現場反饋治療意見及藥物調整方案。
患者教育和隨訪:由藥師制訂在服藥物建議表,進行口頭用藥教育,通過藥學門診對患者進行后續用藥管理及跟蹤隨訪。
1.3 統計學處理
2 結果
2.1 總體服務情況
2019 年至2020 年,共組織聯合門診15 次,每次服務患者 2 ~ 4 例,共 39 例。其中,男 27 例(69.23% ),女12 例(30.77% );年齡(73.07 ±7.64)歲,65 ~80 歲 26例(66.67% ),80 歲以上 10 例(25.64% );患病種類(5.10 ±1.47)種,5 種以上疾病 27 例(69.23% );平均服藥種數(9.23 ± 3.70)種,服用 10 種以上藥物的 18 例(46.15%);藥物調整訴求患者 35 例(89.74% )。疾病分布以慢性疾病為主(表1),最多的4 種疾病分別為高血壓、糖尿病、腦血管病和冠心病。
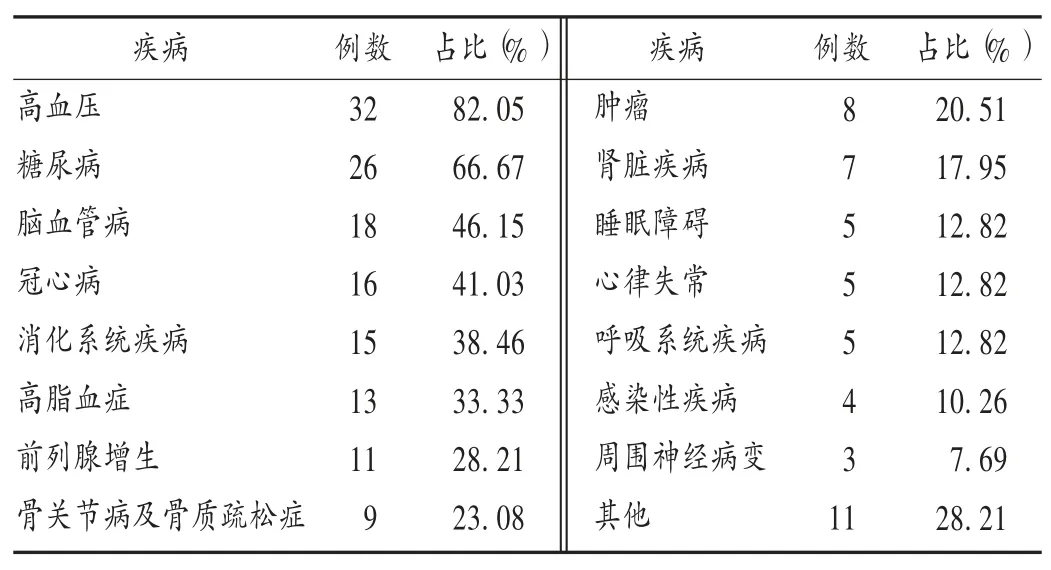
表1 患者疾病分布情況(n =39)Tab.1 Distribution of patients′ diseases(n = 39)
2.2 患者就診來源
聯合門診患者來源主要有3 個,包括藥學門診5 例(12.82% )、醫生轉診 27 例(69.23% )、通過新聞媒體、易拉寶等宣傳自行前來7 例(17.95%),其中社區醫院轉診 25 例(64.10%)為主要來源。
2.3 MRPs
存在 MRPs 患者 37 例(94.87% )。共發現 MRPs 196 例次,每例平均(5.03 ±2.89)次;共解決 MRPs 182例次,每例平均(4.67 ±2.66)次。解決比例為 92.86%(182 /196)。詳見表 2。
2.4 患者隨訪及服務效果
第1 次隨訪通常在聯合門診結束后4 周內完成,主要為患者主動回訪,其次是藥師電話隨訪,隨訪內容包括疾病控制情況、服務滿意度等。詳見表3。
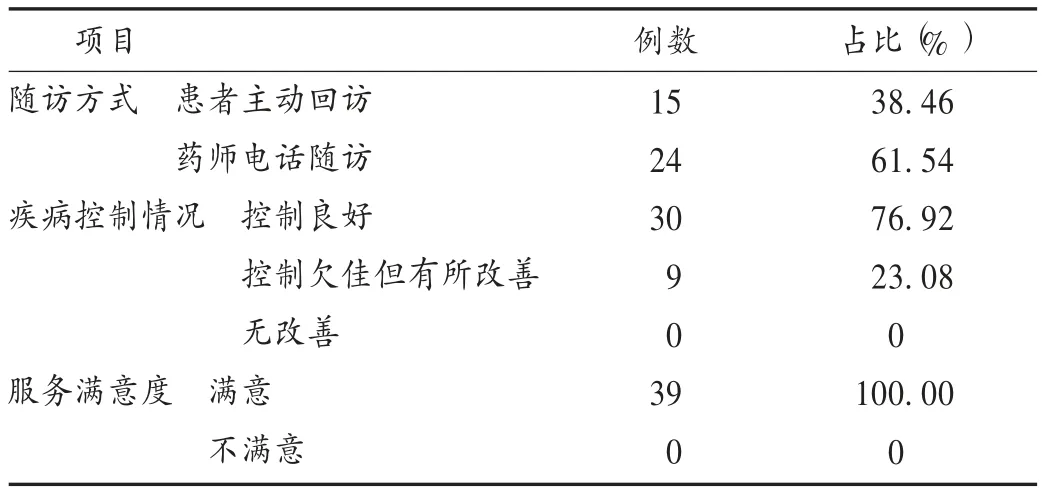
表3 患者隨訪及服務效果統計(n =39)Tab.3 Statistics of follow up and service outcomes of patients(n =39)
3 討論
3.1 總體服務結果及MRPs 分析
由表2 可知,MRPs 中不必要的藥物治療、需要增加藥物治療、無效藥物及依從性不佳居前4 位。不必要的藥物治療主要包括長期使用營養神經類藥物、合并使用活血化瘀類藥物、患者自行購買多種中藥或保健品等;需要增加藥物治療的情形主要包括患者疾病控制欠佳,如血糖、血脂、血壓控制不達標,心血管風險高但未使用阿司匹林等;無效藥物主要包括目前使用的藥物不能有效控制疾病,還有更優選擇等;依從性不佳主要包括患者未充分理解藥物作用或擔心藥品不良反應私自停藥、記憶力減退忘記服藥等。其中,活血化瘀類藥物或中草藥的過度使用與國內老年安全用藥調查結果類似[4-6]。本研究中評估發現的 MRPs,通過專家會診及藥師用藥教育絕大多數都得到了解決,個別未解決的問題主要與患者自身問題相關,如因經濟原因不愿服藥或選擇療效好但價格貴的藥物等。
研究發現,MRPs 與所患慢性疾病數量、多重用藥及藥品花費等明顯相關,使用8 種以上藥物的患者發生MRPs 的可能性是普通患者的2 倍[7]。回顧性研究表明,每增加1 種藥物會使患者發生MRPs 的概率會增加10%;同時,MRPs 與某些慢性疾病顯著相關,如抑郁癥、糖尿病、高血壓、充血性心力衰竭、終末期腎病和呼吸系統疾病[8]。本研究中,39 例患者具有典型的老年用藥特征,合并疾病多、服用藥物多,如高血壓、糖尿病、冠心病和腦血管病是占比最高的4 種慢性疾病。另外,絕大多數患者對當前的藥物治療方案并不滿意,具有較強的藥物調整訴求。可見,老年患者已開始關注合理用藥。
3.2 MTM 對老年 MDT 的必要性
老年患者用藥情況通常較復雜,多種藥物聯用會增加發生藥物相互作用的風險,導致ADR 發生風險升高。老年人由于自身理解能力有限、記憶力減退、視力不佳、聽力減弱等,或缺乏照護人員的監督,服藥依從性普遍不佳。因此,該群體的用藥問題亟需專業人員運用專業工具進行管理。
MTM 最初是美國聯邦政府為參加老年醫療保險的老年人提供的藥品福利D 項計劃中的配套措施[9]。研究表明,開展MTM 可識別和處理MRPs,促進合理用藥,特別是提高合并多種疾病患者的健康水平[10]。VISWANATHANT 等[2]對 44 項應用 MTM 服務的研究進行了系統性評價,發現與常規藥學服務相比,MTM 模式能提高藥物治療適宜性(藥物適應證指數4.9 比0.9,P <0.01)、患者依從性(按處方劑量服藥人數比例增加4.6% )及達標比例(優勢比為 0.99 ~ 5.98),同時減少藥 物 治 療 劑 量及 治 療 花費 。ALOSAIMY 等[11]開 展的1 項前瞻性單中心研究顯示,藥師主導的MTM 服務可顯著減少干預組老年住院患者的潛在不適宜用藥[(0.84 ± 1.12)個比(0.56 ± 0.91)個,P < 0.01]。胡曉蕾等[12]通過對1 例門診老年患者進行多重用藥評估,成功參與老年綜合評估團隊的多重用藥方案調整,優化了老年患者的臨床療效。LIN 等[13]進行的1 項前瞻性隨機對照試驗中,干預組由藥師和醫師共同對多重用藥老年患者開展MTM,干預組治療費用明顯減少。可見,開展MTM 能促進老年患者安全、有效、經濟用藥,提高老年患者的MDT 的效果,優化醫療資源配置。
3.3 醫聯體背景下的MTM 模式
醫聯體建設的目的是整合區域內醫療資源,促進優質醫療資源下沉,讓患者就近享受醫療服務[14]。我院所在的華山醫院-靜安醫聯體組建于2010 年,逐步探索出了適合區域特點的分級轉診工作模式,一定程度上實現了醫療資源的合理配置,減輕了患者的就醫負擔[15]。以往醫聯體分級診療的主要專業人員是醫師和護士,近年來國內開始有藥師參與醫聯體工作,開展藥學服務[16-17],同時MTM 作為目前全球主流的藥學服務模式,逐漸在國內開展[18-20]。我院自 2017 年起通過開設藥學門診為慢性疾病患者提供專業的MTM 服務,并取得了一定成效[21]。但目前國內未見基于醫聯體平臺,以MDT 為載體,運用MTM 進行全程閉環式藥學服務的報道。基于前期醫聯體建設及藥學門診的開展經驗,參考美國MTM 及《中國藥物治療管理培訓與實踐專家共識》[22]中的MTM 基本要素和流程,初步建立了醫聯體MDT 背景下的MTM 工作模式,包括信息收集、MRPs 評估、監護計劃制訂、實施和隨訪5 個基本步驟。
藥師接到轉診信息,在聯合門診診治前對患者進行藥學首診、信息收集與MRPs 評估。聯合門診主要參加人員是患者及家庭醫師、專科醫師(來自我院及華山醫院)、藥師等專業技術人員,針對患者的病情、訴求及前期各項評估結果,會診專家為患者制訂治療方案及監護計劃。會診后,藥師為患者制訂個人用藥清單,并進行隨訪。該模式將MTM 全程貫穿于目前已有的醫聯體分級診療中,有效整合資源,引入了藥師團隊,可更好地解決患者的用藥問題;簡化就醫流程,通過一次會診可提供醫、藥、護多項醫療服務,提高患者的滿意度。
3.4 存在的問題及改進措施
MTM 模式應用于MDT 中,目前仍處于起步階段,尚有一些問題需要解決。首先,患者主動回訪率低,特別是藥學門診隨訪,分析原因主要包括:患者尚未完全了解MTM 的服務模式,被動性強;社區尚無藥學門診開展。建議采取以下措施:1)向患者強調隨訪的重要性,并制訂隨訪記錄表;2)采用電話隨訪與社區醫師相結合的方式跟蹤隨訪患者。同時,借鑒國外經驗,聯合社區藥師共同進行MTM 服務。國外社區藥師是實施MTM 的重要成員。一項分析了12 項由社區藥師對患者進行藥物治療回顧的研究顯示,實際或潛在藥物相關問題均明顯減少,其中有5 項研究患者的依從性得到了提高[23]。目前,多學科會診MTM 的工作主要由我院藥師完成,診療結束回到家中及社區后的藥物管理工作相對缺失。為此,我院利用上海市臨床藥師培訓基地平臺的優勢,積極向社區醫院輸送具有MTM 資質的社區臨床藥師,未來擬聯合社區臨床藥師開展居家藥學服務,以實現MTM 模式在醫聯體老年藥學服務中的閉環式藥學服務。
綜上所述,MTM 模式與老年MDT,從服務對象、基本方式及目標方面都非常契合。通過臨床藥師將MTM模式引入老年MDT 中,可充分發揮藥師的作用,使藥物治療更加高效;可借助醫聯體的平臺優化資源配置,為患者提供更便捷、優質的醫療服務。

