不同腹型肥胖程度青少年2型糖尿病患者腸道菌群變化及其與糖脂代謝和肝臟脂肪含量的關系
周 強 徐 靜
廈門大學附屬福州第二醫院內分泌科,福建福州 350007
2型糖尿病青少年患病人群近年來不斷上升,其中肥胖是其重要影響因素,其患者長期高血糖水平可導致一系列并發癥的發生,包括非酒精性脂肪肝(NAFLD)、心血管疾病等[1]。近年來有研究表明,腸道菌群變化與脂肪肝密切相關[2]。而肥胖與腸道菌群變化以及脂肪肝均密切相關[3]。腹型肥胖程度可能影響糖尿病患者腸道菌群及脂肪肝病情,但目前相關研究較少,因此,本研究回顧性分析2019年12月至2020年9月廈門大學附屬福州市第二醫院內分泌科收治的60例青少年2型糖尿病患者腸道菌群變化及其與糖脂代謝和肝臟脂肪含量的關系,現報道如下。
1 資料與方法
1.1 一般資料
回顧性選取2019年12月至2020年9月廈門大學附屬福州市第二醫院內分泌科收治的青少年2型糖尿病患者60例為研究對象,納入標準:符合《中國2型糖尿病防治指南(2017版)》的診斷及分型標準[4],住院治療依從性良好,檢查和治療配合度高,年齡14~40歲,性別不限,臨床資料完整,知情同意。排除標準:存在糖尿病急慢性并發癥、合并精神異常、智力異常等影響正常溝通疾病、合并肝腎功能不全或心功能不全、合并妊娠或哺乳期、合并嚴重感染、合并胃腸疾病或胃腸手術史、合并胰腺疾病史、合并甲狀腺功能異常、合并酮癥酸中毒及高滲性昏迷等。共納入青少年2型糖尿病患者60例,根據腹型肥胖程度將患者分為A組(非腹型肥胖,男性腰臀比<0.95、女性腰臀比<0.90,n=12)、B組(輕度腹型肥胖,男性腰臀比≥0.95且<1.00,女性腰臀比≥0.90且<0.95,n=16)、C組(中度腹型肥胖,男性腰臀比≥1.00且<1.05,女性腰臀比≥0.95且<1.00,n=17)和D組(重度腹型肥胖,男性腰臀比≥1.05,女性腰臀比≥1.00,n=15)。四組患者性別、年齡、病程等一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。
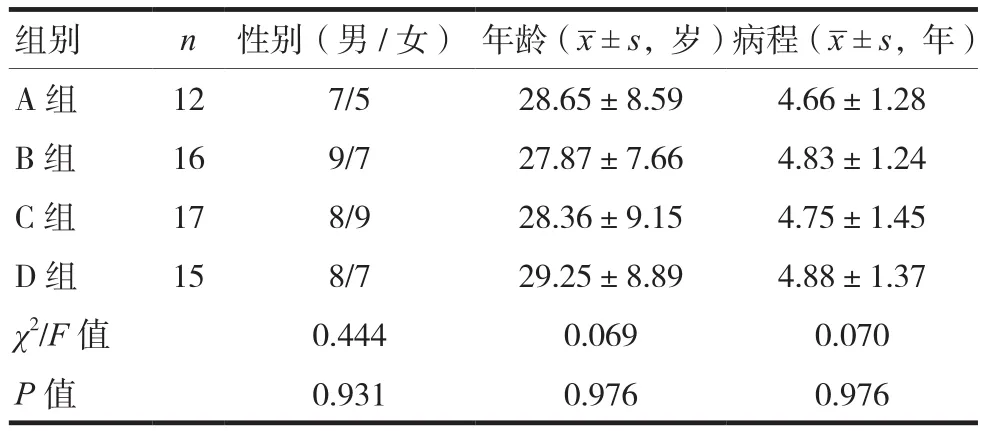
表1 四組患者一般資料比較
1.2 方法
患者均按照《中國2型糖尿病防治指南(2017版)》[4]中高血糖治療路徑推薦:予二甲雙胍(中美上海施貴寶制藥有限公司;劑型:片劑;規格:0.5 g×20片;國藥準字H20023370)聯合胰島素(武漢長聯來福生化藥業有限責任公司;劑型:注射液;規格:10 ml∶400 U;國藥準字H42022277)治療2周,具體用藥方法嚴格根據疾病防治指南和藥品說明書進行。
1.3 觀察指標及檢測方法
1.3.1 四組一般臨床資料和糖脂代謝指標收集 收集四組一般臨床資料、空腹血糖水平、餐后2 h血糖水平、糖化血紅蛋白水平、血漿總膽固醇(total cholesterol,TC)、三酰甘油(triglycerides,TG)、高密度脂蛋白質(high density lipoprotein,HDL-C)、低密度脂蛋白(low-density lipoprotein,LDL-C)水平。
1.3.2 四組肝臟脂肪含量檢測 瞬時彈性成像進行肝臟脂肪含量和硬度進行定量測定,測定肝臟受控衰減參數(controlled attenuation parameters,CAP),并根據CAP值進行肝臟脂肪含量分級[5],S0級為CAP值<238且肝臟脂肪含量<10%,S1級為CAP值≥238且肝臟脂肪含量11%~33%,S2級為CAP值≥259且肝臟脂肪含量34%~66%,S3級為CAP值≥292且肝臟脂肪含量≥67%。
1.3.3 四組腸道菌群檢測 取清晨空腹糞便通過實時熒光定量法檢測直腸真桿菌、多行擬桿菌、雙歧桿菌、乳酸桿菌等腸道菌群情況,以細菌占總細菌數值百分比為檢測結果。
1.4 統計學方法
采用SPSS 25.0統計學軟件,計數資料以[n(%)]表示,采用χ2檢驗,計量資料均符合正態分布,以()表示,多組計量資料比較采用方差分析并通過SNK-q檢驗進行進一步兩兩比較,Pearson線性相關法分析青少年2型糖尿病患者腸道菌群與糖脂代謝指標的關系,kendall秩相關法分析青少年2型糖尿病患者腸道菌群與肝臟脂肪含量的關系,P<0.05為差異有統計學意義。
2 結果
2.1 四組腸道菌群比較
B組、C組和D組直腸真桿菌、乳酸桿菌均高于A組且多行擬桿菌、雙歧桿菌則低于A組,且B組、C組和D組直腸真桿菌、乳酸桿菌依次升高而多行擬桿菌、雙歧桿菌依次降低,差異有統計學意義(P<0.05)。見表2。
表2 四組腸道菌群比較(,%)
注:與 A 組比較,B 組:*q=5.075,6.099,15.458,15.623,*P=0.000,0.000,0.000,0.000;C 組:*q=7.957,10.067,23.801,12.815,*P=0.000,0.000,0.000,0.000;D 組:*q=9.676,12.673,41.988,10.609,*P=0.000,0.000,0.000,0.000。與 B 組比較,C 組:#q=4.477,5.362,11.749,3.455,#P=0.000,0.000,0.000,0.002;D 組:#q=6.894,9.818,31.998,5.133,#P=0.000,0.000,0.000,0.000。與 C 組比較,D 組:Δq=2.577,13.326,4.460,2.611,ΔP=0.015,0.000,0.000,0.014
組別 n 直腸真桿菌 行擬桿菌 雙歧桿菌 乳酸桿菌A 組 12 0.11±0.03 3.29±0.44 2.96±0.21 0.004±0.001 B 組 16 0.18±0.04* 2.49±0.25* 1.91±0.15* 0.14±0.03*C 組 17 0.26±0.06*# 2.06±0.21*# 1.23±0.18*# 0.19±0.05*#D組 15 0.32±0.07*#Δ 1.78±0.13*#Δ 0.58±0.06*#Δ 0.25±0.08*#Δ
2.2 四組糖脂代謝指標比較
四組HDL-C和LDL-C比較差異無統計學意義(F=0.174,0.186,P=0.914,0.905)。B 組、C 組和D組空腹血糖、餐后2 h血糖、糖化血紅蛋白、血漿TC、TG水平均高于A組,且B組、C組和D組空腹血糖、餐后2 h血糖、糖化血紅蛋白、血漿TC、TG水平依次升高,差異有統計學意義(P<0.05)。見表3。
表3 四組糖脂代謝指標比較()

表3 四組糖脂代謝指標比較()
注: 與 A 組 比 較,B 組:*q=2.457,2.270,2.260,3.466,3.403,*P=0.021,0.032,0.032,0.002,0.002;C 組:*q=4.546,5.511,3.854,4.678,4.647,*P=0.000,0.000,0.001,0.000,0.000;D 組:*q=8.820,6.772,5.150,5.472,6.987,*P=0.000,0.000,0.000,0.000,0.000。 與 B 組 比 較,C組:#q=3.033,3.625,2.230,2.434,2.351,#P=0.005,0.001,0.035,0.021,0.025;D 組:#q=7.497,5.566,2.945,4.165,5.581,#P=0.000,0.000,0.006,0.000,0.000。與 C 組比較,D 組:Δq=3.648,2.522,2.159,2.136,3.185,ΔP=0.001,0.017,0.039,0.041,0.003
組別 n 空腹血糖(mmol/L)餐后2 h血(mmol/L)糖化血紅蛋白(%) TC(mmol/L) TG(mmol/L) HDL-C(mmol/L)LDL-C(mmol/L)A 組 12 6.03±0.29 8.78±0.62 6.89±1.06 1.55±0.23 1.46±0.31 1.26±0.35 3.42±0.52 B 組 16 6.33±0.34* 9.44±0.85* 7.83±1.11* 1.87±0.25* 1.82±0.25* 1.23±0.28 3.46±0.67 C 組 17 6.81±0.54*# 10.65±1.05*# 8.25±0.84*# 2.16±0.41*# 2.09±0.39*# 1.22±0.22 3.51±0.33 D組 15 7.49±0.51*#Δ 11.75±1.41*#Δ 8.96±1.02*#Δ 2.54±0.59*#Δ 2.58±0.48*#Δ 1.19±0.15 3.58±0.78
2.3 四組肝臟脂肪含量比較
C組和D組肝臟脂肪含量S2~S3級患者比例高于A組而肝臟脂肪含量S0~S1級患者比例低于 A 組(χ2=4.378,13.715,P=0.035,P< 0.001),且B組、C組和D組肝臟脂肪含量S2~S3級患者比例依次升高而肝臟脂肪含量S0~S1級患者比例依次降低,但差異無統計學意義(P>0.05)。見表4。

表4 四組肝臟脂肪含量比較[n(%)]
2.4 青少年2型糖尿病患者腸道菌群與糖脂代謝指標和肝臟脂肪含量的關系分析
Pearson線性相關分析結果顯示,青少年2型糖尿病患者的直腸真桿菌、乳酸桿菌與空腹血糖、餐后2 h血糖、糖化血紅蛋白、血漿TC、TG水平均呈正相關;多行擬桿菌、雙歧桿菌與其空腹血糖、餐后2 h血糖、糖化血紅蛋白、血漿TC、TG水平則均呈負相關。kendall秩相關分析結果顯示,青少年2型糖尿病患者的直腸真桿菌、乳酸桿菌與肝臟脂肪含量分級呈正相關;多行擬桿菌、雙歧桿菌與其肝臟脂肪含量分級則呈負相關。見表5。
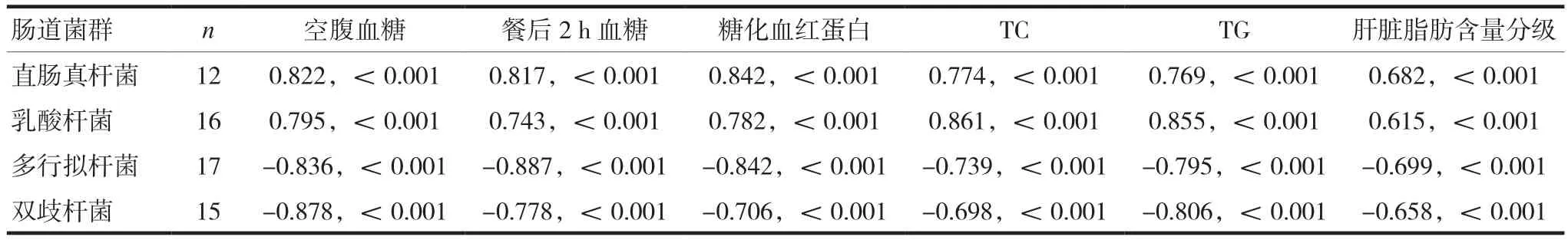
表5 青少年2型糖尿病患者腸道菌群與糖脂代謝指標和肝臟脂肪含量的關系(r,P)
3 討論
肥胖是糖尿病發生的危險因素,近年來肥胖人群不斷增加,2型糖尿病的發生增加,青少年2型糖尿病人群亦增加[6]。NAFLD是2型糖尿病常見并發癥之一,可加重病情和影響患者健康狀況,其防治亦是2型糖尿病干預的重要環節[7-10]。機體腸道環境復雜,寄居了大量厭氧共生群體,腸道菌群可起到免疫保護作用,在營養吸收、抗癌、調控能量代謝和脂肪沉積等方面均具有重要作用,且有研究證實,腸道菌群與NAFLD發生發展密切相關[11-12]。
本研究中近一半的青少年2型糖尿病患者的脂肪肝含量超過33%,青少年2型糖尿病患者脂肪肝患病率高且病情較為嚴重,與管軍等[13-15]的研究結論均一致,且本研究中隨著腹型肥胖程度的加重,其脂肪肝含量增加,腹型肥胖可促進脂肪肝發生發展。本研究中,隨著腹型肥胖程度的加重,青少年2型糖尿病患者的直腸真桿菌、乳酸桿菌均增加,多行擬桿菌、雙歧桿菌降低,空腹血糖、餐后2 h血糖、糖化血紅蛋白、血漿TC、TG水平、肝臟脂肪含量S2~S3級患者比例亦增加,且相關分析結果顯示,青少年2型糖尿病患者的腸道菌群與空腹血糖、餐后2 h血糖、糖化血紅蛋白、血漿TC、TG水平、肝臟脂肪含量分級等均密切相關,提示腹型肥胖程度可影響青少年2型糖尿病患者的腸道菌群、糖脂代謝,從而影響脂肪肝發生發展,腹型肥胖干預可能為青少年2型糖尿病腸道菌群改善和脂肪肝防治的有效途徑之一,但尚需進一步試驗研究證實。且本研究存在樣本量偏小和未進行持續動態觀察等問題,進一步的多中心大樣本量研究和長期動態觀察可進一步證實不同腹型肥胖程度青少年2型糖尿病患者腸道菌群變化及其與糖脂代謝和肝臟脂肪含量的關系。
綜上所述,腹型肥胖程度的增加可影響青少年2型糖尿病患者腸道菌群紊亂、糖脂代謝異常和脂肪肝病情,而患者腸道菌群變化與糖脂代謝和肝臟脂肪含量均密切相關,在減重干預中加強腰臀比干預有助于青少年2型糖尿病患者脂肪肝防治。

