調胃承氣湯加減干預重癥患者急性胃腸損傷的臨床觀察
胡漫林 袁海浪 利齊冠 王明建 莫子欣
廣東省陽江市中醫醫院重癥醫學科,廣東陽江 529500
急性胃腸損傷(AGI)是重癥監護病房常見問題,發病率高[1-2]。ICU患者因多種因素可出現胃腸道pH值改變、胃腸蠕動緩慢、低灌注壓、黏膜通透性增加、細菌移位或過度繁殖等情況,引發急性胃腸損傷[3-5]。患者一旦發生急性胃腸損傷可進一步刺激腸道菌群失調,毒素移位,炎性因子大量釋放,進而導致或加重全身性炎癥反應,重則可致多器官功能衰竭而死亡[6]。ICU患者發生急性胃腸損傷則意味著預后不良或病情進展,因此,需引起高度重視。急性胃腸損傷的治療目前尚無統一標準。西醫治療本病多采用對癥療法。中醫治療模式是多途徑、多靶點,在整體觀念的基礎上辨證論治。本研究通過回顧性分析56例ICU重癥患者急性胃腸損傷采用調胃承氣湯加減治療的臨床資料,探究其臨床應用價值。
1 資料與方法
1.1 一般資料
選擇陽江市中醫醫院2018年8月至2020年8月ICU收治的符合AGI的重癥患者56例為研究對象,納入標準:①臨床資料完整;②因危急重癥入住ICU;③急性生理與慢性健康狀況Ⅱ系統(APACHEⅡ)評分≥10分;④符合急性胃腸功能損傷診斷標準[7];⑤符合《中藥新藥臨床研究指導原則》[8]中胃腸燥熱證標準:主癥:大便不通,舌紅苔黃燥;次癥:口渴,發熱,心煩不寐,脹滿,小便短赤,脈滑數;⑥患者年齡>18歲;⑦患者與家屬愿接受中醫治療。排除標準:①未完成療程患者(中途轉院、主動退出、死亡等);②出血壞死性胰腺炎、消化道出血、消化道穿孔;③既往胃腸道疾病未愈;④對本研究擬用中藥過敏。56例患者中男33例,女23例;年齡23~ 69歲,平均(55.72±16.41)歲;急性胃腸功能損傷分級(AGI)情況:Ⅰ級32例,Ⅱ級19例,Ⅲ級5例;APACHEⅡ評分15~36分,平均(23.08±7.92)分。
1.2 方法
所有患者均根據原發疾病給予針對性治療包括:液體復蘇、抗感染、糾正水電解質代謝紊亂、控制應激性高血糖、預防應激性潰瘍、保護胃腸黏膜、維持腸道微生態平衡、無禁忌者早期腸內營養支持治療等。調胃承氣湯主方:大黃12 g、甘草6 g、芒硝9 g,大黃、甘草先煎,芒硝后下;濕熱甚者加茵陳30 g、黃柏 10 g;熱甚者加梔子 5 g、黃芩 10 g、金銀花10 g;積食加焦三仙各10 g;腹脹加萊菔子10 g、大腹皮 10 g;惡心嘔吐加法半夏10 g、竹茹10 g;腹水加豬苓10 g、澤瀉10 g;煎至200 ml(分兩袋裝,每袋100 ml),早晚各100 ml鼻飼(ICU患者存在意識不清晰、呼吸機支持、氣管插管等情況,口服難度較大,故統一鼻飼),7 d一療程。治療1個療程。
1.3 觀察指標及評價標準
比較患者治療前后腹內壓、腹圍、腸鳴音、AGI情況、APACHEⅡ評分、炎癥指標水平及療效情況。①腹內壓:mmHg表示,患者平臥位,于髂骨處腋中線位校零,將一次性膀胱沖洗管固定于刻度標尺上,夾閉側支開關,標記“0”刻度點。尿管常規消毒,注入25 ml生理鹽水進膀胱,連接尿管與固定于刻度標尺上的膀沖管開口,將“0”刻度與腋中線對平,液柱無明顯波動后,記錄刻度數值,換算成毫米汞柱即為腹腔內壓。②腹圍:以臍下三指左右最突出部分進行測量,軟尺貼近身體,不可以勒緊腹部,以厘米為單位,測量3次,取平均值。③腸鳴音:通過聽診器測量,正常:3~5次/min;亢進:>5次/min;明顯減弱:1~2次/min;偶有或無:≤1次/min。④AGI評分[9]:Ⅰ級(1分):自限性階段,進展為胃腸功能障礙或衰竭風險較大;Ⅱ級(2分):需臨床治療才能重建胃腸功能;Ⅲ級(3分):胃腸功能經臨床干預處理后仍無法恢復。⑤APACHEⅡ評分:包括急性生理評分、年齡評分、慢性健康狀況評分,總分值71分,總分值與病情、預后呈負相關。⑥炎性因子:抽取患者晨時空腹靜脈血4 ml,3000 r/min離心10 min,去血清采用酶聯免疫吸附法測定C反應蛋白(CRP)、紅細胞沉降率(ESR)、降鈣素原(PCT)水平。⑦療效:顯效:經治療患者無急性胃腸損傷表現;有效:經治療患者AGI等級較前降低;無效:經治療患者AGI等級無改善或加重;總有效率=(顯效+有效)例數/總例數×100%。
1.4 統計學處理
采用SPSS 23.0統計學軟件進行統計分析,正態分布的計量資料以()表示,非正態分布的計量資料轉化后以()表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,等級資料采用秩和檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 治療前后腹內壓、腹圍、腸鳴音比較
治療后腹內壓低于治療前,腹圍小于治療前,腸鳴音次數多于治療前,差異有統計學意義(P< 0.05),見表 1。
表1 治療前后腹內壓、腹圍、腸鳴音比較()
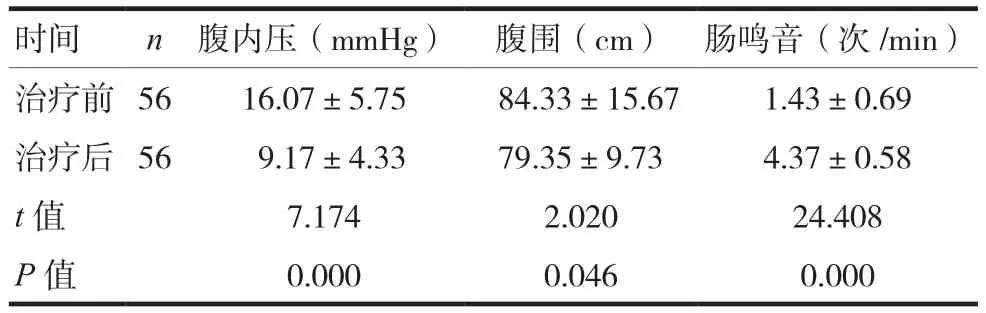
表1 治療前后腹內壓、腹圍、腸鳴音比較()
時間 n 腹內壓(mmHg) 腹圍(cm) 腸鳴音(次/min)治療前 56 16.07±5.75 84.33±15.67 1.43±0.69治療后 56 9.17±4.33 79.35±9.73 4.37±0.58 t值 7.174 2.020 24.408 P值 0.000 0.046 0.000
2.2 治療前后AGI情況及APACHEⅡ評分比較
治療后患者AGI分級情況優于治療前,AGI評分低于治療前,差異有統計學意義(P<0.05);治療后APACHEⅡ評分低于治療前,差異有統計學意義(P< 0.05),見表 2。
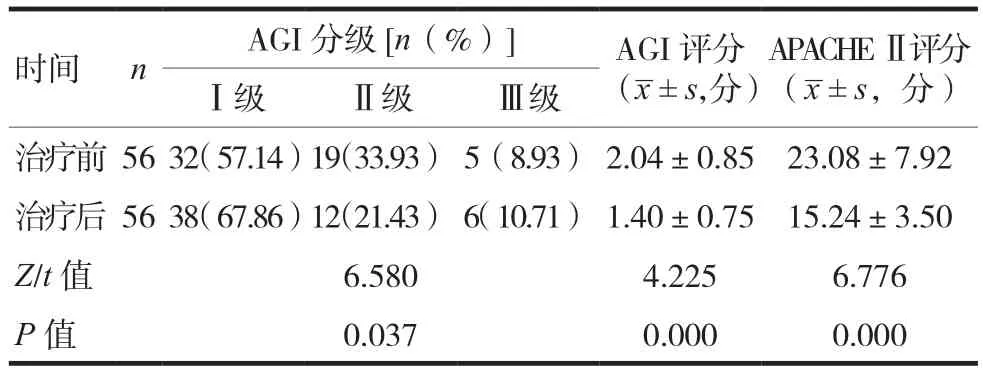
表2 治療前后AGI情況、APACHEⅡ評分比較
2.3 治療前后炎性因子水平比較
治療后患者CRP、ESR、PCT水平低于治療前,差異有統計學意義(P<0.05),見表3。
表3 治療前后CRP、ESR、PCT水平比較()
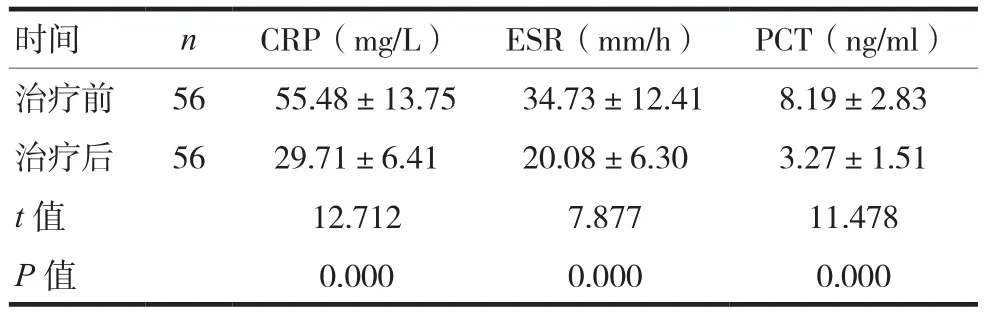
表3 治療前后CRP、ESR、PCT水平比較()
時間 n CRP(mg/L) ESR(mm/h) PCT(ng/ml)治療前 56 55.48±13.75 34.73±12.41 8.19±2.83治療后 56 29.71±6.41 20.08±6.30 3.27±1.51 t值 12.712 7.877 11.478 P值 0.000 0.000 0.000
2.4 治療后療效情況
56例患者經治療1個療程后,顯效11例,有效39例,無效6例,總有效率為89.29%。
3 討論
近年來,危重癥患者胃腸功能障礙的問題已受到越來越多臨床醫生的關注。研究證實超過一半危重患者在ICU期間會發生胃腸道損傷癥狀[1-2]。且危重癥患者發生胃腸道疾病的進展與其預后不良密切相關。本研究結果顯示,治療后腹內壓低于治療前,腹圍小于治療前,腸鳴音次數多于治療前,AGI分級情況優于治療前,AGI評分低于治療前,APACHEⅡ評分低于治療前,CRP、ESR、PCT水平低于治療前,差異有統計學意義(P<0.05)。提示調胃承氣湯加減在重癥患者急性胃腸損傷中應用可降低腹腔壓,縮減腹圍,促進胃腸蠕動,增加腸鳴音次數,改善胃腸損傷與病情危重程度。張先進等[10]研究顯示,調胃承氣湯可改善胃腸功能;付少麗等[11]研究顯示,調胃承氣湯可提升胃腸動力;李剛等[12]研究顯示,調胃承氣湯可改善炎性因子水平,與本研究結果相仿。
急性胃腸損傷根據臨床表現可歸為中醫學“腹脹”“腸結”等范疇,本研究選取的對象以胃腸燥熱表現為主,病機為痞滿、燥堅、熱盛等,治療應以通里攻下為主。調胃承氣湯出自張仲景《傷寒論》,為通里攻下經方,君藥大黃,行氣導滯,蕩滌腸胃,瀉下通便;臣藥芒硝軟堅潤燥,瀉熱通便,與大黃配伍有峻下熱結之功;方組中大黃主攻,走而不守;芒硝主潤,守而不走,而甘草可平和大黃、芒硝之烈性,使熱毒隨糟粕順勢緩下,蕩滌腸胃的同時又可顧護胃氣,減輕大黃、芒硝對胃腸道黏膜的刺激。故經治療1個療程后,顯效11例,有效39,無效6例,總有效率為89.29%。現代醫學研究表明,調胃承氣湯可促進腸道血液循環,增加胃腸蠕動,調節腸道菌群,改善腸道微生態,從而調節胃腸功能;此外,調胃承氣湯中主要成分大黃素、芒硝微量元素、甘草生物堿具有抗炎、調節免疫等功效[13]。范敏等[14]研究提示調胃承氣湯具有調節胃腸運動、調節腸道菌群、清潔腸道、解熱、解毒等藥理作用。曹蕊等[15]研究顯示調胃承氣湯能有效改善重癥患者的胃腸功能障礙及預后。
綜上所述,調胃承氣湯在重癥患者急性胃腸損傷中應用可降低腹腔壓,縮減腹圍,促進胃腸蠕動,增加腸鳴音次數,改善胃腸損傷與病情危重程度。

