腹部超聲聯合陰道超聲診斷婦產科急腹癥的應用價值研究
張志蓓
湖北省榮軍醫院超聲科,湖北武漢 430000
急腹癥是多種腹部急性疾病的統稱,也是急診科中最常見的一種疾病,其中絕大部分為婦科急腹癥,常見包括異位妊娠破裂、黃體破裂等,由于起病急驟且病情嚴重,將對患者的生命安全造成嚴重威脅[1]。因此,對于婦科急腹癥患者,作出及時、準確的病情診斷,對挽救患者生命安全意義重大[2]。超聲屬于臨床診斷中的常用手段,診斷率較高,且費用低廉,其可分為陰道超聲與腹部超聲兩種方式,各有利弊。近年來的研究發現,兩種方法聯合診斷,往往能發現更多的診斷信息,防止漏診、誤診的發生,提高準確率[3-4]。鑒于此,本研究選取2017年1月至2019年12月本院經手術和病理確診為婦科急腹癥的78例患者,總結其腹部超聲與陰道超聲診斷特點,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2017年1月2019年12月本院收治的婦科急腹癥患者資料,選取同時行腹部超聲與陰道超聲兩項檢查的病例,共78例,所有病例診斷均由實驗室檢查及手術、病理結果證實。患者年齡18~72歲,平均(42.65±13.54)歲,其中卵巢囊腫蒂扭轉8例、急性盆腔炎27例、異位妊娠22例、黃體破裂11例、前置胎盤6例、不全流產4例,文化程度:小學15例,初中25例,高中19例,專科及以上19例。
1.2 納入與排除標準
納入標準:①所有患者均符合《婦產科學(第9版)》中的相關疾病的診斷標準[5];②均存在腹痛、陰道流血或者停經等表現者;③意識清楚,認知、交流功能正常者。
排除標準:①合并嚴重心肝腎功能障礙患者;②HIV感染、活動性結核者;③合并自身免疫性疾病及應用免疫抑制劑者;④腫瘤晚期有遠處轉移或局部廣泛浸潤僅行姑息切除者;⑤合并有嚴重精神疾病或者智力障礙的患者;⑥臨床資料不全者。
1.3 方法
選擇美國飛利浦Clear Vue 580超聲診斷儀給所有患者開展腹部超聲、陰道超聲兩項檢查,具體操作如下。①腹部超聲:將探頭頻率控制在3~4 MHz,指導患者在檢查前將膀胱維持在充盈狀態,后取仰臥位,給其下腹部開展橫切面、縱切面以及斜切面掃查,對患者的子宮大小、是否存在妊娠囊與直腸子宮凹陷和附件等位置是否存在異常包塊等進行詳細觀察,并確定盆腔中是否伴隨液性暗區等。②陰道超聲:將陰道探頭頻率在5~9 MHz,指導患者將膀胱排空后采取截石位,涂抹適量耦合劑至陰道探頭的頂端位置,并套好一次性避孕套,后將探頭緩慢置入到患者陰道中,通過陰道探頭輕觸宮頸部,對子宮大小與內膜厚度開展測量,進行多切面掃查,仔細觀察子宮位置和形態、子宮肌層與內膜回聲和其形態學改變、宮腔中是否存在異常團塊、積液及宮旁組織是否存在異常回聲等。
1.4 觀察指標及評價標準
比較不同檢查方式檢出婦科急腹癥的比例,并以病理檢查為金標準,統計不同檢查方式檢出的陽性檢查率,分析兩種超聲聯合診斷婦科急腹癥的敏感度以及準確率。計算公式[6]:敏感度=真陽性例數/(真陽性+假陰性)例數×100%;準確性=(真陽性+真陰性)例數/總例數×100%。
1.5 統計學處理
采用SPSS 20.0統計學軟件對所有數據進行統計分析。腹部超聲及陰道超聲統計分析數據采用審核后結果(完全符合+部分符合)。同種疾病、不同診斷方法診斷價值比較采用χ2檢驗。兩組間差異比較,服從正態分布時采用獨立樣本t檢驗分析。計數資料采用[n(%)]進行統計描述,組間差異比較采用χ2檢驗進行分析。P<0.05為差異有統計學意義。
2 結果
2.1 不同檢查方式的診斷結果比較
腹部超聲聯合陰道超聲在婦科急腹癥中卵巢囊腫蒂扭轉、急性盆腔炎、異位妊娠、黃體破裂、前置胎盤、不全流產的檢出率明顯高于兩種方式單一檢測,差異有統計學意義(P<0.05),見表1。
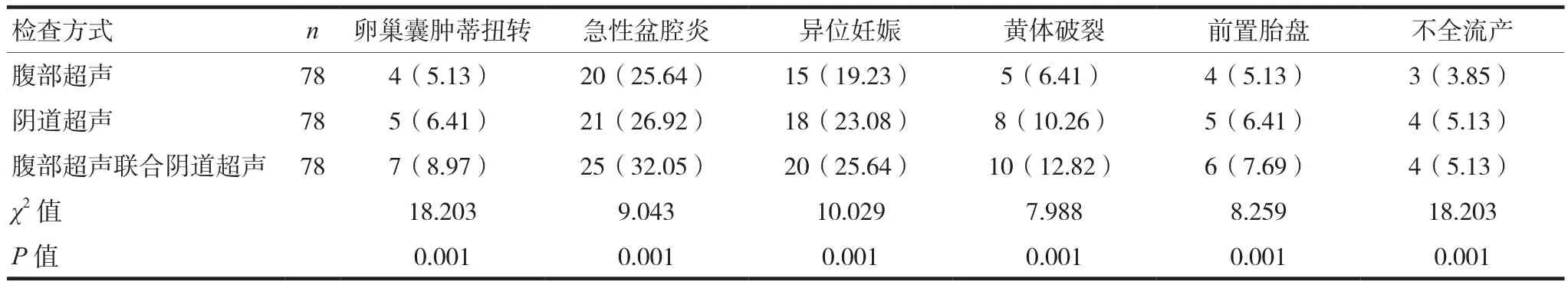
表1 不同檢查方式的診斷結果比較[n(%)]
2.2 不同檢查方式與病理檢查結果比較
腹部超聲聯合陰道超聲檢出婦科急腹癥的例數與金標準更接近,其次為陰道超聲。腹部超聲與金標準比較,差異有統計學意義(χ2=32.651,P=0.001),陰道超聲與金標準比較,差異有統計學意義(χ2=19.0791,P=0.001),腹部超聲聯合陰道超聲與金標準比較,差異有統計學意義(χ2=6.2400,P=0.0125),見表 2。
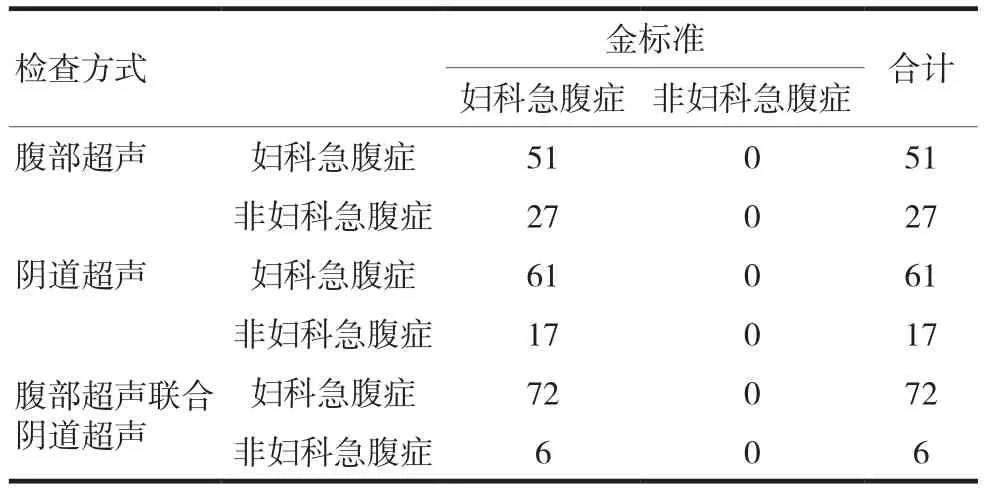
表2 不同檢查方式與病理檢查結果比較
2.3 兩種檢查方式超聲圖表現比較
腹部超聲聯合陰道超聲檢出婦科急腹癥的準確率、敏感度均為明顯高于兩種方式單一檢測,差異有意義(P<0.05),見表3。
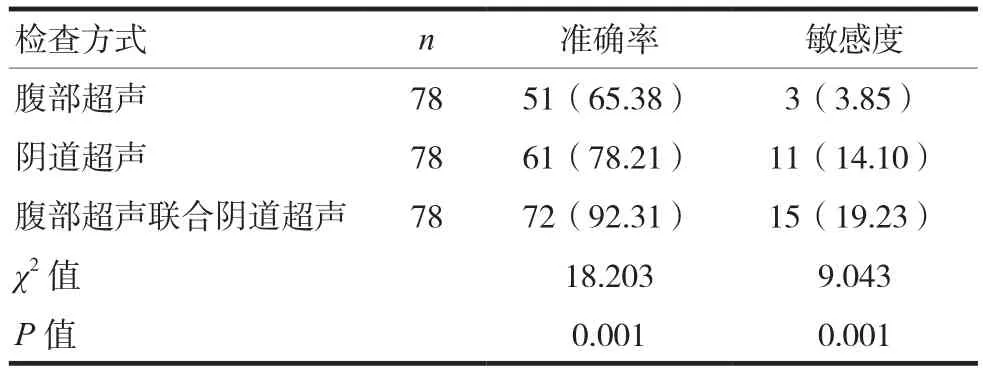
表3 兩種檢查方式的超聲圖表現比較[n(%)]
3 討論
婦產科急腹癥是臨床發病率較高的一種疾病類型,以腹部疼痛為典型特征,具有病因復雜、進展快、癥狀表現易與其他疾病混淆不清特點[7]。近年來,婦產科急腹癥的患病人數不斷增多,若未能得到及時有效對癥治療將嚴重威脅到女性生命健康,而患者能否得到準確診斷將直接影響到治療方式的選擇及患者預后[8]。目前,有關婦產科急腹癥的臨床診斷手段較多,伴隨醫學技術不斷進步,超聲在臨床上的應用范圍不斷擴大,其憑借操作方便、靈活性較強、創傷低以及視野開闊等優點被普及到婦產科檢查中,能為有關疾病治療帶來重要的參考依據[9]。臨床主要包含腹部超聲以及陰道超聲等,其中腹部超聲有著掃描范圍廣以及穿透力強等優點,但診斷準確率不高[10]。有研究發現[11],和腹部超聲相比,陰道超聲在圖像清晰度和分辨率上更具優勢,能提升婦科急腹癥的診斷準確率。
杜曉宙等[12]對該院120例婦產科急腹癥患者行TAS和TVS檢查,結果顯示,腹部超聲聯合陰道超聲的應用價值更高。本研究結果顯示,腹部超聲聯合陰道超聲在婦科急腹癥中卵巢囊腫蒂扭轉、急性盆腔炎、異位妊娠、黃體破裂、前置胎盤、不全流產的檢出率明顯高于兩種方式單一檢測,提示兩種超聲聯合檢查更有利于婦科急腹癥的檢出,且腹部超聲聯合陰道超聲檢出婦科急腹癥的準確率、敏感度均明顯高于兩種方式單一檢測(P<0.05)。分析其原因如下:腹部超聲屬于異位妊娠主要檢查手段,有著較廣的掃查范圍,能較為全面顯示出腹腔內情況,特別是對異位妊娠破裂引發的大出血,可以迅速、準確顯示腹腔中的積液量。然而腹部超聲的探頭分辨率不高,于分辨率上無顯著優勢,容易受到較多不利因素影響進而不能清晰顯示出子宮和其附件,最終使得盆腔內腫塊顯示率大大下降,一定程度影響到疾病診斷[13]。開展陰道檢查時能將探頭置入到陰道中,清晰顯示包塊的大小、形狀和位置等方面信息,同時不容易受到肥胖以及腸氣等多種因素影響,有著良好的圖像分辨率,可以將微小病灶檢出,和腹部超聲對比,分辨率和檢出率更高,不易出現漏診,能最大程度減少可疑病灶漏診現象出現,尤其對于異位妊娠患者而言,可提前5~7 d觀察到異位妊娠狀況,為臨床開展后續治療工作提供出有利條件[14]。另外本研究發現,除兩種方式聯合之外,陰道超聲的檢出率僅次于聯合檢查,提示在婦科疾病方面,陰道超聲應為必備檢查項目,但需要注意,陰道超聲在掃查范圍上受到一定限制,不能全方位展示體積偏大包塊,易引發漏診現象。而聯合檢查將能進一步提升患者的診斷準確率,使漏診誤診率下降,節省其就診時間[15]。
綜上所述,對于腹部超聲檢查未明確婦產科急腹癥的患者,應開展陰道超聲檢查,聯合兩種檢查方式對診斷婦產科急腹癥有著重要價值。

