加速康復外科模式下結直腸癌術后造口病人出院后短期生活質量現狀及影響因素分析
彭忠艷,安莉芳,李穩恒,張小瓊
結直腸癌屬于臨床上較常見的一種消化系統惡性腫瘤,隨著人們生活方式的不斷改變以及生活壓力的逐漸增加,該病發病率呈逐年上升趨勢,已成為嚴重威脅人類生命健康安全的重大疾病之一[1]。迄今為止,根治性手術是國內外所公認的治療結直腸癌最有效手段,且伴隨著結直腸癌臨床早期診斷技術的不斷發展,臨床上接受結直腸癌根治術的病人日益增多[2]。加速康復外科(EARS)的根本理念是優化圍術期的相應措施,從而盡量減少手術創傷,實現病人圍術期應激反應的最小化,預防術后并發癥,最終促進快速康復進程,減輕病人家庭以及社會的經濟負擔[3-4]。然而,EARS模式下病人可能出現因快速康復而引發的出院準備度較低現象,從而可能對病人出院后短期生活質量造成影響。鑒于此,本研究調查EARS模式下結直腸癌術后造口病人出院后短期生活質量現狀及其影響因素,以期為臨床治療提供參考。
1 資料與方法
1.1 一般資料 選取2017年3月—2019年9月我院收治的103例結直腸癌手術病人為研究對象。入選標準[5]:①病人實施術后造口以及圍術期EARS模式干預;②均經手術病理組織活檢確診為結直腸癌;③年齡20歲以上;④無臨床病歷資料的缺失。排除標準:①無法耐受手術或住院期間死亡者;②伴有嚴重器質性疾病者;③合并其他惡性腫瘤者;④精神異常或意識模糊者;⑤無法正常交流溝通或(和)存在文字理解障礙者;⑥研究過程中因各種原因退出或失訪者。其中男57例,女46例;年齡31~79(62.34±10.52)歲;初中及以下53例,高中及以上50例;工作狀態:在職34例,離退休36例,其他33例;家庭月收入:<3 000元58例,≥3 000元45例;醫療付費方式:自費30例,醫保73例;術前合并癥36例;新輔助治療38例;治療術式:腹腔鏡術式43例,開腹術式60例。所有病人均知情并簽同意書,且本研究已經我院倫理委員會批準。
1.2 研究方法 EARS模式干預:術前3 d開始指導病人低渣飲食,術前1 d予以甲硝唑(每次20 mg,每天3次)、慶大霉素(每次8×104U,每天3次)、復方聚乙二醇口服,直至大便呈清水樣。不實施機械灌腸,且不進行常規胃管留置,常規留置導尿管。術前為病人進行手術及EARS相關知識宣教,指導其更好地了解以及配合手術、EARS的實施。術前12 h開始禁食,6 h開始禁水,根據病人具體情況適當予以靜脈補液干預。術前12 h通過靜脈輸注帕瑞昔布1 g預防性鎮痛。按照病人具體情況實施腹腔鏡手術或開腹手術,術后按需留置腹腔引流管,同時實施抗感染、抑酸及營養支持等。術后24 h實施心電和多功能監護,予以持續低流量吸氧干預。待病人清醒后開始指導其進行創傷活動,并在24 h后開始下床活動。術后第1天口服溫水,每次30~50 mL,并從流食開始逐漸過渡至正常飲食。此外,正確指導病人開展膀胱功能鍛煉,并在36~48 h內將導尿管拔除。
1.3 觀察指標 采用癌癥病人生活質量量表(QLQ-C30)[6]評估病人生活質量,該量表包括30個條目、15個領域,即1個總體健康狀況領域,5個功能領域,3個癥狀領域以及6個單一條目領域。通過極差化方式將上述各領域的粗分轉變從0~100標準化得分,其中功能領域、總體健康狀況領域評分越高以及癥狀領域、單一條目領域評分越低表示病人生活質量越佳。

2 結果
2.1 結直腸癌手術病人出院前后QLQ-C30評分比較 出院后各項功能領域評分及總體健康狀況評分均高于出院前,而各項癥狀以及單項條目評分均低于出院前(均P<0.05)。見表1。

表1 結直腸癌手術病人出院前后QLQ-C30評分比較 單位:分
2.2 影響結直腸癌病人總體健康狀況評分的單因素分析 單因素分析顯示,學歷、治療術式均與直腸癌病人總體健康狀況評分有關(均P<0.05);而年齡、性別、工作狀態、月收入、醫療付費方式、術前合并癥、新輔助治療均和總體健康狀況評分無關(均P>0.05)。見表2。
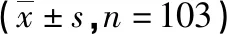
表2 影響結直腸癌病人總體健康狀況評分的單因素分析 單位:分
2.3 影響結直腸癌病人總體健康狀況評分的多因素Logistic回歸分析 以結直腸癌病人總體健康狀況評分為因變量,以學歷、術式為自變量(自變量賦值情況見表3)進行多因素Logistic回歸分析。結果顯示結直腸癌病人總體健康狀況評分的獨立危險因素包括低學歷、開腹術式(均OR>1,P<0.05)。見表4。

表3 自變量賦值
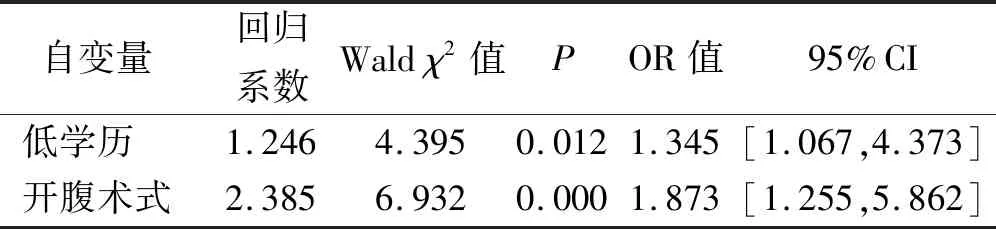
表4 影響結直腸癌病人總體健康狀況評分的多因素Logistic回歸分析
3 討論
既往針對結直腸癌根治術病人的傳統圍術期干預理念是術前應常規留置胃管、導尿管以及引流管,且應盡量在術后1周乃至更長的時間方可拔除,術后需嚴格臥床靜養,并限制活動以及飲食[7-9]。然而,隨著近年來相關研究的不斷深入,越來越多的循證醫學證據顯示上述措施無法有效促進病人康復,甚至可能引起靜脈血栓形成以及腸麻痹等并發癥,不利于病人的預后[10-12]。ERAS主要目的是通過實施圍術期一系列護理干預措施減輕病人痛苦、降低術后并發癥發生風險以及縮短康復時間。有不少研究報道證實ERAS相較于傳統圍術期干預,可明顯縮短病人住院時間,降低術后并發癥發生風險[13-15]。目前,臨床上關于ERAS對結直腸癌病人術后生活質量改善作用的研究較為多見,但并未見ERAS模式下結直腸癌病人短期生活質量的影響因素相關研究。
本研究結果顯示,出院后各項功能領域評分以及總體健康狀況評分均高于出院前,而各項癥狀以及單項條目評分均低于出院前。這在既往多項研究報道中均得以佐證:EARS模式應用于結直腸癌病人圍術期中的效果顯著,有利于提高病人的生活質量[16-17]。分析原因,EARS圍術期干預不常規留置胃管,從而有效減少圍術期對病人咽喉部的物理刺激,且有助于口腔清潔,從而有利于減少相關并發癥的發生,繼而為病人生活質量的改善創造有利條件。另有相關研究報道指出,EARS模式圍術期干預通過在術前、術中以及術后3個階段對病人進行合理護理,并對可能發生的一系列異常情況予以及時處理,有效保證了護理服務有條不紊地進行,具有更強的目的性,從而預防術后并發癥的發生,促進生活質量的提高[18-19]。此外,單因素及多因素Logistic回歸分析顯示,影響結直腸癌病人總體健康狀況評分的危險因素為低學歷、開腹術式。這與楊婕等[20]的研究結果一致,即低學歷以及開腹手術病人出院后1個月時生活質量較差。究其原因,學歷較高的病人可通過多種途徑獲取相關知識資訊,且對醫療信息的接受能力、理解能力較強,從而更好地配合臨床治療以及護理,繼而達到提高病人生活質量的目的。同時,腹腔鏡術式是一種微創手術,相較于開腹術式而言,對病人造成的創傷明顯更小,痛苦較少,術后恢復較快,從而有助于改善病人生活質量。因此,在臨床實際工作中應重點關注開腹手術治療以及低學歷病人,可通過加強對其進行圍術期干預,繼而達到改善短期生活質量的目的。
綜上所述,EARS模式下結直腸癌術后造口病人出院后短期生活質量現狀尚可,其中低學歷以及開腹術式病人的生活質量相對低下,應予以重點關注。

