小切口水平空間劈核術與超聲乳化術治療老年性白內障的效果對比
吳子東 陳雪紅 莊海容 陳圣文 張虹
(海南醫學院第二附屬醫院眼科,海南 海口 570000)
老年性白內障是我國最常見的致盲眼病,手術是唯一有效的治療手段,超乳術和小切口非超乳術是兩種主要術式〔1〕。對于硬核老年性白內障超聲乳化手術容易對角膜內皮造成損傷,術后角膜水腫甚至角膜內皮失代償等并發癥的發生率偏高〔2〕,且手術操作復雜,費用高〔3〕。本文通過比較改良式小切口水平空間劈核術與超乳術對老年性白內障的治療效果,探討改良式小切口水平空間劈核術的臨床應用價值。
1 對象與方法
1.1對象 收集2018年1~12月海南醫學院第二附屬醫院眼科的老年性白內障202例(202只眼),隨機分為 A組和B組,A組行改良式小切口水平空間劈核+眼內人工晶體植入(IOL)101例(101眼,男51例,女50例),年齡51~80〔平均(67.4±9.5)〕歲;B組行超聲乳化+IOL植入術101例(101眼,男52例,女49例),年齡50~79〔平均(65.3±9.1)〕歲。排除標準:先天性、代謝性、并發性、外傷性等原因引起的白內障、青光眼、視神經萎縮、角膜病變及黃斑病變的病例。術前視力:光感~0.3。晶狀體核硬度根據Emery-Little分級〔4〕,按照核硬度再將兩組分為A1組(Ⅰ~Ⅲ級48例)、A2組(Ⅳ~Ⅴ級53例)和B1組(Ⅰ~Ⅲ級48例)、B2組(Ⅳ~Ⅴ級53例)。兩組性別、年齡、術前視力和晶狀體核硬度分級差異均無統計學意義(P>0.05),具有臨床可比性。
1.2手術方法 兩組均予鹽酸丙美卡因滴眼液表面麻醉,手術均由同一經驗豐富的醫生完成。
1.2.1改良式小切口水平空間劈核術 于顳上方角膜緣后1.0 mm處做5.0 mm角鞏膜緣隧道切口,隧道長3.0 mm,2∶00角膜緣做1 mm側切口,注入黏彈劑,連續環形撕囊,水分離及旋核,使核浮入前房,以角平臺系線鑷在水平進入前房夾劈核及取出晶體核,沖洗皮質干凈,注入黏彈劑,IOL于囊袋內,吸除黏彈劑,水密切口。
1.2.2超聲乳化術 于顳上方做3.0 mm透明角膜隧道切口,隧道長2.0 mm,2∶00角膜緣做1.0 mm側切口,注入黏彈劑,連續環形撕囊,水分離,以劈核鉤和撕囊鑷將晶體劈成2~6塊,自側切口伸入前房,逐塊乳化吸出晶體核,I/A系統抽吸皮質干凈,注入黏彈劑,IOL于囊袋內,吸除黏彈劑,水密切口。
1.3觀察指標 兩組手術時間、并發癥、術前及術后不同時段裸眼視力(UCVA)、角膜散光、角膜內皮細胞密度和丟失率。
1.4統計學方法 采用SPSS17.0軟件進行χ2檢驗、t檢驗或單因素方差分析。
2 結 果
2.1UCVA比較 兩組術后較術前UCVA均明顯提高(P<0.05),兩組間不同時段UCVA比較差異均無統計學意義(P>0.05)。而組內術后不同時段差異均有統計學意義(P<0.001),提示兩組均獲得較好的術后視力,見表1。
2.2角膜散光比較 兩組間術前及術后不同時段角膜散光均無統計學差異(P>0.05),而組內術后1 d,1 w,1個月與術前差異有統計學意義(P<0.001);而術后3個月A、B組與術前無顯著差異(t=0.648,0.691,P>0.05);以上結果提示兩組術后角膜散光相似,見表1。

表1 兩組術后不同時段UCVA及術前、術后不同時段角膜散光比較
2.3角膜內皮細胞密度和丟失率比較 4組間術前角膜內皮細胞密度無統計學差異(P>0.05),術后不同時段較術前顯著減少(P<0.05),術后1,3個月角膜內皮細胞密度和丟失率與術后1 d,1 w分別比較均有顯著差異(P<0.05);A1、B1組術后不同時段角膜內皮細胞密度和丟失率差異均無統計學意義(P>0.05);A2、B2組術后不同時段角膜內皮細胞密度和丟失率均有統計學差異(P<0.05);見表2。
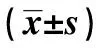
表2 各組術前及術后不同時段角膜內皮細胞密度、角膜內皮細胞丟失率比較
2.4手術時間比較 A組和B組平均手術時間分別為(17.60±4.14)min和(17.68±4.53)min,無統計學差異(t=-0.143,P=0.887)。
2.5并發癥比較 角膜水腫和后囊膜破裂的發生率:A組〔各1例(0.99%)〕和B組〔4例(3.96%),2例(1.98%)〕,均發生在Ⅴ級核,無顯著差異(χ2=0.820,0.000,均P>0.05)。兩組無高眼壓,A組和B組術前眼壓分別為(14.52±2.77)mmHg和(14.28±2.08)mmHg,術后1 d分別為(14.48±2.16)mmHg和(14.65±1.71)mmHg,差異均無統計學意義(P>0.05)。
3 討 論
據統計,致盲眼病50%為白內障,其中以老年性白內障為主。小切口非超乳手術具有切口小、角膜散光小、愈合好和視力恢復快等優點〔5〕,尤其對硬核老年性白內障的角膜內皮損傷小及并發癥比超聲乳化手術少〔6〕。角膜散光是影響視力恢復的主要原因〔7〕,而影響角膜散光的最主要因素是手術切口,包括切口長度和距角膜緣距離,研究發現角膜散光與切口長度呈正相關,與切口距角膜緣的距離呈負相關〔8〕;Rho等〔9〕發現顳側和顳上方切口引起的術源性散光最小;牛春梅等〔10〕認為角鞏膜緣隧道切口和透明角膜隧道切口均引起相似的術源性散光。提示改良術與超乳術對術后視力和角膜散光的影響相似,均獲得較好的視力,角膜散光小,與曾洪波等〔11〕的研究相似。白內障手術會引起角膜內皮損傷〔12〕。角膜內皮損傷過大,會引起角膜水腫甚至大泡性角膜病變,導致視力下降〔13〕。損傷角膜內皮的因素是多方面,小切口術主要的影響因素:(1)手術切口: Thakur等〔14〕認為:隧道過長,會造成娩核困難,并損傷出口處角膜內皮;(2)手術器械和碎核的碰傷〔15〕;(3)娩核方式對角膜內皮的損傷不同,軟核半娩核法損傷最小,硬核半娩核法損傷中等,而硬核直接娩核法損傷最大〔13〕。而超乳術切口小、隧道短,影響的主要因素為晶狀體核硬度、超聲能量和超乳時間:即核硬度與超聲能量和超乳時間呈正相關〔16〕。本研究提示兩點:其一為超乳術對硬核白內障的角膜內皮損傷嚴重,考慮為硬核需要的超聲能量大和超乳時間長,與王莉等〔17〕的研究相一致;其二為改良組對硬核的角膜內皮損傷較超乳術小,且丟失率明顯低于謝嬌等〔15〕報道的小切口非超乳術(13%),原因如下:(1)角膜緣后1.0 mm處角鞏膜緣隧道切口自閉性好,限制了隧道的長度,減少娩核困難,避免損傷出口處角膜內皮;(2)角平臺系線鑷細小,容易操作,利用前房水平空間特點直接完成夾劈核和娩核一體化操作,既降低了劈核和娩核的難度,又減少手術器械進出切口的次數,避免手術器械及碎核對角膜內皮的碰傷。
綜上,小切口水平空間夾劈技術合理利用前房空間即水平空間,系線鑷夾劈核和取核一體化,手術切口小,操作簡單,手術快,并發癥少,視力恢復快,臨床效果和超聲乳化手術相似,更適用于硬核老年性白內障,且低費用,因此它是一種安全、有效且經濟的術式。

