重癥監護病房急性自發性腦出血患者醫院獲得性肺炎危險因素及病原學研究
姚艷林 胡雪婷(.西北大學附屬神木醫院重癥醫學科,陜西 榆林 79300;2.榆林市第一醫院重癥醫學科,陜西 榆林 79000)
自發性腦出血(sICH)屬于腦卒中的一種,發病率在腦卒中多種類型的10%~15%,是臨床常見的腦血管疾病之一,更是造成腦卒中患者死亡的主要因素[1]。醫院獲得性肺炎(HAP)是重癥監護病房(ICU)內sICH患者最常見的并發癥,它不僅會延長患者的住院時間,更會增加患者致殘和死亡的風險[2]。另外,加之患者病情危重、有創性的治療和護理措施較多,在一定程度上更增加患者感染HAP的風險[3]。本文探討在重癥監護病房(ICU)內造成急性自發性腦出血(sICH)患者感染醫院獲得性肺炎(HAP)的危險因素以及其主要致病菌的分布情況。
1 資料與方法
1.1一般資料 回顧性分析本院2018年10月至2020年1月間ICU收治的126例急性sICH患者的臨床資料,納入標準[4]:所有患者的發病時長未超過24 h;患者經顱腦CT、核磁共振成像(MRI)檢查確診為顱內出血;患者無腫瘤、創傷及栓塞等病癥。排除標準[4]:患者在入院時已存在肺部感染癥狀;患者在入院48 h內出院或死亡;患者未成年或女性患者正處于妊娠期或哺乳期;患者由外院轉入并已接受手術治療。126例患者中男72例,女54例,年齡38~70歲,平均年齡(52.39±5.43)歲。
1.2分組及診斷標準 依據患者是否感染HAP進行分組,HAP的診斷標準參考《中國成人醫院獲得性肺炎與呼吸機相關性肺炎診斷和治療指南(2018年版)》[5]中的標準:患者經胸部X線片檢查持續存在性的肺部不透明癥;患者并發全身炎癥反應,即體溫在38℃以上,血常規檢查顯示白細胞計數(WBC)在12×109/L以上或不足4×109/L,同時伴有明顯膿性呼吸道分泌物。一旦懷疑患者存在可疑的肺部感染征兆則立即采集患者氣道深部的痰液標本進行細菌培養和藥敏試驗,并結合胸部CT檢查結果進行綜合判斷。
1.3觀察指標 收集所有患者的臨床資料,具體可包括年齡、性別、基礎疾病、急性生理與慢性健康狀況(APACHEⅡ)評分、格拉斯哥昏迷(GCS)評分、出血部位數量、血漿白蛋白水平以及是否存在腦室出血、顱腦手術、氣管切開等資料,對比感染組和未感染組上述指標間的差異[6]。同時參考《全國臨床檢驗操作規程(第四版)》[7]的流程測定感染組患者的病原菌,分析其病原菌分布情況。

2 結 果
2.1126例患者的感染情況 126例sICH患者中確認感染HAP的患者71例(56.35%),未感染HAP的患者55例(43.65%)。
2.2比較感染HAP患者和未感染HAP患者的臨床資料 感染HAP患者和未感染HAP患者在年齡、血漿白蛋白水平、基礎疾病數量、是否合并腦出血、氣管切開、APACHEⅡ評分和GCS評分方面存在明顯差異(P<0.05),見表1。
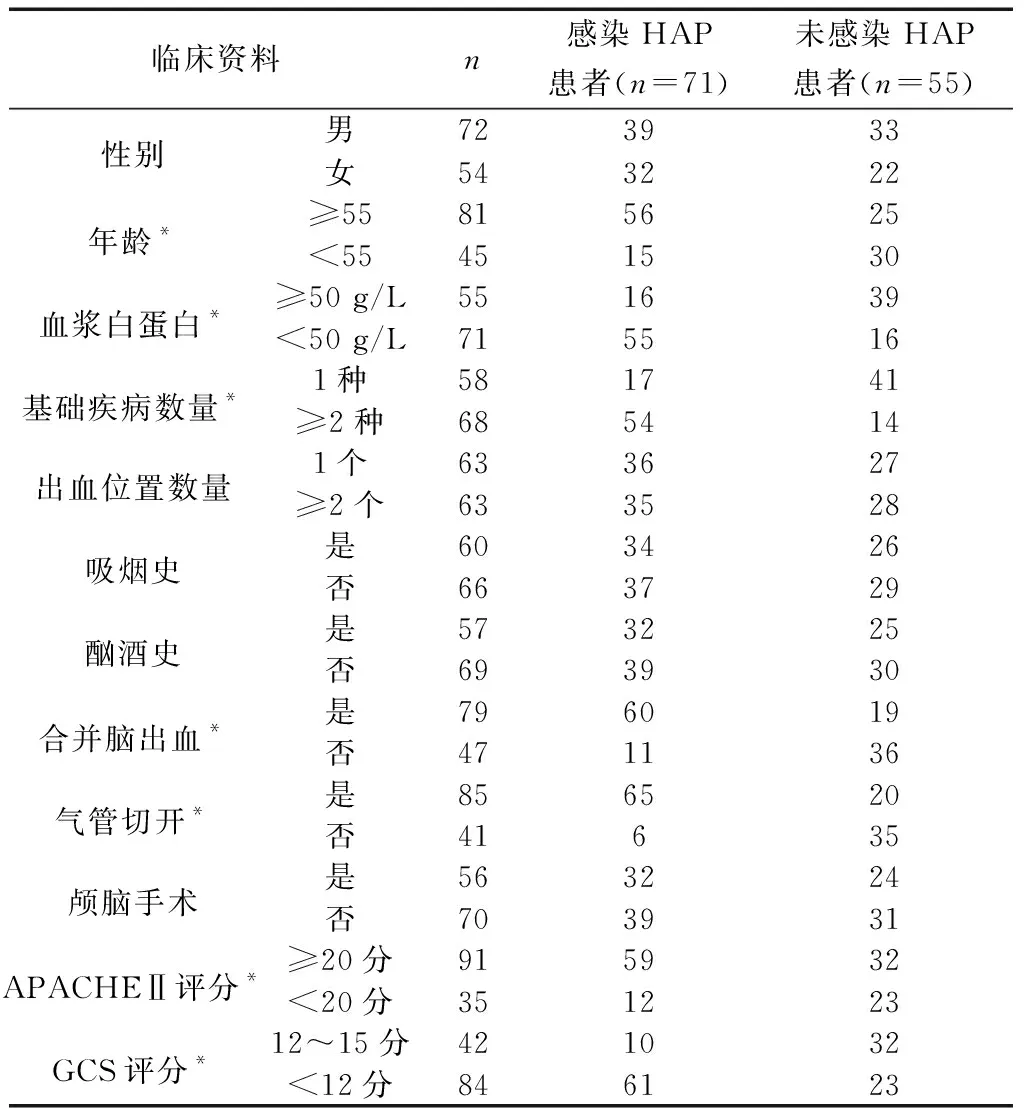
表1 比較感染HAP患者和未感染HAP患者的臨床資料
2.3引發HAP感染的危險因素 Logistic回歸方程計算發現年齡、血漿白蛋白水平、基礎疾病數量、是否合并腦出血、氣管切開、APACHEⅡ評分和GCS評分均是引發HAP感染的危險因素,見表2。
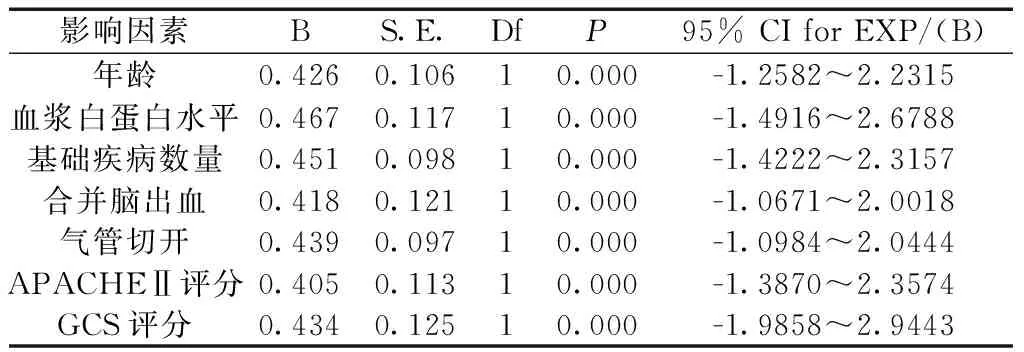
表2 引發HAP感染的危險因素
2.4病原菌檢測情況 本項研究共檢出213株病原菌,其中革蘭氏陰性菌156株(73.24%),革蘭氏陽性菌44株(20.66%),真菌13株(6.1%),見表3。
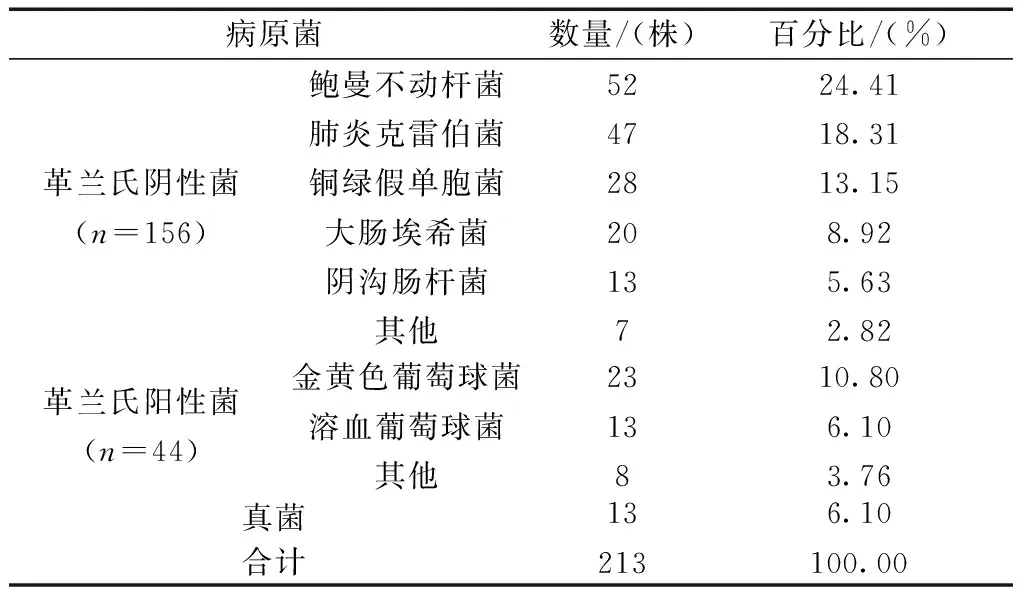
表3 病原菌檢測情況[株(%)]
3 討 論
有研究表明[8],ICU患者最常見的感染類型為HAP,它占ICU所有感染類型的一半以上。本研究中也發現,ICU內126例sICH患者中有56.35%的患者感染HAP,43.65%未感染HAP。在既往對sICH感染HAP的危險因素研究中已經證實,氣管切開、低蛋白血癥以及深度的意識障礙均是造成感染的危險因素[9]。而本研究通過對比兩患者的臨床資料發現,高齡、基礎疾病數量、是否合并腦出血以及APACHEⅡ評分水平的高低也是引發感染的危險因素。
本研究在對感染患者分泌物的鑒定中發現,鮑曼不動桿菌、肺炎克雷伯菌和銅綠假單胞菌是引發HAP感染的主要致病菌,這些細菌的存在與ICU滯留時間較長、侵入性的操作、營養狀況不佳以及大劑量廣譜抗生素的應用密切相關,而外源性的傳播途徑,如交叉感染、環境消毒不規范等因素密切相關[10]。因此在患者日常治療和護理的過程中應加強對上述因素的預防和干預,進而降低感染的發生率。
綜上所述,ICU內sICH患者感染HAP的風險較高,危險因素較多,在臨床治療和護理過程中應加強對患者原發疾病的治療,同時注重對患者致病菌的鑒定,結合致病菌的不同采取針對性的干預措施,以此減少耐藥菌株的形成,降低患者的感染風險,提高患者的治愈率。

