HIV低病毒血癥對(duì)艾滋病抗病毒治療病毒學(xué)失敗的影響
安靚 勞云飛 唐松源
1云南省傳染病醫(yī)院/云南省艾滋病關(guān)愛中心(昆明650301);2昆明醫(yī)科大學(xué)(昆明650500)
艾滋病抗病毒治療的目標(biāo)之一是實(shí)現(xiàn)和維持HIV 病毒載量(viral load,VL)低于可檢測(cè)下限。全球各地臨床指南同時(shí)定義了病毒學(xué)失敗的閾值,病毒學(xué)失敗的患者會(huì)接受臨床干預(yù)[1-4]。而處于檢測(cè)下限到病毒學(xué)失敗閾值之間的病毒載量結(jié)果通常被稱為HIV 低病毒血癥(low-level viraemia,LLV)。LLV 病例未達(dá)到“持續(xù)檢測(cè)不到病毒=沒(méi)有傳染性”[5-7]的條件,有傳播病毒的可能性,仍然是艾滋病的傳染源。LLV 還可能增加病毒學(xué)失敗的風(fēng)險(xiǎn),增加死亡和嚴(yán)重非艾滋相關(guān)事件風(fēng)險(xiǎn),導(dǎo)致增強(qiáng)的免疫激活與有害結(jié)果相關(guān)[8-10]。目前,云南省針對(duì)處于LLV 狀態(tài)的患者的管理意見尚缺失。本文對(duì)云南省艾滋病抗病毒治療動(dòng)態(tài)隊(duì)列進(jìn)行觀察回顧分析,觀察不同水平和不同頻率的低病毒血癥與后續(xù)病毒學(xué)失敗是否存在關(guān)聯(lián),為更好的管理低病毒血癥病例提供依據(jù),為相關(guān)政策制定者提供參考。
1 對(duì)象與方法
1.1 研究對(duì)象 2004-2018年在云南省定點(diǎn)機(jī)構(gòu)接受艾滋病抗病毒治療的HIV/AIDS 患者。排除標(biāo)準(zhǔn):(1)開始治療時(shí)年齡<15 歲或出生日期為空的病例;(2)從未做過(guò)VL 檢測(cè)的病例;(3)開始治療20 周后沒(méi)有VL 檢測(cè)的病例;(4)初始治療方案不規(guī)范或?yàn)榭盏牟±缡褂脝嗡帯伤幏桨浮⑹褂贸觥秶?guó)家免費(fèi)艾滋病抗病毒藥物治療手冊(cè)》[11]的自費(fèi)藥品方案、三藥方案但錯(cuò)誤配伍等。
1.2 方法 (1)從中國(guó)艾滋病綜合防治數(shù)據(jù)信息管理系統(tǒng)抗病毒治療模塊下載歷史卡片獲得患者治療基本情況、隨訪及VL 檢測(cè)結(jié)果等。數(shù)據(jù)是由治療定點(diǎn)機(jī)構(gòu)專人根據(jù)真實(shí)的醫(yī)學(xué)隨訪信息在隨訪發(fā)生后7 d 內(nèi)上傳。(2)2004-2011年檢測(cè)儀器檢測(cè)下限為<400 copies/mL,之后逐步換代為檢測(cè)下限為<50 copies/mL 或<20 copies/mL 的儀器,2018年底全省有15家VL 檢測(cè)實(shí)驗(yàn)室,其中11家使用德國(guó)羅氏公司COBAS AmpliPrep&COBAS Taqman48病毒載量?jī)x(檢測(cè)下限<20 copies/mL),其余4 家使用美國(guó)生物梅里埃公司NucliSens EasyQ Analyzer病毒載量檢測(cè)儀(檢測(cè)下限<50 copies/mL)。所有低于檢測(cè)下限或Target Not Detected(TND)的結(jié)果錄入為“0”,有具體數(shù)值的結(jié)果均按數(shù)值錄入。(3)納入分析的患者,按照治療方案分為兩個(gè)子隊(duì)列進(jìn)行觀察:一線藥物治療子隊(duì)列納入條件:治療方案以NNRTI 為基礎(chǔ)的方案,即2 種NRTI+1 種NNRTI,且開始一線治療20 周后至少有1 次VL結(jié)果;二線藥物治療子隊(duì)列納入條件:治療方案以PI 為基礎(chǔ)的方案,即2 種NRTI+1 種PI,且開始二線治療后20 周后至少有1 次VL 結(jié)果;若某患者從一線藥物更換為二線藥物治療,且兩階段分別符合兩類子隊(duì)列納入條件,該患者兩個(gè)不同治療階段分別納入兩個(gè)子隊(duì)列中觀察和分析。(4)低病毒血癥定義為患者至少有1 次VL 結(jié)果在50~999 copies/mL之間。按數(shù)值水平分組:低51~199 copies/mL、中200~399 copies/mL、高400~999 copies/mL,有多次LLV 的病例,按數(shù)值最高的結(jié)果分組。按發(fā)生頻率分組:?jiǎn)为?dú)一次、連續(xù)兩次、間歇兩次、連續(xù)多次、間歇多次。病毒學(xué)失敗定義為至少一次病毒載量≥1 000 copies/mL。
1.3 統(tǒng)計(jì)學(xué)方法 多因素Cox 回歸分析一線治療隊(duì)列(不含克立芝)和二線治療隊(duì)列(含克立芝)中,低病毒血癥組與無(wú)低病毒血癥組之間不同水平和不同頻率的患者之間的風(fēng)險(xiǎn)比(HR)的差異。歷史卡片載入R 3.5.0程序利用tidyverse和Data.table程序包進(jìn)行數(shù)據(jù)整理,survival 程序包進(jìn)行生存分析。全程以不包含患者身份識(shí)別信息的唯一的抗病毒治療編碼為主鍵進(jìn)行分析。以P<0.05 為差異具有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 人口學(xué)特征 76 736 個(gè)病例納入一線治療子隊(duì)列,中位隨訪了184 周184(94,305)周;17 208 個(gè)病例納入二線治療子隊(duì)列,中位隨訪156 周156(78,256)周。一線治療隊(duì)列男性多,二線治療隊(duì)列女性多,兩個(gè)隊(duì)列均以已婚或同居、異性性傳播為主。與一線治療隊(duì)列相比,二線治療隊(duì)列中病例開始治療年齡更低(37 歲vs.34 歲)、開始治療時(shí)CD4 計(jì)數(shù)相當(dāng)(247 個(gè)/mLvs.253 個(gè)/mL)、治療后CD4 漲幅更高(166 個(gè)/mLvs.204 個(gè)/mL)。
2.2 VL檢測(cè)情況 從VL檢測(cè)次數(shù)來(lái)看,兩個(gè)隊(duì)列病例做VL 檢測(cè)的中位次數(shù)相當(dāng),均為3 次,一線治療隊(duì)列病例中最多做了23 次VL 檢測(cè),二線治療隊(duì)列病例中最多做了16 次VL 檢測(cè)。
2.3 LLV 后病毒學(xué)失敗的發(fā)生情況 一線治療隊(duì)列中,從未發(fā)生過(guò)LLV 病例病毒學(xué)失敗的發(fā)生率是1.82/100(95%CI:1.76/100~1.88/100)人年,而發(fā)生了LLV 51 ~999 copies/mL 的病例VF 的發(fā)生率升高到2.49/100(95%CI:2.39/100~2.58/100)人年。其中,LLV 51 ~199 copies/mL 組病毒學(xué)失敗發(fā)生率沒(méi)有升高,LLV 200 ~399 copies/mL 組、LLV 400 ~999 copies/mL 組VF 發(fā)生率逐漸升高(表1)。
二線治療隊(duì)列中,從未發(fā)生過(guò)LLV 病例病毒學(xué)失敗的發(fā)生率是2.13/100(95%CI:1.99/100 ~2.27/100)人年,而發(fā)生了LLV 51 ~999 copies/mL的病例VF 的發(fā)生率升高到2.90/100(95%CI:2.63/100 ~3.19/100)人年。其中,LLV 51 ~199 copies/mL 組病毒學(xué)失敗發(fā)生率沒(méi)有升高,LLV 200 ~399 copies/mL組、LLV 400 ~999 copies/mL 組病毒學(xué)失敗發(fā)生率逐漸升高(表1)。
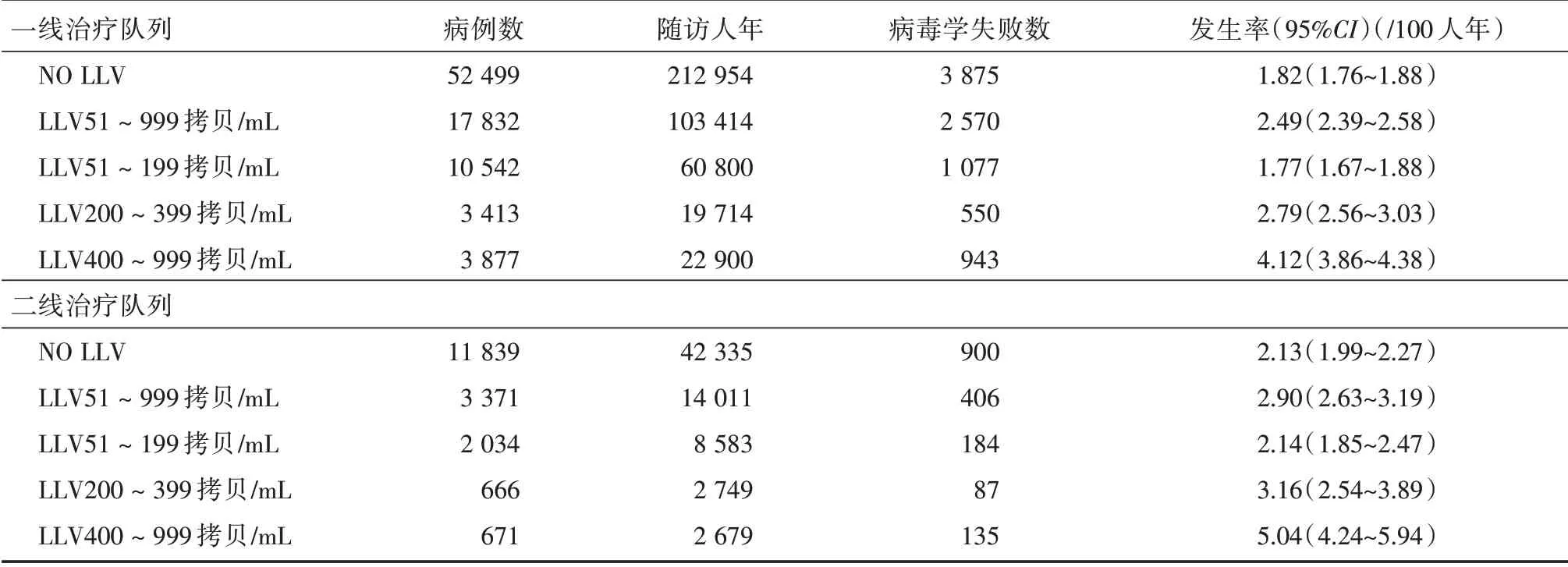
表1 不同數(shù)值水平LLV 后病毒學(xué)失敗的發(fā)生率Tab.1 Incidence of VF after different numerical levels LLV
一線治療隊(duì)列中,與未發(fā)生過(guò)LLV 病例組相比,單獨(dú)一次、連續(xù)兩次、連續(xù)多次發(fā)生LLV 病例病毒學(xué)失敗發(fā)生率逐漸升高,為2.61/100(95%CI:2.49/100 ~2.73/100)人年、2.80/100(95%CI:2.51/100 ~3.12/100)人年、3.50/100(95%CI:2.94/100 ~4.13/100)人年。而間隔發(fā)生LLV,即LLV 中間發(fā)生過(guò)VL <50 copies/mL 的病例病毒學(xué)失敗發(fā)生率并沒(méi)有升高(表2)。
二線治療隊(duì)列中,與未發(fā)生過(guò)LLV 病例組相比,單獨(dú)一次、連續(xù)兩次、連續(xù)多次發(fā)生LLV 病例VF 發(fā)生率較從未發(fā)生過(guò)LLV 病例都升高,分別為3.08/100(95%CI:2.76/100 ~3.42/100)人年、2.96/100(95%CI:2.15/100 ~3.97/100)人年、2.93/100(95%CI:1.42/100 ~5.33/100)人年。而間隔發(fā)生LLV組并沒(méi)有升高(表2)。

表2 不同頻率LLV 后病毒學(xué)失敗的發(fā)生率Tab.2 Incidence of VF after different frequencies LLV
2.4 LLV 與病毒學(xué)失敗的Cox 回歸分析 一線治療隊(duì)列中,排除6 405 例首次VL 檢測(cè)就發(fā)生病毒學(xué)失敗、12 779 例僅有一次VL 結(jié)果和694 例隨訪不到1年的病例,有56 858 例病例納入LLV 與病毒學(xué)失敗Cox 比例風(fēng)險(xiǎn)回歸分析。二線治療隊(duì)列中,排除1998 例首次VL 檢測(cè)就發(fā)生病毒學(xué)失敗、2 637 例僅有一次VL 結(jié)果和240 例隨訪不到一年的病例,有12 333 例病例納入LLV 與病毒學(xué)失敗Cox 比例風(fēng)險(xiǎn)回歸分析。將性別、婚姻狀況等6個(gè)變量納入多因素Cox 比例風(fēng)險(xiǎn)回歸分析。
2.4.1 按LLV 數(shù)值水平分組分析 LLV 數(shù)值水平分組與病毒學(xué)失敗的多因素Cox 回歸分析顯示:一線治療隊(duì)列中,與從未發(fā)生過(guò)LLV 的病例相比較,50 ~199 copies/mL 組發(fā)生病毒學(xué)失敗的風(fēng)險(xiǎn)沒(méi)有變化,200 ~399 copies/mL 組提高到1.39 倍,400 ~999 copies/mL 組提高到2.02 倍。二線治療隊(duì)列趨勢(shì)一致:與從未發(fā)生過(guò)LLV 的病例相比,50 ~199 copies/mL 組發(fā)生病毒學(xué)失敗的風(fēng)險(xiǎn)沒(méi)有變化,200 ~399 copies/mL 組提高到1.33 倍,400 ~999 copies/mL 組提高到2.26 倍(表3、圖1)。
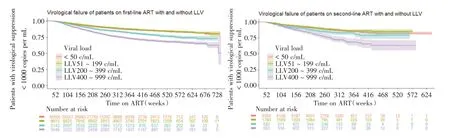
圖1 發(fā)生與不發(fā)生LLV 病例病毒學(xué)失敗發(fā)生的K-M 生存曲線Fig.1 K-M Survival curve of VF in cases with and without LLV

表3 低病毒血癥數(shù)值水平分組與病毒學(xué)失敗的COX 風(fēng)險(xiǎn)比例回歸分析Tab.3 Cox Ratio Regression of the Grouping of Numeral Levels of LLV and VF
2.4.2 按LLV 發(fā)生頻率分組分析 LLV 發(fā)生頻率與病毒學(xué)失敗的多因素COX回歸分析顯示:在一線治療隊(duì)列中,與從未發(fā)生LLV 的感染者相比,單獨(dú)一次(HR=1.28,95%CI:1.21 ~1.36,P<0.001)、連續(xù)兩次(HR=1.38,95%CI:1.22 ~1.55,P<0.001)、連續(xù)多次(HR=1.76,95%CI:1.48 ~2.10,P<0.001)發(fā)生LLV 的感染者發(fā)生病毒學(xué)失敗的風(fēng)險(xiǎn)逐漸增加;在二線治療隊(duì)列中,與從未發(fā)生LLV 的感染者相比,單獨(dú)一次(HR= 1.27,95%CI:1.11 ~1.46)、連續(xù)兩次(HR=1.38,95%CI:1.02 ~1.88)發(fā)生LLV的感染者發(fā)生病毒學(xué)失敗的風(fēng)險(xiǎn)在增加(表4)。

表4 低病毒血癥發(fā)生頻率分組與病毒學(xué)失敗的COX 風(fēng)險(xiǎn)比例回歸分析Tab.4 Cox risk ratio regression of frequency grouping of LLV and VF
3 討論
3.1 中、高水平或單獨(dú)、連續(xù)發(fā)生的LLV 是病毒學(xué)失敗的預(yù)測(cè)因子 在對(duì)性別等8 個(gè)因素進(jìn)行調(diào)整后,中、高水平LLV 與病毒學(xué)失敗相關(guān),單獨(dú)發(fā)生或連續(xù)兩次及以上的LLV 與病毒學(xué)失敗相關(guān),使病毒學(xué)失敗風(fēng)險(xiǎn)升高至無(wú)LLV 組的1.28 ~2.26倍,是病毒學(xué)失敗的預(yù)測(cè)因子。歐美的18個(gè)ART隊(duì)列薈萃分析認(rèn)為200 ~499 copies/mL的LLV與病毒學(xué)失敗強(qiáng)烈相關(guān),使其發(fā)生的風(fēng)險(xiǎn)增加至4 倍[12]。國(guó)外大部分類似的研究認(rèn)為持續(xù)的LLV 使后續(xù)病毒學(xué)失敗的風(fēng)險(xiǎn)升高至2 ~3 倍[13-16],認(rèn)為持續(xù)的LLV 的存在不應(yīng)僅僅歸因于實(shí)驗(yàn)室變異和需要調(diào)查[15]。本研究結(jié)果與上述相似。但其他研究沒(méi)有對(duì)單獨(dú)一次LLV 對(duì)病毒學(xué)失敗的影響進(jìn)行研究或認(rèn)為它們沒(méi)有關(guān)聯(lián),而本研究認(rèn)為單獨(dú)一次LLV能使后續(xù)病毒學(xué)失敗發(fā)生的風(fēng)險(xiǎn)增加27%,同時(shí)在發(fā)生LLV的病例中單獨(dú)一次占比高達(dá)74.5%。因此,醫(yī)生應(yīng)該對(duì)發(fā)生一次200 ~999 copies/mL LLV的病例進(jìn)行認(rèn)真審視,采取干預(yù)措施。本研究還發(fā)現(xiàn)間隔發(fā)生的LLV 后續(xù)病毒學(xué)失敗發(fā)生率無(wú)變化,兩者不相關(guān),可能的解釋是間隔發(fā)生的LLV 更可能是檢測(cè)偏差造成的。
3.2 建議病毒學(xué)失敗閾值界定為VL ≥200 copies/mL 發(fā)生200 copies/mL 以下LLV 的病例后續(xù)病毒學(xué)失敗發(fā)生率沒(méi)有升高,發(fā)生200 copies/mL 以上LLV 的病例后續(xù)病毒學(xué)失敗發(fā)生率和風(fēng)險(xiǎn)均增高。這一結(jié)論支持美國(guó)DHHS[3]、歐洲EACS[17]和中國(guó)艾滋病診療指南(2018年)[1]將病毒學(xué)失敗閾值界定為≥200 copies/mL。建議WHO 指南(目前病毒學(xué)失敗的閾值界定為≥1 000 copies/mL)[4]、《中國(guó)國(guó)家免費(fèi)艾滋病抗病毒藥物治療手冊(cè)》(目前要求VL ≥1 000 copies/mL才進(jìn)行醫(yī)學(xué)干預(yù))[11]降低病毒學(xué)失敗的閾值為VL ≥200 拷貝/mL,對(duì)目前忽略的200 ~1 000 copies/mL 的病例進(jìn)行醫(yī)學(xué)干預(yù)。
3.3 對(duì)云南省低病毒血癥病例的管理建議 建議云南省不等待WHO 指南和《國(guó)家免費(fèi)艾滋病抗病毒藥物治療手冊(cè)》對(duì)病毒學(xué)失敗閾值的調(diào)整,率先對(duì)發(fā)生一次200 ~999 copies/mL 的病例進(jìn)行關(guān)注,將其納入云南省艾滋病抗病毒治療個(gè)案管理[18]。建議動(dòng)員VL 檢測(cè)結(jié)果為200 ~999 copies/mL 患者在采血日期后半年內(nèi)盡快再次接受VL 檢測(cè)以判斷LLV是否連續(xù)發(fā)生和監(jiān)測(cè)病毒學(xué)失敗,若VL再次處于200 ~999 copies/mL 即LLV 連續(xù)發(fā)生,立即更換治療方案。若VL >1 000 copies/mL即符合目前定義的病毒學(xué)失敗,按現(xiàn)有建議進(jìn)行醫(yī)學(xué)干預(yù),見圖2。

圖2 對(duì)云南省低病毒血癥病例的管理建議Fig.2 Suggestions for the management of LLV in Yunnan
3.4 本研究的局限性 在研究設(shè)計(jì)時(shí),僅將LLV按數(shù)值和發(fā)生頻率分別分組,若能開展兩者的交叉分組,得到更明晰的相關(guān)結(jié)果對(duì)干預(yù)對(duì)象的建議會(huì)更加明確;本研究是真實(shí)世界的觀察研究,在納入和排除病例時(shí)可能存在選擇偏倚;全省做VL檢測(cè)實(shí)驗(yàn)室多、操作人員多、檢測(cè)質(zhì)量良莠不齊,對(duì)結(jié)果可能有影響,應(yīng)開展不同實(shí)驗(yàn)室相同研究的敏感性分析;由于資源有限,大部分病例每年只進(jìn)行了一次VL 檢測(cè),檢測(cè)頻率較低對(duì)研究結(jié)果可能有一定的影響;本研究?jī)H對(duì)有病載結(jié)果的病例進(jìn)行了分析,而那些未進(jìn)行VL 檢測(cè)的病例情況不清,結(jié)果僅解釋了納入病例的情況,無(wú)法擴(kuò)展。下一步應(yīng)進(jìn)行前瞻性隊(duì)列研究以驗(yàn)證管理建議對(duì)病毒學(xué)失敗識(shí)別的效果。

