國內外突發(fā)公共衛(wèi)生事件中醫(yī)療救治的比較研究
劉涵 李川
突發(fā)公共衛(wèi)生事件的發(fā)生給世界各國人民健康及社會經濟發(fā)展造成了嚴重危害,我國《突發(fā)公共衛(wèi)生事件應急條例》[1]中對突發(fā)公共衛(wèi)生事件的釋義是指突然發(fā)生,造成或者可能造成社會公眾健康嚴重損害的重大傳染病疫情、群體性不明原因疾病、重大食物和職業(yè)中毒以及其他嚴重影響公眾健康的事件。本文對突發(fā)公共衛(wèi)生事件僅定義在重大突發(fā)傳染病疫情范圍。國際上,美國、新加坡、日本、德國均建立了較為完善、反應及時、高效能的緊急醫(yī)療救治機制體制[2]。出現(xiàn)傳染病大流行的救治,類似于災害出現(xiàn)時的緊急救治。本文針對中國、新加坡、日本、美國、德國5個國家的災害醫(yī)療救援、醫(yī)療資源、治療方案等方面開展多維度比較,為完善我國重大突發(fā)傳染病疫情醫(yī)療救治體系提出建議。
1 資料與方法
1.1 一般資料
本文基于循證原則,通過收集整理2003年1月—2020年10月中華人民共和國國家衛(wèi)生健康委員會及政府門戶網站、日本厚生勞動省網站、世界衛(wèi)生組織網站發(fā)布的醫(yī)療數(shù)據(jù)、診療方案和我國衛(wèi)生健康統(tǒng)計年鑒提取的相關信息指標,主要包括綜合醫(yī)院和專科醫(yī)療機構數(shù)、機構床位數(shù)等。
1.2 方法
對提取的信息指標,如醫(yī)療機構數(shù)、醫(yī)療機構床位數(shù)、每千人口床位數(shù)、每千人口ICU床位數(shù)和每千人口醫(yī)護比等進行描述性統(tǒng)計,對各國緊急醫(yī)療救治、醫(yī)療資源、治療方案等進行多維比較分析。
2 結果
2.1 緊急醫(yī)療救治
2.1.1 災害醫(yī)療救援體系 我國災害醫(yī)療救援主要由衛(wèi)生行政管理部門調配,依托醫(yī)療機構及疾病預防控制中心等單位,由院外急診、醫(yī)院急診和ICU組成[3]。主要以醫(yī)院為基本功能單位,這與世界上其他國家的災害醫(yī)療救援體系相同[4]。
截至2018年底,我國共有33 009個醫(yī)院(其中專科醫(yī)院7 900個),全國急救中心(站)384個,專科疾病防治院192個;醫(yī)院床位數(shù)6 519 743張,急救中心(站)721張,專科疾病防治院床位數(shù)21 812張,見表1。其中,全國醫(yī)療衛(wèi)生機構傳染科床位數(shù)143 236張,急診醫(yī)學科床位數(shù)52 984張,重癥醫(yī)學科床位數(shù)52 568張,其中,醫(yī)院傳染科床位數(shù)131 655張,醫(yī)院急診醫(yī)學科床位數(shù)45 445張,醫(yī)院重癥醫(yī)學科床位數(shù)52 560張。
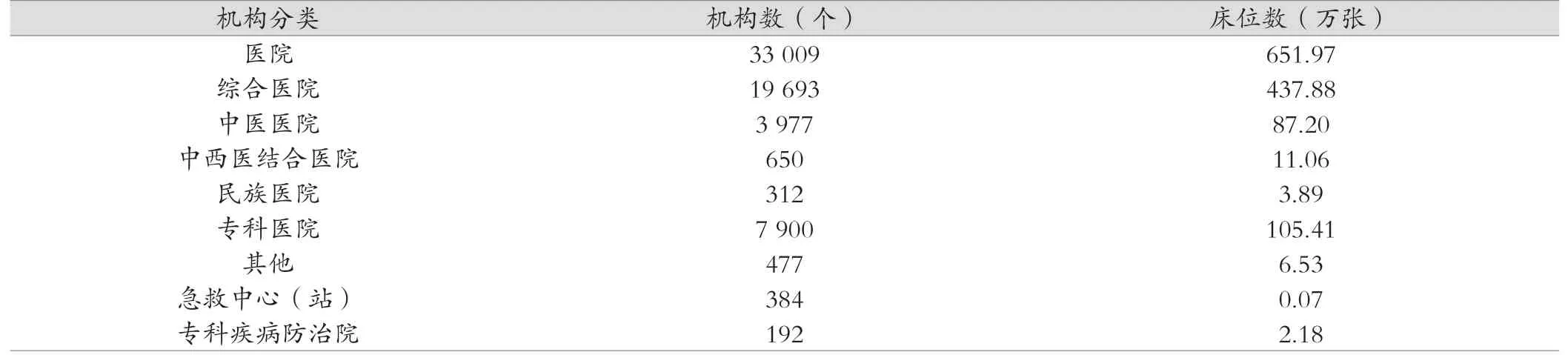
表1 我國2018年醫(yī)院和專科疾病防治院機構數(shù)和床位數(shù)
日本災害醫(yī)療救援體系由一個國家級災害救援中心,兩個區(qū)域性中心,12個地區(qū)性中心和550多家指定醫(yī)療機構及急救中心組成,包括國立醫(yī)院、紅十字會醫(yī)院、地方政府醫(yī)院和私立醫(yī)療機構。發(fā)生災害時,各個指定醫(yī)療機構均具備接受災后重癥傷病員和急救的能力。
日本2018年全國共有179 090處醫(yī)療機構,醫(yī)院數(shù)量為8 372個,綜合醫(yī)院的數(shù)量為7 314個,一般診所數(shù)量為102 105個,全國床位數(shù)為1 557 043張。其中有床位的一般診所數(shù)量為6 934個,占一般診所總數(shù)的6.79%,見表2。
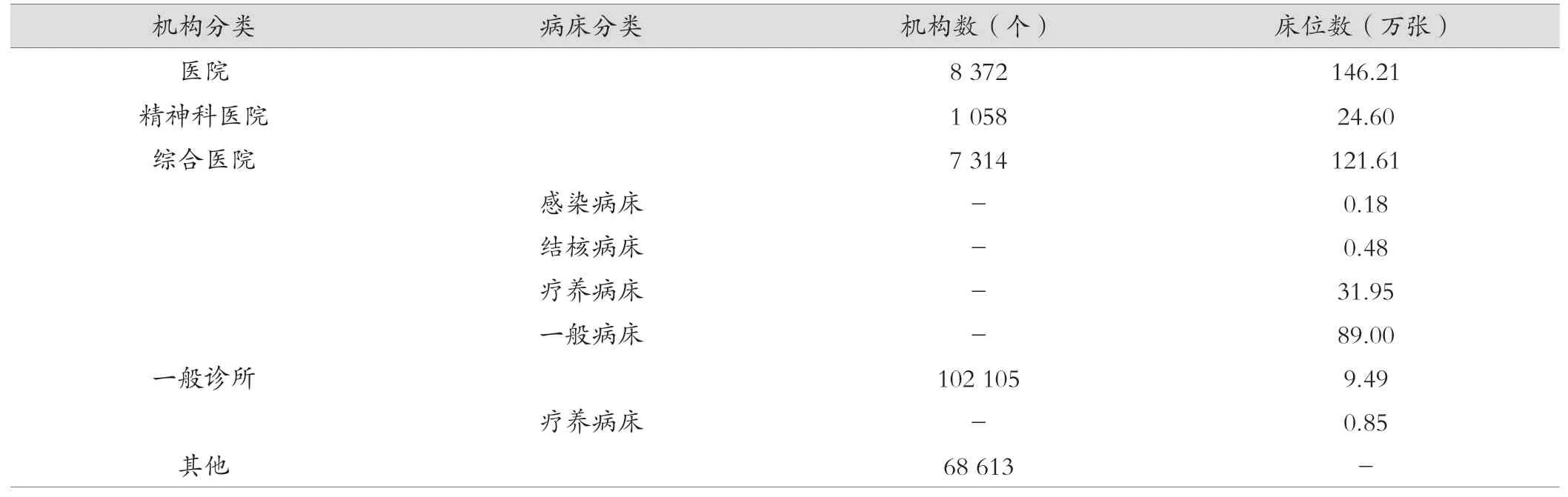
表2 日本2018年醫(yī)療機構數(shù)和床位數(shù)
美國的災害救援體系應對體系分工明確,各司其職,自上而下為:健康與人類服務部、準備和應急反應部長助理辦公室、應急管理辦公室、國家災難醫(yī)療系統(tǒng)處及其他9個部門,包括美國疾控中心、健康資源與服務管理局等在內,各級機構部門聯(lián)合緊密[6]。
新加坡的災害醫(yī)療救援體系分為3個層面,頂層為以國家衛(wèi)生部為主的國家政府部門,其次是以新加坡中央醫(yī)院為代表的6家公立醫(yī)院,在基層以災害現(xiàn)場醫(yī)療指揮部和醫(yī)療團隊為主,災害發(fā)生時,新加坡公立醫(yī)院將患者集中收治于平時收治一般患者的“災難醫(yī)學病房”,將原有患者向社區(qū)轉診或其他科室分流,緩解災難時醫(yī)療壓力,易于規(guī)劃與控制[7]。
德國災難救援體系的人員隊伍與其他國家不同,其主體為具有專業(yè)救援知識與技能的志愿者,志愿者規(guī)模達到180萬。此外,德國設有專業(yè)培訓機構對救援志愿者進行培訓[8]。
2.1.2 方艙醫(yī)院建設 在最新的重大傳染病疫情防控中,為應對集中發(fā)病導致的緊急救援,中國、美國和新加坡等建立了方艙醫(yī)院。我國于2020年2月5日起在武漢共啟用13家方艙醫(yī)院,統(tǒng)一隔離所有輕癥患者,病情惡化者及時轉到雷神山和火神山醫(yī)院,形成有序層級,力求用最少的社會資源、最簡單的場所改動,最快地擴大收治容量。美國和新加坡也建設了方艙醫(yī)院,具體情況見表3。

表3 各國方艙醫(yī)院建設與使用情況比較
此外,日本和德國則沒有建設方艙醫(yī)院,截至2020年底,未出現(xiàn)醫(yī)療資源擠兌現(xiàn)象,可能與日本病例數(shù)較少、德國人均醫(yī)療資源保有量較高有關。
2.2 醫(yī)療資源
2.2.1 床位資源 床位是醫(yī)療衛(wèi)生服務體系的核心資源要素,根據(jù)世界銀行數(shù)據(jù)顯示:2015年德國、美國、新加坡、日本、中國的每千人口床位數(shù)分別是8.2張、2.9張、2張、13.7張、3.8張。我國每千常住人口擁有醫(yī)療衛(wèi)生機構床位數(shù)由2016年的5.37張增加到2017年的5.72張。綜合考慮人口總量、老齡化、城鎮(zhèn)化等因素,到2020年,我國每千常住人口醫(yī)療衛(wèi)生機構床位數(shù)控制在6張[11]。
除了床位數(shù),重癥管理的專業(yè)化科學監(jiān)測、生命支持與救治,是有效降低病死率的重要措施。《重癥醫(yī)學科建設與管理指南(試行)》要求,全國二級以上綜合醫(yī)院需設立至少1個ICU,且三級綜合醫(yī)院重癥醫(yī)學科床位數(shù)應占醫(yī)院病床總數(shù)的2%~8%[12]。查閱相關網站,德國、美國、新加坡、日本、中國ICU每千人口ICU床位數(shù)和ICU床位數(shù)與醫(yī)院總床位比,中國人均占有的ICU病床數(shù)明顯低于其他各國。日本每千人擁有的ICU病床數(shù)僅為德國的1/4、美國的1/5,ICU病床嚴重短缺[13],見表4。
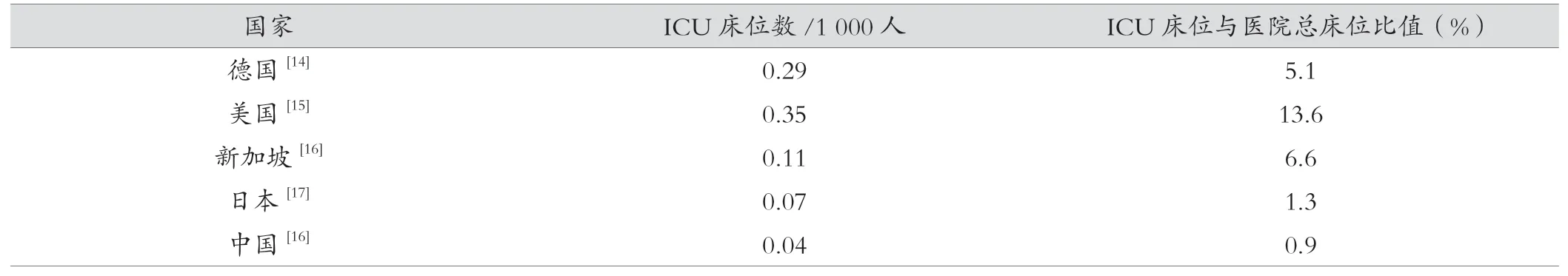
表4 各國每千人口ICU床位數(shù)和ICU床位數(shù)與醫(yī)院總床位比值
2.2.2 醫(yī)療人力資源 2019年底我國護士總數(shù)達到445萬,每千人口擁有護士3名,每千人口擁有醫(yī)師2.4名,醫(yī)護比為1∶0.8,比2010年提高了12.7%,但仍低于WHO推薦的醫(yī)護比標準1∶2,也遠遠低于其他國家,見表5。

表5 各國每千人口醫(yī)護比
2.3 治療方案
各國在對突發(fā)重大傳染病疫情輕癥西醫(yī)治療方案方面差距不大,較為特別的是在我國輕型和普通型患者以中醫(yī)藥治療為主、西醫(yī)對癥治療,同時加強對患者的心理疏導和心理干預治療[18]。對重癥、危重癥患者的救治,中國的治療指南涉及的內容最為具體,操作性和實用性較強。美國發(fā)表的指南相對也較具體,在某些合并癥用藥上都列舉了相應的避免藥物和推薦藥物,在營養(yǎng)、心理和合并癥治療方面較為詳細。新加坡和日本的推薦方案相對簡單,新加坡以臨床對癥治療為主,日本主要為抗病毒藥物選擇的最新進展,無臨床治療注意相關描述。德國是歐洲疫情嚴重的代表性國家之一,患者數(shù)量眾多,指南相對詳細,尤其針對插管注意事項、抗病毒最新進展、糖皮質激素及抗生素的爭議性使用方面提出了詳細的指導意見[16,19-25]。
3 討論
3.1 完善重大疫病救治社會動員機制
與其他各國相比,在最新的重大傳染病疫情防控中,充分彰顯了中國特色社會主義制度優(yōu)勢。在中國共產黨的堅強領導下,堅持黨的集中統(tǒng)一領導,堅持以人民為中心,堅持全國一盤棋,集中力量辦大事,運用舉國體制,舉全國之力全力應對,形成抗擊疫情的強大合力[26]。黨中央總攬全局、協(xié)調各方,準確研判形勢發(fā)展變化,及時作出部署安排,動員人民群眾,創(chuàng)新基層治理模式,在居家隔離、關停公共場合、限制交通等方面提出要求,全社會廣泛深入參與疫情防控,更為迅速的阻止疫情擴散,應急時期及時向公眾報告國家重大公共衛(wèi)生疫情,利用大眾媒體傳播正確疫情防控知識,保護公眾知情權,防止造成恐慌。在“常態(tài)化”防控時期,更應該及時總結經驗,強化公眾日常自我防護意識。一是編寫傳染病防控手冊,常態(tài)化普及傳染病防控知識,指導公眾不可松懈,做好日常應急防御準備工作;二是加強健康教育,培養(yǎng)國民良好的衛(wèi)生健康習慣,大力開展群眾性的科普知識宣傳和傳播,通過多種方式提升公眾健康素養(yǎng)。
3.2 發(fā)揮中醫(yī)藥在重大疫病防治中的作用
中國歷史上有300多次大型疫病流行,形成了《傷寒雜病論》《溫病條辨》等經典中醫(yī)典籍,積累了豐富的抗擊疫病的中國經驗。中醫(yī)藥的運用在我國2003年非典疫情重癥及危重癥救治中減緩了病情,阻止了重癥向危重癥的轉化,促使危重癥轉為普通癥,提高了治愈率,降低了病死率,相對于其他各國的西醫(yī)對癥治療發(fā)揮了獨特優(yōu)勢。因此,深度挖掘中醫(yī)藥資源,在當下和未來有重要價值,因此筆者建議把握好發(fā)揮中醫(yī)藥特色優(yōu)勢的關鍵環(huán)節(jié),完善中醫(yī)藥應急救治網絡,提高中醫(yī)藥疾病防控能力,強化中醫(yī)藥在重大疫情防控救治中的作用。
3.3 進一步加強重大疫情醫(yī)療救治體系建設,提升應急醫(yī)療儲備能力
從災難救援體系建設上來看,與日本各級醫(yī)療機構均具備高質量的急救能力及危重癥搶救能力相比,我國醫(yī)療機構數(shù)量有余而能力欠缺,因此應加強綜合醫(yī)院應急和救治能力建設:一是增加相應設備、藥品、器械、隔離區(qū)域,增加ICU床位,建設完善儲備物資的應急隔離場所;二是進一步優(yōu)化醫(yī)療資源布局,加強傳染性疾病專科醫(yī)院建設,采用“平戰(zhàn)結合”模式,在綜合性醫(yī)療機構中設置感染性疾病專科,在有條件的醫(yī)療機構全面建設具有符合和達到生物安全相應等級要求的檢測實驗室;三是借鑒美國和新加坡較為完善的三級救援體系,完善城鄉(xiāng)醫(yī)療服務網絡,發(fā)展基層醫(yī)療機構效能,培訓能夠在預防、準備、反應和康復等各個方面提供保健的社區(qū)衛(wèi)生專業(yè)人員。
綜上所述,我國雖然在這次重大疫情防控斗爭中取得了重要的階段性勝利,但同時也發(fā)現(xiàn)我國在重大傳染病疫情醫(yī)療救治方面還存在諸多不足。在國外疫情形勢仍然嚴峻的情況下,一方面我國要繼續(xù)強化在社會動員、中醫(yī)藥救治等領域的優(yōu)勢;另一方面要加強重大傳染病救治專業(yè)學科建設和高素質人員培養(yǎng),提高公眾健康素養(yǎng),以保證在今后再發(fā)生重大傳染病疫情時能夠及時、有效的應對。

