采用EVL或TIPS治療肝硬化并發食管靜脈曲張出血患者療效及其預后分析*
李 偉,宋衛東,謝巴圖白音
肝硬化是一種常見的由不同病因引起的慢性、進行性、彌漫性肝病,也是肝臟疾病的終末期表現,肝硬化患者肝組織表現為廣泛的肝細胞變性、壞死、纖維化,形成再生結節和假小葉,最終導致正常肝小葉功能損害。晚期出現肝功能衰竭、門脈高壓、肝性腦病、肝腎綜合征等多種并發癥,病死率高[1]。肝硬化的常見病因有嗜肝病毒感染、酗酒、肝內外血管疾病、膽汁淤積、免疫性肝功能紊亂、遺傳代謝紊亂、寄生蟲感染和隱源性肝硬化等。酒精性肝硬化在歐美國家較為常見,占肝硬化總人數的60% ~70%。在亞洲和非洲國家,病毒性肝炎是肝硬化的主要病因。我國的多數肝硬化為乙型肝炎病毒(hepatitis B virus,HBV)感染導致[2,3]。隨著肝硬化病情進展,處于失代償期的患者將出現肝功能減退和門靜脈高壓癥(portal hypertension, PHT)癥狀,導致多種并發癥的發生,如食管靜脈曲張破裂出血(esophageal varices bleeding,EVB)和門靜脈血栓(portal vein thrombosis,PVT)等[4-7]。食管曲張靜脈套扎術(esophageal variceal ligation,EVL)和經頸靜脈肝內門體分流術(transjugular intrahepatic portosystemic shunt,TIPS)是治療EVB的主要方法。對于肝硬化并發EVB患者的治療方案選擇也有不同的意見。本研究比較了采取TIPS和EVL治療肝硬化并發EVB患者的療效及其預后情況,現報道如下。
1 資料與方法
1.1 研究對象 2016年10月~2018年10月我院收治的肝硬化并發EVB患者74例,男48例,女26例;年齡27~77歲,平均年齡為(49.8±10.3)歲。符合中華醫學會肝病學分會發布的《肝硬化腹水及相關并發癥的診療指南》的診斷標準[8],且經病史、查體、影像學檢查,明確存在肝功能減退等肝硬化的表現,有長期慢性乙型肝炎或丙型肝炎或長期飲酒史。EVB診斷參照《肝硬化門靜脈高壓食管胃靜脈曲張出血防治指南》[9],經胃鏡檢查確診。體質指數(body mass index,BMI)為(22.3±3.1)kg/m2。其中乙型肝炎肝硬化42例,丙型肝炎肝硬化3例,酒精性肝硬化24例,原發性膽汁性肝硬化5例;Child-Pugh A級5例,B級59例,C級10例;首次行EVL或TIPS手術治療。排除標準:并發肝癌、異位曲張靜脈出血者。將患者分為EVL治療組(n=34)和TIPS治療組(n=40),經統計學分析,兩組基線資料比較無顯著性差異(P>0.05)。本研究經我院醫學倫理委員會批準,患者及其家屬簽署知情同意書。
1.2 手術方法 在EVL組,使用天津天醫生物材料有限公司生產的6環連發式套扎器,在齒狀線上對曲張靜脈由下向上螺旋套扎,每條套扎1~3環,連續6~12環。在初治后,每4~6周隨訪胃鏡檢查,必要時行再次套扎,直至曲張靜脈消失或減少至不可再套扎;在TIPS組,以美國COOK公司生產的TIPS專用鞘和穿刺器,穿刺頸靜脈,經鎖骨下的腔靜脈上部,進入右肝靜脈,將專用穿刺器穿入門靜脈肝內分支,將導絲插入至門靜脈和脾靜脈,行門靜脈造影并測壓。置入球囊擴張導管,擴張穿刺道,沿導管送入支架。在置入支架后,再次行門靜脈測壓造影。當造影顯示食管胃曲張靜脈仍然存在,則經導管遠端于曲張靜脈開口處,以不銹鋼圈栓塞之。術后,常規給予低分子肝素和華法林等行抗凝治療,預防支架內血栓形成。
1.3 血清指標檢測 使用貝克曼庫爾特公司LH750全自動血球分析儀檢測血小板(platelet,PLT)、血紅蛋白(hemoglobin,Hb);使用日本日立公司生產的7060型全自動生化分析儀檢測肝功能指標。
1.4 影像學檢查 使用日本東芝公司生產的Aplio 500型彩色超聲診斷儀和日本奧林巴斯株式會社生產的CV-180型電子胃鏡檢查。
2 結果
2.1 兩組外周血象和肝功能指標比較 在治療后2 w,兩組肝功能和血象變化無顯著性差異(P>0.05,表1)。
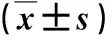
表1 兩組外周血象和肝功能指標比較
2.2 兩組術后EV再出血發生率比較 本組患者在急性出血被控制后,行EVL或TIPS治療,均止血成功。在2年的隨訪期間,術后兩組患者EV再出血發生率比較,無顯著性差異(P>0.05,表2)。

表2 兩組術后EV再出血發生率(%)比較
2.3 兩組術后并發癥發生率比較 在2年的隨訪期間,EVL治療的肝硬化并發EVB患者出現胸痛、惡心等術后并發癥發生率顯著高于TIPS處理組(P<0.05,表3)。

表3 兩組術后并發癥發生率(%)比較
2.4 兩組疾病轉歸情況比較 在2年的隨訪期間,入組的74例肝硬化并發EVB患者死亡11例(14.9%),其中EVL治療組死亡7例,TIPS治療組死亡4例,兩組病死率比較無顯著性差異(P>0.05,表4)。

表4 兩組轉歸(%)比較
3 討論
由病毒性肝炎、酒精性肝病、脂肪肝等多種疾病可引起肝硬化。隨著肝硬化的進展,門脈高壓和肝功能損害是失代償期最顯著的臨床表現[10]。EVB是肝硬化門脈高壓后常見的嚴重并發癥。當肝靜脈壓梯度(hepatic venous pressure gradient,HVPG)>12 mmhg閾值時,可能發生EVB。EVB患者病死率高。研究[11]證實,約75%EVB患者在止血后的一年內死亡。因此,預防EVB再出血是提高預后和生存率的關鍵。近年來,隨著內鏡治療EVB相關技術的不斷發展,EVB患者的病死率已經從20多年前的40.0%下降到25.7%,而引起的出血性休克造成的死亡也逐年減少[12]。
EVB患者止血后再出血和死亡的風險較高,如果EVB患者未進行二級預防治療,再出血率高達60%,病死率為33%[13]。目前,EVL和TIPS是治療EVB的主要方法。治療的基本目標是根除或降低食管靜脈曲張的程度,從而降低再出血率。不同患者食管靜脈曲張的位置和直徑不同,因此有多種治療方法可供選擇。EVL是臨床上治療食管靜脈曲張的重要方法之一,使用內窺鏡的前端的負壓吸入曲張靜脈,再用橡膠圈結扎曲張的食管靜脈。通過物理結扎,靜脈曲張的血液供應被中斷,達到缺血、壞死、脫落和瘢痕形成的目的。其優點是一次性栓塞靜脈曲張,急診止血率高,短期療效好,但其缺點是不能降低門靜脈壓力,靜脈曲張復發率高,遠期療效差。因此,不建議將其作為治療EVB患者的首選方法。但對于未接受內鏡治療或不能接受內鏡治療的患者,可以考慮采用該方法,多用于靜脈曲張的一級和二級預防。TIPS通過減輕門靜脈壓力來降低腹水和出血的風險,同時降低血流阻力、增加血流速度來改變門靜脈高壓,其優點是與外科手術相比,創傷小,成功率高,可有效降低門靜脈壓力,短期療效非常顯著。對于藥物和內鏡治療無效者,作為首選治療措施。它的缺點是內部支架植入后,腸血流量的一部分并不直接進入體循環而通過肝臟,增加了肝性腦病的發生率,營養物質的減少可能造成進一步的肝功能減退。如果支架阻塞,則手術失敗。通常,TIPS被用于肝硬化消化道出血的二級預防[14]。
本研究納入74例肝硬化并發EVB患者,發現EVL治療可能減慢門脈血流,而TIPS術后常規抗凝或許能安全有效地降低發生血栓的風險[15,16]。既往研究[17]指出,肝硬化并發靜脈曲張可能造成上消化道出血。采用EVL治療的肝硬化并發門靜脈高壓癥患者術后再出血發生率較TIPS術更高[18]。本研究比較了兩組2年預后情況發現,TIPS組與EVL組曲張靜脈再出血率未見顯著性差異,提示上述兩種手術對肝硬化并發EVB患者術后再出血的預防效果相近。此外,本研究74例患者術后再出血發生率為37.8%,略低于其他研究[18],考慮為本研究納入患者有Child-Pugh A級患者。本研究TIPS治療患者術后均給予適當的抗凝治療[19]。肝硬化并發EVB患者在TIPS術后是否抗凝,可能影響支架的通暢、消化道出血或死亡。我們認為TIPS術后是否需要抗凝治療需要斟酌,分流后血流動力學改善程度則更重要,EVL和TIPS均可作為肝硬化并發EVB患者治療和預防再出血的一線選擇。
本研究在2年隨訪期間,發現EVL治療的肝硬化并發EVB患者出現胸痛、惡心等術后并發癥發生率顯著高于TIPS組,考慮與EVL術中的套扎操作和較頻繁的胃鏡檢查有關。本研究兩組患者病死率無顯著性差異,與有關研究[20]一致。值得注意的一點是,本研究EVL治療組中有1例術后12 h出現消化道大出血,1例難治性胸腹水,均改行TIPS術治療,而TIPS治療組有3例因支架堵塞改行EVL治療。因此,對肝硬化并發EVB患者而言,采用EVL或TIPS兩種術式在預防再出血和臨床轉歸方面均無顯著性差異,均可作為一線治療選擇。

