脾切除聯合門奇靜脈斷流術治療乙型肝炎肝硬化門脈高壓癥患者療效研究*
劉公偉,吳 雪,唐 聃,敖 宇,陳景祥,蔡治方
乙型肝炎肝硬化并發門脈高壓癥是由因肝硬化導致的門靜脈壓力持續增高而引發的一組臨床癥候群,多表現為脾臟腫大和脾功能亢進癥,嚴重者可誘發食管胃底靜脈曲張破裂出血(EVB),病死率較高,預后差[1]。目前,多采用傳統藥物、內鏡下介入和外科手術治療。門奇靜脈斷流術(portal-azygous disconnection,PAD)和脾切除術(splenectomy,SPL)是常用的手術方法,通過切斷門靜脈與奇靜脈之間的血流通道或切除脾臟,降低門靜脈壓力,能降低出血和再出血發生率,達到控制或預防EVB的目的[2,3]。目前,兩者聯合在門靜脈高壓癥的治療中應用較為廣泛,但由于個體差異,不同患者手術后存在較大的療效差異。本研究應用介入栓塞術或SPL聯合PAD治療了乙型肝炎肝硬化門脈高壓癥患者,現將結果報道如下。
1 資料與方法
1.1 臨床資料 經我院醫學倫理委員會審核通過,選取2017年2月~2019年11月我科診治的乙型肝炎肝硬化門脈高壓癥患者87例,男49例,女38例;年齡45~67歲,平均年齡為(57.83±4.72)歲。符合《慢性乙型肝炎防治指南(2015年版)》[4]的診斷標準。排除存在嚴重的心、肺、腎功能障礙、肝癌、有腹水者。將患者分為兩組,兩組基線資料比較,無顯著性差異(P>0.05)。患者簽署知情同意書。
1.2 手術方法 在對照組,行雙介入栓塞術,即胃底曲張靜脈栓塞術和部分脾栓塞術。在影像學檢查后,患者屏住呼吸,在B超引導下經皮經肝穿刺門靜脈分支,針尖指向肝門,通過穿刺針將18 G頭段柔軟的金屬導絲送至脾靜脈或腸系膜上靜脈,順導絲植入5F鞘管,至脾靜脈造影,抽出靜脈血后,注入造影劑。在造影后,交換5 F Cobra導管,進入胃冠狀靜脈,用50%葡萄糖40 ml破壞血管內膜,用高壓消毒的明膠海綿進行靜脈栓塞。根據冠狀靜脈曲張程度,用帶毛不銹鋼圈將胃冠狀靜脈主干栓塞。然后,經股動脈穿刺,將導管置入脾動脈進行造影,經導管將明膠海綿顆粒(2 mm×2 mm×2 mm)和慶大霉素16 U加入生理鹽水10ml中,注入脾動脈,至脾動脈血流速度明顯減慢后停止栓塞,再次進行造影,確定栓塞有效;在觀察組,行SPL聯合PAD治療。全身麻醉,取頭高足低臥位,將4個套管分別置于劍突下、劍突與臍連線中下1/3處、左鎖骨中線臍水平下1 cm和左腋中線肋緣下與左髂前上棘連線中點。抬起脾下極,用超聲刀切段脾周韌帶,用Endo-CIA處理脾蒂血管。取脾后,縫合切口。取1 cm套管,置于右鎖骨中線肋緣下,用超聲刀離斷胃底后至賁門的曲張靜脈。然后,用超聲刀分離胃小彎區網膜,切割曲張血管,剪斷胃左動、靜脈,再用超聲刀切割所有的曲張血管,環切賁門漿膜,將食管外曲張的血管用超聲刀切斷,確定創面無出血后,在脾窩放置腹腔引流管,術閉。
1.3 營養指標監測 使用卷尺測量肱三頭肌皮褶厚度、上臂中部臂圍,測量3次,取平均值。肱三頭肌皮褶厚度的測量:患者自然站立,充分裸露被測部位,由測試人員找到患者肩峰和尺骨鷹嘴后,用油筆標記出右臂后面自肩峰到尺骨鷹嘴連線的中點處,用左手拇指和食、中指將被測部位皮膚和皮下組織夾提起來,在該皮褶提起點的下方用皮褶計測量其厚度,用右拇指松開皮褶計卡鉗的鉗柄,使鉗尖部充分夾住皮褶,在皮褶計指針快速回落后立即讀數;使用樂佳HW-700型超聲波電子身高體質量測量儀測量體質量、身高,并計算體質指數(BMI),BMI=體質量(kg)/身高(m2)。
1.4 血流動力學指標測定 使用多普勒超聲診斷儀檢測門靜脈血流量(portal venous flow,PVF)、腸系膜上靜脈血流量(superior mesenteric venous flow,SMVF)、脾靜脈血流量(splenic venous flow,SVF)。患者取仰臥位,檢查前禁食12 h。保持多普勒聲束與血管長軸夾角在60°以內。檢查時,讓患者屏氣5 s后,凍結圖像。橫貫血管切面設定檢測線,矯正角度后檢測每幀圖像的血管截面流速,計算出單位時間流量。
1.5 術后隨訪 術后,隨訪1年。通過電話隨訪或門診復診,了解患者術后1年內出血、再出血和生存情況。
2 結果
2.1 兩組營養指標比較 在術后1 m,兩組BMI、上臂圍和三頭肌皮褶厚度無顯著性差異(P>0.05,表1)。
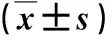
表1 兩組營養指標比較
2.2 兩組肝臟血流動力學指標比較 在術后1個月,觀察組門脈系統PVF顯著低于對照組,而SMVF顯著高于對照組(P<0.05,表2)。

表2 兩組門脈系統血流動力學指標比較
2.3 兩組肝功能指標的比較 在術后1個月,觀察組血清ALB水平顯著高于對照組(P<0.05,表3)。
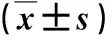
表3 兩組肝功能指標比較
2.4 兩組術后并發癥發生率比較 觀察組術后并發癥發生率顯著低于對照組(P<0.05,表4)。

表4 兩組術后并發癥發生率(%)比較
3 討論
門脈高壓癥是肝硬化機體損害的最主要表現,患者多伴有靜脈曲張破裂出血、門靜脈高壓等并發癥,嚴重威脅患者的生命安全[5-7]。目前,多采用PAD治療肝硬化門脈高壓癥患者。該術式一般是在SPL的基礎上完成。PAD在控制出血的同時,最大限度地維持了門靜脈的向肝血流,促進了肝細胞的再生和功能的修復,可起到改善肝功能的作用[8]。本研究發現,給予聯合治療的觀察組手術后血清ALB水平顯著高于雙介入栓塞術治療的對照組,表明聯合治療患者肝功能恢復較快。
肝硬化并發門靜脈高壓癥常導致患者腸道充血性水腫,腸粘膜吸收營養物質的能力減弱,使得其營養物質吸收不足,進而導致營養不良的發生[9,10]。PAD可維持門靜脈對肝臟的血流灌注,不會明顯減少門脈血中胰島素和胰高血糖素等營養因子,有利于肝臟的營養和代謝功能的維持,而雙介入栓塞術減少了門靜脈血流灌注量[11,12]。故根據本研究結果,我們認為相比于雙介入栓塞術,經典的手術聯合治療或可有效改善患者的營養狀況。在進行PAD治療時,阻斷了胃冠狀靜脈等門體交通支,可增加門靜脈向肝血流,而在斷流血流的同時切除了腫大的脾臟,減少了門靜脈血流的來源,而雙介入栓塞術也同樣阻礙了胃冠狀靜脈和脾臟血流,兩者均對肝臟血流動力學產生了較大的影響[13-15]。推測在肝臟或門靜脈或存在一種自身的調節機制,可通過神經或體液遞質來調節脾臟和腸道血流量的適當灌注[16]。本研究結果顯示,術后1個月觀察組PVF顯著低于對照組,而SMVF顯著高于對照組,表明聯合治療可改善患者肝臟血流灌注,可能與PAD阻斷了門體分流通路,迫使門靜脈血流流入肝臟,改善肝內門靜脈血供有關。
由于PAD切斷了門奇分流靜脈,增加了向肝門靜脈血液灌注,從而在一定程度上改善了肝臟功能,可減少肝性腦病的發生,進而可改善患者預后,而雙介入栓塞術具有止血快而確切,也可保持肝臟的門脈血流灌注,手術對機體的損傷較小,容易獲得接受[17-19]。隨訪觀察發現,觀察組術后感染、再出血率等發生率顯著低于對照組,說明聯合手術治療可降低術后并發癥發生率,可能與聯合手術改善了患者肝功能和營養狀態有關[20-22]。本研究觀察時間尚短,后期需進行長期隨訪,對聯合手術對預后的影響作進一步分析。
綜上所述,采取經典的SPL聯合PAD治療乙型肝炎肝硬化并發門脈高壓癥患者有效,能改善患者肝臟血流灌注和肝功能,近期并發癥少。由于手術本身對腹腔結構的破壞或術后的組織粘連,可能影響以后的肝移植手術的順利進行。因此,對于有肝移植計劃的患者,應謹慎選擇此類手術。但是,對于無能力進行肝移植手術的患者,當存在嚴重的脾功能亢進癥時,如血細胞減少和出血風險高,應堅決進行該手術,以延長生命。

