介入穿刺引流與外科手術(shù)引流治療肝囊腫患者療效分析*
劉 紅,王 耀,胡于鳳,樊建群,田 園
肝囊腫是肝膽外科和消化內(nèi)科常見的良性肝臟囊性疾病,以先天性肝囊腫最常見,可分為單純性肝囊腫和多囊性肝病[1]。普遍認為單純性肝囊腫的病因是肝內(nèi)迷走膽管和淋巴管在胚胎期發(fā)育障礙、局部淋巴管上皮增生阻塞,引起管腔內(nèi)分泌物滯留[2]。單純性肝囊腫發(fā)病早期無明顯癥狀。當(dāng)囊腫逐漸增大時,會壓迫肝臟和鄰近組織器官,可出現(xiàn)黃疽、腹痛、腹脹、自發(fā)性出血或門脈高壓等癥狀[3,4]。針對無臨床癥狀且肝囊腫較小的單純性肝囊腫患者,一般不采取治療;當(dāng)肝囊腫較大且伴有臨床癥狀時,需要治療[5]。過去,常采用外科手術(shù)治療單純性肝囊腫,包括開腹囊腫開窗引流術(shù)或腹腔鏡下囊腫開窗引流術(shù)。現(xiàn)在,多采用在超聲引導(dǎo)下穿刺引流和硬化劑注入治療。每種術(shù)式各有優(yōu)缺點。本研究比較了三種方法治療單純性肝囊腫患者的臨床療效,旨在為治療方案的選擇提供參考依據(jù)。
1 資料與方法
1.1 一般資料 2017年4月~2019年11月我院收治的單純性肝囊腫患者117例,男性41例,女性76例;年齡為36~69歲,平均年齡為(52.7±7.8)歲。均經(jīng)超聲和CT等影像學(xué)檢查確診為單純性肝囊腫[6],其中單發(fā)性囊腫54例,多發(fā)性囊腫63例;囊腫直徑為2.8~17.0 cm,平均為(9.8±3.3)cm。排除標(biāo)準(zhǔn):①多囊性肝病或肝包蟲病;②合并惡性腫瘤或入院治療前伴有嚴重的肝腎功能障礙;③不耐受手術(shù);④不配合治療者。將患者分成三組,接受在超聲引導(dǎo)下囊腫穿刺置管引流和硬化劑注入治療45例,接受腹腔鏡下囊腫開窗引流術(shù)治療42例和開腹囊腫開窗引流術(shù)治療30例。所有患者簽署知情同意書,本研究經(jīng)我院醫(yī)學(xué)倫理委員會審核通過。
1.2 超聲引導(dǎo)下囊腫穿刺置管引流和硬化劑注入術(shù) 術(shù)前禁食8 h,取左側(cè)臥位,常規(guī)消毒、鋪巾,用利多卡因局部麻醉。在超聲引導(dǎo)下用PTC針穿刺進入囊腔內(nèi),快速拔出針芯并連接帶有連接管的一次性注射器,采集囊液并觀察囊液情況、留液送檢。對于無色透明或淡黃色囊液,抽盡囊液,用生理鹽水沖洗,再向囊腫腔內(nèi)注入無水乙醇,其量為抽取囊液體積的1/4~1/5,保留30 min,再抽盡液體,置入引流管,負壓引流,預(yù)防性使用抗生素。術(shù)后2~3 d,間斷性抽吸囊液和硬化劑注射治療,1次/d。在末次治療結(jié)束后,再次進行超聲復(fù)查,確定拔出引流管時間。出院后,每2個月行超聲檢查。
1.3 腹腔鏡下囊腫開窗術(shù) 術(shù)前禁食8 h,行氣管插管和全身麻醉。取仰臥位,采用三孔法置入腹腔鏡。選擇囊腫薄弱處進行穿刺,用吸引器吸出囊液,觀察囊液性質(zhì)。輕壓肝臟,使囊腫充分顯露,于囊腫處開窗,用超聲刀切除多余的囊壁,以電凝灼燒殘余的囊壁,用甲硝唑沖洗創(chuàng)面。對于多發(fā)肝囊腫,采取逐個開窗處理。于膈下放置引流管,負壓引流。術(shù)后,給予預(yù)防性應(yīng)用抗生素。
1.4 剖腹囊腫開窗術(shù) 取右肋緣下或劍突下切口進腹,選擇囊腫薄弱出切開囊壁并吸取囊液,用電刀切除與肝組織連接的囊壁,用3%碘酊灼燒囊壁,于肝右葉膈下或肝左葉下放置引流管,負壓引流。術(shù)后,常規(guī)給予預(yù)防感染治療。
1.5 療效評定[7]使用彩色多普勒超聲檢查。當(dāng)囊腫完全消失或囊腫直徑<0.5 cm者,視為痊愈;治療后囊腫較治療前縮減1/3~2/3者,視為顯效;治療后囊腫較治療前縮減<1/3者,視為有效;治療后囊腫較治療前無明顯變化者視為無效。
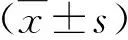
2 結(jié)果
2.1 各組基線臨床資料比較 各組基線臨床資料比較,差異無統(tǒng)計學(xué)意義(P>0.05,表1)。
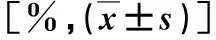
表1 各組患者臨床資料比較
2.2 各組療效比較 在術(shù)后1個月,各組療效比較,差異無統(tǒng)計學(xué)意義(P>0.05,表2)。

表2 各組療效[n(%)]比較
2.3 各組肝功能變化的比較 治療前后,各組肝功能指標(biāo)變化比較,差異無統(tǒng)計學(xué)意義(P>0.05,表3)。

表3 各組肝功能指標(biāo)比較
2.4 各組不良反應(yīng)比較 術(shù)后,各組不良反應(yīng)發(fā)生率比較,差異無統(tǒng)計學(xué)意義(P>0.05,表4)。

表4 各組不良反應(yīng)發(fā)生率(%)比較
3 討論
單純性肝囊腫是先天性發(fā)育異常的引起的臨床常見的肝臟良性病變,患病率約為5%,女性患病率稍高于男性,以肝右葉分布居多[8]。單純性肝囊腫的發(fā)病機制目前仍未完全闡明,大部分學(xué)者認為其發(fā)病是與胚胎時期膽管發(fā)育異常有關(guān),直接表現(xiàn)為管腔阻塞和腔內(nèi)分泌物潴留。一方面是因為淋巴管發(fā)育障礙、炎癥上皮發(fā)生增生;另一方面是因局部膽管炎癥上皮增生或迷走膽管發(fā)育障礙[9]。還有學(xué)者[10]認為在胚胎發(fā)育時期肝內(nèi)膽管增生不能進行自我退化和未完全吸收,不能與遠端膽管連接,從而逐漸形成樹枝狀、囊柱狀的管腔,促進肝囊腫的形成。一般情況下,單純性肝囊腫的生長速度緩慢、肝囊腫大小不一,大部分患者是在進行超聲檢查或CT檢查時才被確診。囊腫內(nèi)表面單層膽管上皮細胞可分泌產(chǎn)生肝囊腫囊液,囊液體積一般超過0.5 L,病情嚴重者可達到2 L。約1/5單純性肝囊腫患者無明顯的臨床癥狀。隨著囊腫的生長,囊腫體積增大,對肝臟鄰近組織器官可產(chǎn)生壓迫,進而出現(xiàn)上腹隱痛、嘔吐和黃疸等癥狀,影響患者日常生活。若不及時采取治療措施,當(dāng)肝囊腫直徑超過5 cm時,可能會伴有囊腫破裂、出血或合并感染等情況,病情嚴重時可危及患者生命安全[11,12]。因此,伴有臨床癥狀的單純性肝囊腫患者需要積極采取治療措施。
目前,治療有明顯癥狀的單純性肝囊腫主要推薦外科手術(shù)治療,其中包括傳統(tǒng)的開腹手術(shù)、腹腔鏡開窗引流術(shù)、超聲引導(dǎo)下穿刺引流硬化劑注入術(shù)等。不同術(shù)式治療單純性肝囊腫各具優(yōu)勢[13]。本研究通過比較超聲引導(dǎo)穿刺引流后硬化劑注入術(shù)、腹腔鏡開窗引流術(shù)和開腹開窗引流術(shù)治療單純性肝囊腫患者術(shù)后1個月的近期療效,發(fā)現(xiàn)三種術(shù)式治療單純性肝囊腫的近期療效無顯著性差異,表明三種術(shù)式治療單純性肝囊腫的近期療效相當(dāng)。此外,還發(fā)現(xiàn)三種術(shù)式治療患者術(shù)后1個月肝功能指標(biāo)比較也呈無顯著性差異,表明三種術(shù)式治療對單純性肝囊腫患者術(shù)后肝功能影響較小。Meta分析[14,15]顯示在影像學(xué)引導(dǎo)下穿刺硬化治療和腹腔鏡開窗引流術(shù)治療非寄生蟲性肝囊腫患者的安全性相當(dāng),但是在影像學(xué)引導(dǎo)下穿刺硬化治療手術(shù)時間和住院時間更短,術(shù)中出血量更少。開腹開窗引流術(shù)通過開放視野對肝囊腫可進行直接觀察,可將肝囊腫病灶進行完整的切除,手術(shù)操作簡單,不需要高精尖的醫(yī)療器械的輔助,還能降低術(shù)后復(fù)發(fā)情況,適合在基層醫(yī)院采用。但是,隨著介入技術(shù)的發(fā)展,臨床已經(jīng)不再采用這種方法治療單純性肝囊腫患者。
腹腔鏡開窗囊腫引流術(shù)治療單純性肝囊腫患者屬于一種微創(chuàng)手術(shù),因其手術(shù)創(chuàng)傷小,對患者肝臟組織內(nèi)部損傷程度小,通過腹腔鏡準(zhǔn)確定位病灶部位,并獲取清晰的手術(shù)視野,具有較好的安全性[16]。相較于開腹囊腫開窗引流術(shù)而言,腹腔鏡下囊腫開窗引流術(shù)可明顯縮短手術(shù)時間和住院時間,降低術(shù)中出血量。但是,所處部分較深的囊腫病灶存在視野暴露缺陷,對患者的適用范圍有限,并且對儀器設(shè)備的要求較高,限制了其臨床推廣的運用。在超聲引導(dǎo)下進行囊腫穿刺引流和硬化劑注入術(shù)通過在超聲引導(dǎo)下穿刺囊腫,抽吸囊液后注入無水乙醇可破壞囊壁上皮結(jié)構(gòu)細胞,使其分泌功能被破壞,還可使囊壁產(chǎn)生無菌性炎癥,促進囊腔的粘連和閉合[17],具有適用范圍廣、創(chuàng)傷小、手術(shù)時間短、術(shù)中出血量少、住院時間短和治療費用低等特點[18-20],而廣受臨床的歡迎。
綜上所述,本研究采用的三種術(shù)式治療單純性肝囊腫患者的臨床療效相當(dāng),但相較于開腹開窗囊腫引流術(shù)和腹腔鏡下囊腫開窗引流術(shù)而言,在超聲引導(dǎo)下囊腫穿刺引流和硬化劑注入術(shù)具有簡便、快速和操作技術(shù)容易掌握等特點而被廣泛應(yīng)用于臨床。在操作前,應(yīng)該檢測凝血功能和肝功能,了解心肺等重要器官的功能狀況,做好告知和安撫工作,讓患者在輕松的環(huán)境下接受治療。術(shù)后,注意肝穿刺后護理常規(guī)。

