尼卡地平對高血壓腦出血患者血清sCysC、血肌酐、血乳酸、血鈣水平的調控及急性腎損傷的預防效果
鄭瑞娟,張耀龍,吳立愛,王學敏,吳小康
(唐山市協和醫院急診科,河北 唐山 063000)
高血壓腦出血(pertensive intracerebral hemorrhage,HICH)為高血壓的嚴重并發癥,患者可因顱內壓升高導致腦出血,且發病率高,預后較差。相關研究指出,HICH病人其高血壓可對腎臟功能產生影響,若治療不當,可造成急性腎損傷(acute kidney injury,AKI),進一步引發氮質血癥、水及電解質紊亂和代謝性酸中毒等癥狀,影響預后[1,2]。因此,加強HICH病人AKI預防及預后的改善至關重要。已有研究證實,高血壓病人存在血鈣(Ca2+)水平的降低,且其血鈣水平與病情相關;血清胱抑素C(sCysC)為腎功能判斷的理想指標;血肌酐(Scr)與腎損傷密切相關,可能與HICH病人AKI的發生及預后情況相關;而血乳酸(Lac)可反映組織灌注及缺氧情況,其對AKI預測價值的研究較少[3~5]。另外,尼卡地平是鈣拮抗劑,具有擴張血管效果,其在高血壓治療中的效果良好[6]。然而,目前關于HICH病人尼卡地平治療期間血鈣和血肌酐水平的變化及其意義的研究甚少。基于此,本研究探討尼卡地平治療HICH對病人血管和血肌酐水平的影響,明確其與AKI及預后情況的關系,以期為臨床防治提供參考。報道如下。
1 資料與方法
1.1 一般資料
選取我院2017-01~2018-01收治的HICH病人150例為研究對象,按照隨機數字表法分為觀察組與對照組,各75例。病例納入標準:①經頭顱CT確診為高血壓腦出血,且均完成手術治療;②既往均無腦部外傷史;③臨床數據完整;④均自愿參與本研究并簽署知情同意書。排除標準:①既往有高血壓治療史、腎病病史;②入院時發現有腎損害表現;③術后再出血再次接受手術治療者;④術后早期死亡。觀察組中,男性40例,女性35例;年齡38~80歲,平均(60.19±7.48)歲,高血壓病程(6.44±1.42)年;平 均 動 脈 壓(132.86±13.90)mmHg;心 率(85.12±5.42)次/min。對照組中男性42例,女性33例;年齡39~78歲,平均(60.23±7.51)歲;高血壓病程(6.37±1.45)年;平均動脈壓(133.69±13.87)mmHg;心率(84.90±5.32)次/min。兩組病人的臨床資料比較差異無統計學意義(P>0.05),有可比性。
1.2 治療方法
所有病人均給予降顱內壓、脫水、神經營養、原發病和抗感染等常規治療,對照組給予烏拉地爾注射液(國藥準字H20010806,規格5 mL:25 mg,廣州萬正藥業有限公司)降壓治療,靜脈微量泵滴入,9 mg/h。觀察組給予尼卡地平(國藥準字H20053757,規格5 mL:5 mg,廣東粵龍藥業有限公司)降壓治療,靜脈微量泵滴入,0.5~5 μg/(min·kg)。兩組均連續治療2周。
1.3 指標檢測
于受檢當天抽取空腹靜脈血5 mL,置于EDTA抗凝管中,搖晃混勻,上高速離心機,以4000r/min的轉速及2.5 cm的離心半徑進行為時約5 min的離心,離心完成后分離血清和血漿,分別分裝于冷凍管中于-20℃超低溫冰箱中冷藏待測。血清胱抑素C(cystatin,sCysC)、血肌酐(serum creatinine,Scr)、血乳酸(lactate,Lac)及血鈣(Ca2+)水平的檢測均采用HITACH7060型全自動生化分析儀,相關試劑盒均由上海瓦蘭生物科技有限公司提供,操作嚴格按照儀器和試劑盒說明書的要求進行。
1.4 隨訪與評判標準
(1)隨訪:通過電話、門診、復查等方式對患者隨訪1年,截止時間為2019年1月31日。統計病人AKI及并發癥情況。
(2)AKI采用2012年KDIGO指南定義的標準進行診斷[7]:48 h內Scr增高≥26.5 μmol/L或增加≥基礎值的1.5倍,且推測或確認在7天內發生;或病人尿量<0.5 mL(kg·h),持續時間>6 h,排除尿路梗阻等可能導致尿量減少的原因。
1.5 統計學處理
采用統計軟件SPSS 22.0處理數據,計數資料用(n,%)表示,行χ2檢驗;計量資料用(±s)表示,行獨立樣本t檢驗;多因素采用二元Logistic回歸分析;預測價值評估采用ROC曲線分析,曲線下面積(area under curve,AUC)0.7~0.9則預測準確性較好,>0.9時預測準確性高。檢驗水準為α=0.05,P<0.05為差異有統計學意義。
2 結果
2.1 兩組HICH病人血清sCysC、Scr、Lac、Ca2+水平比較
結果顯示,治療前,兩組病人血清sCysC、Scr、Lac、Ca2+水平差異均無統計學意義(P>0.05);治療2周后,兩組血清sCysC、Scr、Lac均呈降低趨勢,Ca2+水平升高,且觀察組sCysC、Scr、Lac水平低于對照組(P<0.05),Ca2+水平高于對照組(P<0.05)(見表1)。
表1 兩組HICH病人血清sCysC、Scr、Lac、Ca2+水平比較(±s)Tab.1 Serum levels of sCysC,Scr,Lac,and Ca2+compare(±s)between the two HICH patient groups
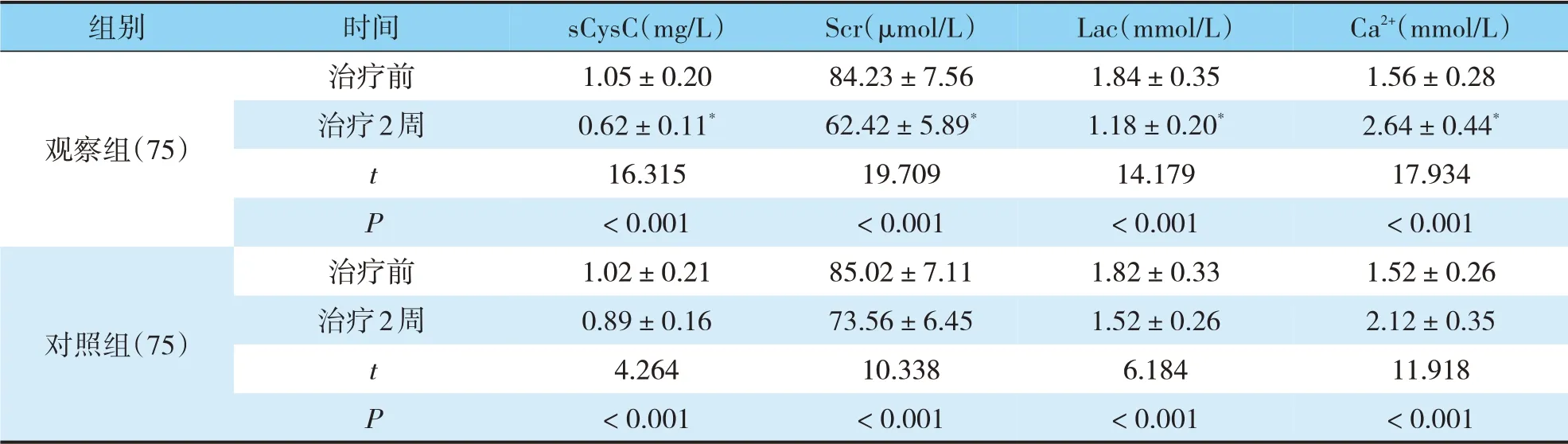
表1 兩組HICH病人血清sCysC、Scr、Lac、Ca2+水平比較(±s)Tab.1 Serum levels of sCysC,Scr,Lac,and Ca2+compare(±s)between the two HICH patient groups
注:與對照組治療后比較,*P<0.05。
Ca2+(mmol/L)1.56±0.28 2.64±0.44*17.934<0.001 1.52±0.26 2.12±0.35 11.918<0.001組別觀察組(75)時間治療前治療2周tP對照組(75)治療前治療2周tP sCysC(mg/L)1.05±0.20 0.62±0.11*16.315<0.001 1.02±0.21 0.89±0.16 4.264<0.001 Scr(μmol/L)84.23±7.56 62.42±5.89*19.709<0.001 85.02±7.11 73.56±6.45 10.338<0.001 Lac(mmol/L)1.84±0.35 1.18±0.20*14.179<0.001 1.82±0.33 1.52±0.26 6.184<0.001
2.2 兩組AKI發生率及并發癥比較
150例HICH病人出現AKI 16例(10.67%),未發生AKI 134例(89.33%)。且觀察組病人急性腎損傷的發生率為4.00%,低于對照組的17.33%,差異具有統計學意義(P<0.05)。另兩組治療后均伴消化道反應、咳嗽、皮疹等發生,并發癥總發生率差異無統計學意義(P>0.05)(見表2)。
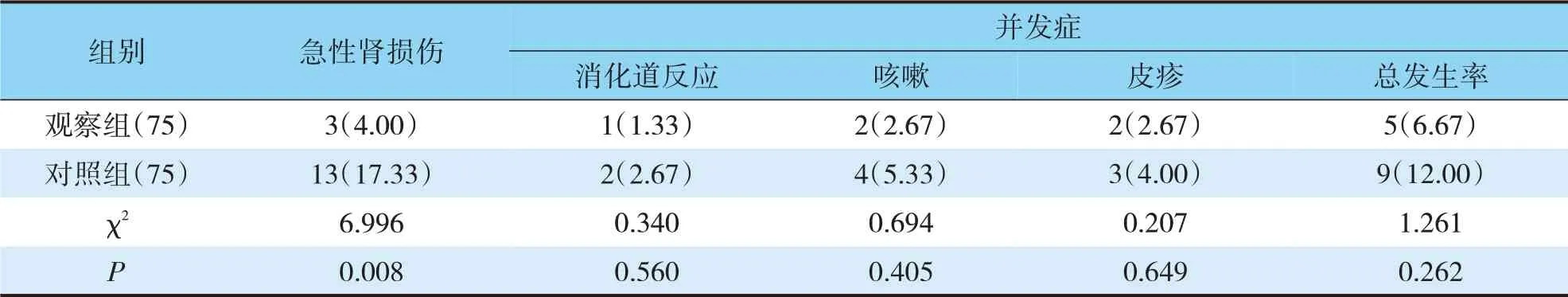
表2 兩組AKI發生率及并發癥比較(n,%)Tab.2 Coparison of AKI incidence and complications between the two groups
2.3 有無AKI病人的單因素分析
單因素分析顯示,兩組性別、年齡、合并癥、平均動脈壓、WBC及PLT差異均無統計學意義(P>0.05);APACHEⅡ評分、sCysC、Scr、Lac、Ca2+水平差異具有統計學意義(P<0.05),且非AKI組病人2個月內死亡比率顯著低于AKI組(P<0.05)(見表3)。
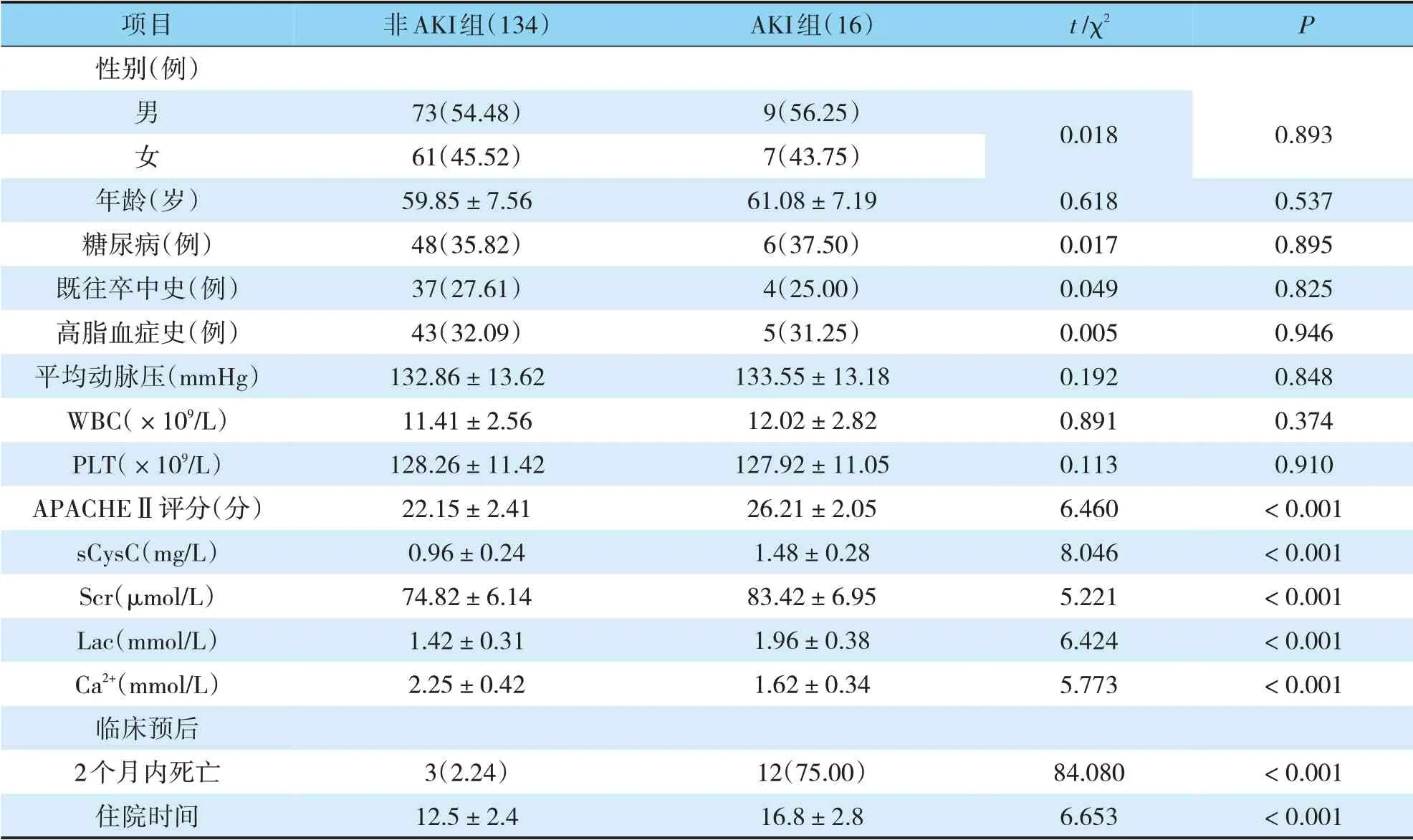
表3 有無AKI病人的單因素分析Tab.3 Univariate analysis of patients with or without AKI
2.4 有無AKI病人的Logistic回歸分析
以“有無AKI發生”為因變量(賦值:0=無,1=有),以“APACHEⅡ評分、sCysC、Scr、Lac、Ca2+”為自變量,納入二元Logistic回歸分析。二元Logistic回歸分析顯示,APACHEⅡ評分、sCysC、Scr、Lac均為HICH病人AKI發生的危險因素(P<0.05),Ca2+為HICH病人AKI發生的保護因素(OR=0.016,P<0.05)(見表4)。
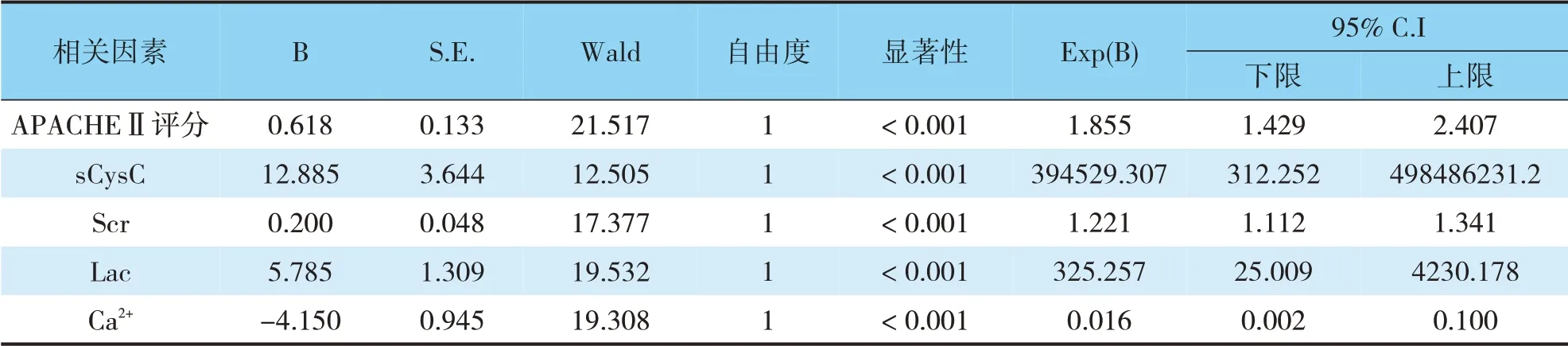
表4 有無AKI病人的Logistic回歸分析Tab.4 The Logistic regression cnalysis of patients with or without AKI
2.5 血sCysC、Scr、Lac、Ca2+水平對HICH病人AKI預后的價值
ROC曲線分析顯示,血清sCysC、Scr、Lac、Ca2+水平預測HICH病人AKI預后的AUC分別為0.932、0.840、0.833、0.886,均具有一定準確性;以ROC曲線靠左上方約登指數的最大切點作為最佳臨界值,該點預測敏感度、特異度:血清sCysC為81.3%、91.8%,Scr為93.8%、61.2%,Lac為56.3%、100%,Ca2+為87.5%、76.1%,預測價值較好(見表5、表6,圖1、圖2)。
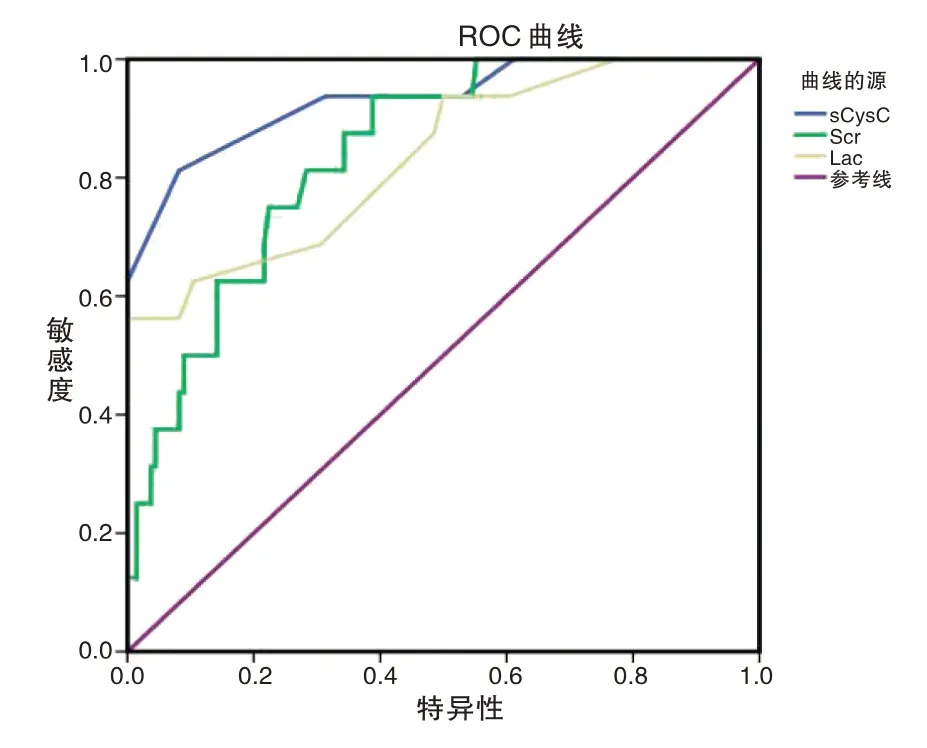
圖1 血清sCysC、Scr、Lac水平預測HICH病人AKI發生的ROC曲線Fig.1 ROC curve of serum sCysC,Scr and Lac levels in predicting AKI in hich patients
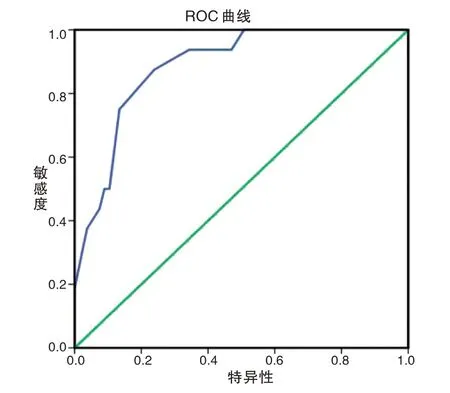
圖2 Ca2+水平預測HICH病人AKI發生的ROC曲線Fig.2 ROC curve of Ca2+level predicting AKI in hich patients
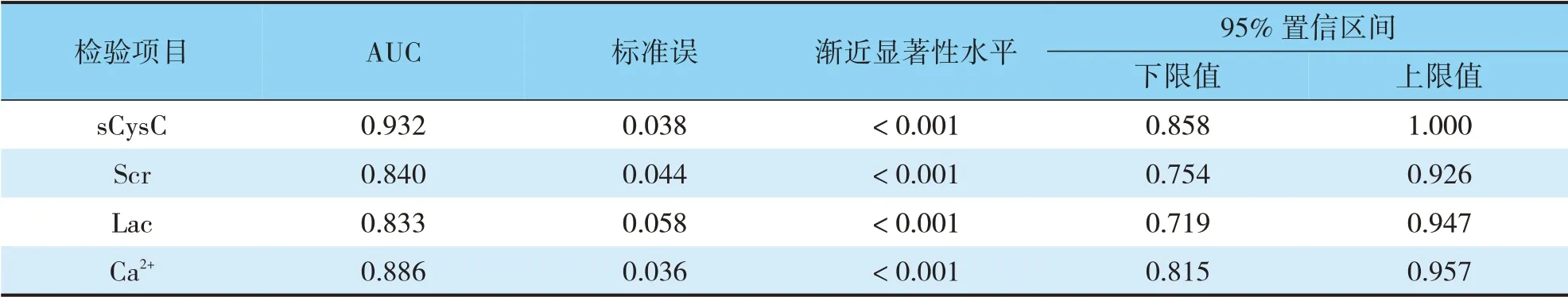
表5 血清sCysC、Scr、Lac、Ca2+水平對HICH病人AKI預后的價值Tab.5 The value of serum sCysC,Scr,Lac,and Ca2+levels for the prognostic outcome of AKI in HICH patients
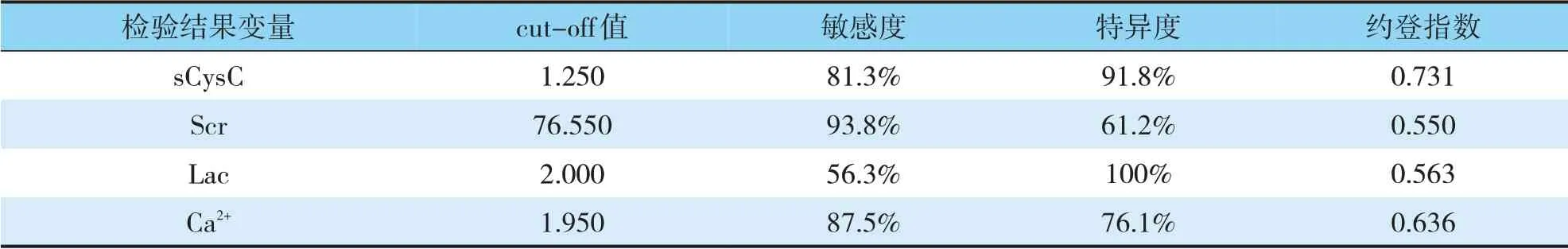
表6 血清sCysC、Scr、Lac、Ca2+水平對HICH病人AKI預后的效能分析Tab.6 Efficacy analysis of the serum sCysC,Scr,Lac,and Ca2+levels on the prognosis of AKI in HICH patients
3 討論
AKI是由腎小球、腎小管、腎間質或血管等病變引起的腎功能在短期內急劇下降或喪失的臨床綜合征,發生后可表現為體內代謝產物堆積,并以氮質血癥、水及電解質紊亂和代謝性酸中毒等為主要癥狀[8]。且臨床資料顯示,腎功能損害是HICH的常見嚴重并發癥之一,發生后病人病死率較高,預后差,嚴重威脅病人的生命健康[9]。故提高HICH病人的治療效果及AKI的預防是改善預后的關鍵。現臨床上針對HICH的治療以藥物、手術及腸內營養支持等治療為主,其中,控制血壓、降低顱內壓、減輕腦組織水腫、促進神經功能的恢復是治療的重點。既往研究報道,甘露醇、阿托伐他汀、補體抑制劑等藥物對HICH病人的治療效果顯著,但因使用劑量及耐藥性的提高,部分病人治療后存在并發癥較多、治療效果不佳等問題[10]。而尼卡地平為水溶性的對光不敏感的化合物,其對靜脈回流影響小,可通過降低冠狀動脈阻力而提高冠脈血流量,增加心肌供氧,降低外周血管阻力,降低后負荷,因此經常用于冠心病、嚴重高血壓、術后腦出血及缺血性腦卒中等治療中。而且研究指出,尼卡地平能夠抑制CAMP磷酸二酯酶對血管平滑肌的影響,使血管緊張素Ⅱ水平顯著降低,進而發揮降壓作用,且其用藥安全性高,因此對HICH病人治療效果顯著[11,12]。
在高血壓早期,因腎小球出球小動脈的收縮比入球小動脈更加顯著,腎小球濾過率可維持在正常范圍。但隨著高血壓病程的延長,出球腎小動脈代償機制障礙,出現病理性改變,進而腎血管阻力增加,腎血流量進一步下降,造成缺血性腎實質損害[13]。而且研究發現,高血壓病人腦出血后,可導致血壓急性增高及波動幅度大,其控制困難,造成腎功能在代償基礎上進一步惡化,表現為AKI[14]。故提高HICH病人AKI的預測對預后的改善具有重要作用。sCysC為新型腎臟標志物,其可在多種組織中進行表達,并可通過腎小球濾過膜,經曲小管吸收后排出體外。且研究指出,sCysC是腎小球濾過率反映的敏感指標,其穩定性好,干擾因素少,因此可用于臨床腎功能損傷的預測指標[15]。Scr為人體中肌肉代謝產生的物質,主要由腎小球濾過排出體外,當腎臟發生損傷時,其對病人的肌酐濾過功能變差,病人血液中Scr水平升高,因此對腎臟損傷的診斷具有一定參考價值。研究顯示,高血壓病人血壓過高會導致腦水腫進一步加重,而在腦出血的急性期有效地控制血壓可以防止顱內繼續出血;但若血壓降低過度則會導致腦血流灌注不足,從而造成低灌注損傷[16]。Lac為糖無氧代謝產物,其可反映機體組織灌注情況,并與組織缺氧程度存在一定關系[17]。另外,HICH病人多伴不同程度的缺氧,可產生大量Lac,進而導致乳酸血癥。而既往研究顯示,乳酸血癥及高碳酸血癥是造成腎功能損傷的主要原因[18]。高血壓病人常可出現Ca2+水平的降低,可能與高血壓腦出血病人的腎損傷和病情相關,可用于其預后評估,從而為高血壓腦出血AKI的預防和預后的改善提供依據,且其Ca2+水平與其病情密切相關。因此,Ca2+水平可能與HICH病人的病情相關,可用于其預后評估,從而為HICH預后的改善提供依據。
本研究中,治療2周后,兩組血清sCysC、Scr、Lac均呈降低趨勢,Ca2+水平升高,且觀察組sCysC、Scr、Lac水平低于對照組,Ca2+水平高于對照組。結果提示尼卡地平治療HICH能提高Ca2+水平,降低sCysC、Scr、Lac水平,這與其能控制血壓,抑制高血壓對病人腎臟的影響、擴張血管、改善腎臟循環等作用緊密相關。另外150例HICH病人中,觀察組AKI的發生率顯著低于對照組,且非AKI病人2個月內死亡比率顯著低于AKI病人。二元Logistic回歸分析顯示,sCysC、Scr、Lac均為HICH病人AKI發生的危險因素,Ca2+為HICH病人AKI發生的保護因素。ROC曲線分析顯示,血清sCysC、Scr、Lac、Ca2+水平對HICH病人AKI預后具有一定的價值(AUC=0.932、0.840、0.833、0.886)。結果提示,HICH病人治療期間,血清sCysC、Scr、Lac、Ca2+可能與病情相關,可用于HICH病人AKI預后的預測,且具有一定指導意義。
綜上所述,尼卡地平對HICH病人的治療效果肯定,其可降低AKI發生率,改善病人預后;且sCysC、Scr、Lac、Ca2+水平對HICH病人AKI發生具有一定的診斷價值。

