改良止血法在股動脈介入術后病人中的應用
股動脈具有粗長、筆直、穩固、搏動情況明顯且容易操作等特點,是臨床介入治療常用路徑[1]。但因為分支豐富,且股深動脈壓力高,加上股三角區位置特殊,介入治療術后壓迫止血不易[2]。傳統沙袋壓迫繃帶加壓包扎一般要求病人肢體制動、臥床時間久,病人常常難以耐受,部分病人還有尿潴留、股動脈-靜脈瘺、假性動脈瘤、繼發下肢深靜脈血栓風險形成[3]。為此,自行設計可控壓式股動脈穿刺氣囊壓迫止血器應用于股動脈介入術后病人,在舒適度、止血效果方面有較好效果。現報告如下。
1 可控壓式股動脈穿刺氣囊壓迫止血器的設計
可控壓式股動脈穿刺氣囊壓迫止血器(專利號:201820705812.x),包括止血壓板和固定在止血壓板兩端的固定帶兩部分組成,其中,在止血壓板上設有通孔,依次設有螺紋撐桿、固定板和壓迫氣囊,螺紋撐桿穿過通孔,與固定板的底面固定連接,固定板與壓迫氣囊可拆卸固定連接,在壓迫氣囊側邊設有與壓迫氣囊連通的導氣管,導氣管的外端設有通氣閥門,通過通氣閥門外側與外部打氣設備連接。見圖1。
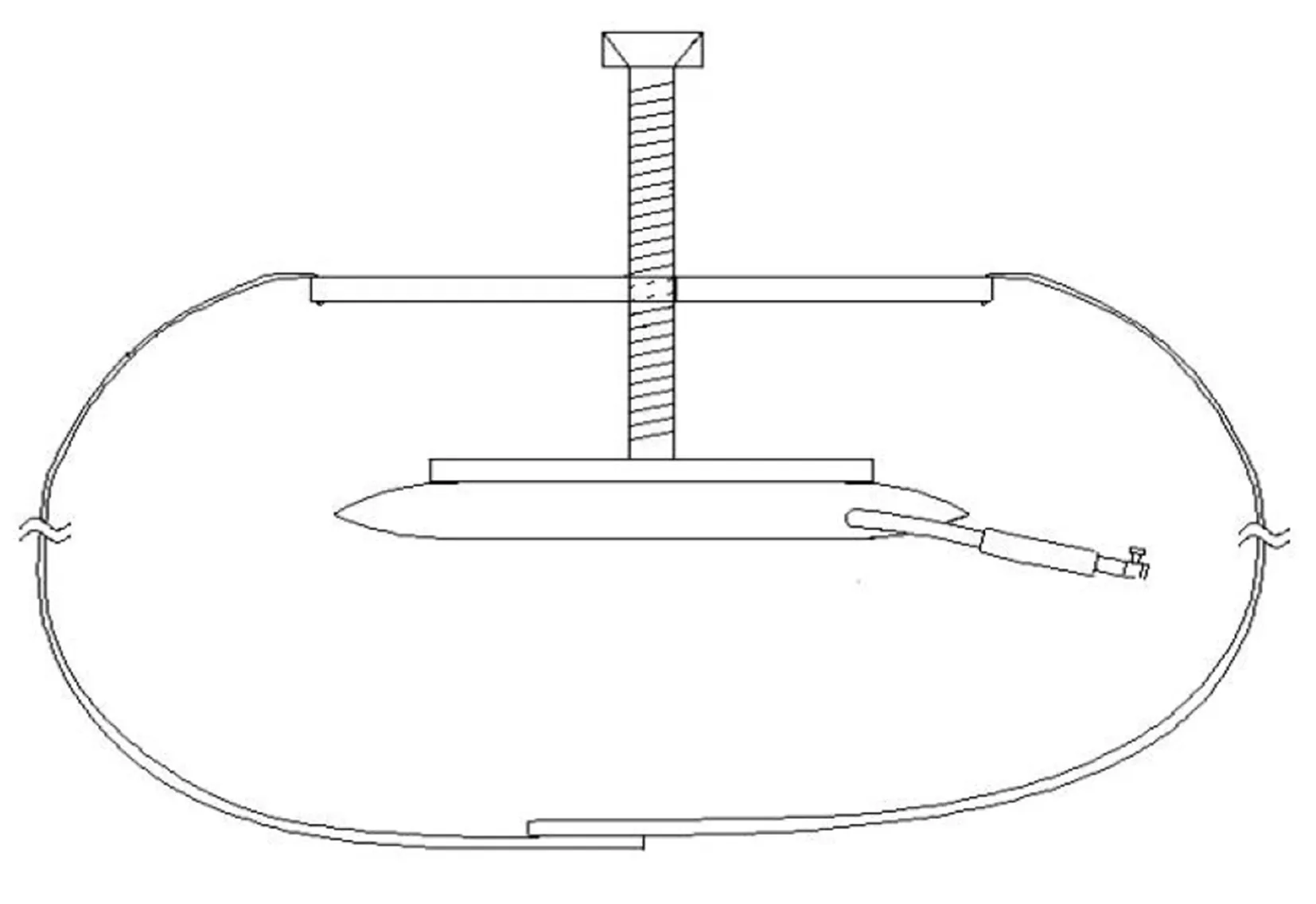
圖1 可控壓式股動脈穿刺氣囊壓迫止血器結構圖
2 臨床應用
2.1 研究對象 選擇2017年1月—2020年3月160例入住我院行經股動脈介入治療病人作為研究對象。納入標準:①經股動脈介入術的病人;②無心、肺、腎等器官病變或其他嚴重的并發癥和合并癥;③無精神疾病;④無嚴重意識及認知障礙,能清楚表達自己的感受;⑤自愿參與本次研究者。排除標準:①多次穿刺;②既往有血管并發癥;③有嚴重外周血管血栓史;④退鞘管前即有滲血者;⑤語言無法溝通者。根據隨機數字表法將160例行經股動脈介入治療病人分為對照組和觀察組各80例。對照組:男41例,女39例;年齡30~84歲;原發性肝癌行肝動脈栓塞化療術62例,肝硬化失代償期脾功能亢進行脾動脈栓塞術9例,不明原因消化道出血行數字減影血管造影(digital subtraction angiography,DSA)9例。觀察組:男42例,女38例;年齡29~85歲;原發性肝癌行肝動脈栓塞化療術61例,肝硬化失代償期脾功能亢進行脾動脈栓塞術9例,不明原因消化道出血行DSA 10例。兩組病人性別、年齡、飲酒史、吸煙史、D-二聚體、術前血小板、凝血酶原時間、活化部分凝血活酶時間(APTT)等比較,差異無統計學意義(P>0.05),具有可比性。見表1。

表1 兩組病人治療前基線情況比較
2.2 干預方法 兩組病人術前均完善各項檢查,講解介入治療過程,術中配合要領,練習床上大小便。術中常規消毒、鋪巾,采用Seldinger技術行股動脈穿刺[4],置入5F導管鞘,將導管選擇性插入目標動脈及分支進行造影,根據造影情況注入藥物、栓塞劑,進行球囊擴張或置入支架,術畢拔除導管及導管鞘,壓迫穿刺點。對照組采用沙袋壓迫繃帶加壓包扎止血,觀察組采用可控壓式股動脈穿刺氣囊壓迫止血器壓迫止血。
2.2.1 對照組 采用沙袋壓迫繃帶加壓包扎止血方法[5-6]。病人血管介入治療結束拔出鞘管后,手法按壓穿刺部位15~20 min,然后以穿刺點上方1~2 cm為中心,首先墊4~5塊無菌方紗,再以一卷繃帶壓住,之后再以彈力繃帶纏繞病人腰腿部加壓包扎固定12 h,1 kg沙袋加壓壓迫穿刺部位6~8 h,下肢伸直制動6~8 h,臥床休息24 h后下床活動。壓迫過程中若病人穿刺局部有皮下瘀斑、皮下血腫、假性動脈瘤等延長沙袋或繃帶加壓包扎壓迫止血時間,若病人出現下肢麻木、足背動脈搏動與對側相比搏動減弱,下肢皮膚濕冷 、蒼白則提前撤除沙袋或繃帶加壓包扎壓迫時間。
2.2.2 觀察組 采用改良止血法,即采用自行設計的可控壓式氣囊壓迫止血器壓迫止血。股動脈介入治療結束拔出鞘管,手法按壓穿刺部位15~20 min,將自制的壓迫止血器的壓迫氣囊基點對準穿刺部位,使用時將固定帶纏繞固定于病人的腰腿部,固定帶可根據病人的體型進行調節,通過通氣閥門向壓迫氣囊充氣,驅動螺紋撐桿將壓迫固定板作用于壓迫氣囊,使壓迫氣囊的壓力均勻作用于穿刺部位。壓迫氣囊的壓強=病人舒張壓+2.66 kPa[7]。根據醫囑壓迫止血4 h[8-9],下肢伸直制動2~4 h,臥床休息8 h后下床活動。壓迫過程中根據病人局部穿刺點的情況、足背動脈搏動情況、患肢感覺情況,患肢皮膚顏色、溫度等來增大或減少壓迫器的壓力,必要時延長壓迫止血時間、下肢制動時間及臥床時間。
2.3 觀察指標 ①臥床時間、局部壓迫時間、術肢制動時間:由責任護士記錄病人自拔除股動脈鞘管至首次下床活動的時間、首次術肢活動的時間,記錄沙袋壓迫及壓迫器壓迫的時間。②病人舒適度:解除壓迫后由責任護士發放Kolcaba舒適量表[10],包括生理、心理、精神、社會文化和環境4個維度,28個項目,得分越高表明越舒適,<56分為低度舒適,56~84分為中度舒適,>84分為高度舒適。③并發癥:股動脈介入術后48 h內觀察局部有無皮下瘀斑、皮下血腫、皮膚損傷、假性動脈瘤、下肢靜脈血栓、動靜脈瘺等局部皮膚血管并發癥的發生。皮下瘀斑:解除壓迫后局部皮膚皮下出現紅色血斑無硬結,面積大于1 cm×1 cm。皮下血腫指局部皮膚可觸及硬結2 cm×2 cm[11]。Ⅰ度皮膚損傷表現為表皮完整但有發紅;Ⅱ度皮膚損傷表現為表皮完整,但可見明顯水皰者;Ⅲ度皮膚損傷表現為可見明顯破損表皮脫落者[12]。股動脈假性動脈瘤:是股動脈壁破裂后形成的搏動性血腫,此后血腫周圍被纖維包裹而形成與動脈腔相通的搏動性腫塊[13]。下肢深靜脈血栓:血液在下肢深靜脈內不正常凝結引起的疾病,血液回流受阻,出現下肢腫脹、疼痛、功能障礙[14]。股動靜脈瘤:股動脈和股靜脈兩者之間形成通道,股動脈血液直接流入股靜脈腔,形成動靜脈瘺,表現為患肢腫脹,靜脈曲張,皮膚溫度升高,可聞及血管雜音[15]。術后護理觀察過程中若考慮病人合并股動脈假性動脈瘤、下肢深靜脈血栓、股動靜脈瘤時由介入醫生進行判斷鑒別,必要時行下肢血管彩色多普勒超聲。
3 結果

表1 兩組病人臥床時間、術肢制動時間、局部壓迫時間與舒適度比較

表2 兩組病人術后并發癥發生情況比較 例
4 討論
4.1 改良壓迫器結構科學、操作方便 我們在左兆凱[16]、梁榕[7]、張永萍[17]等自制氣囊壓迫的基礎上制作了可控壓式股動脈氣囊壓迫止血器,它是利用止血壓板兩端的固定帶將止血壓板固定在股動脈的穿刺點上方,旋轉螺紋撐桿調節固定板與止血部位的位置,使固定板與止血部位貼合并壓緊,在固定板下方還設有壓迫氣囊,利用外部打氣設備給壓迫氣囊充氣加壓,此時壓迫氣囊的自身形狀會隨著充氣加壓而發生變化,使其與皮膚的起伏更緊密的接觸,以便與止血部位更好貼合,使止血器的施壓面積更集中于止血部位,經過對壓迫氣囊充氣加壓后對止血部位形成按壓力,止血效果更好;通過通氣閥門既可以控制氣體進入壓迫氣囊增加其壓強,也可以將壓迫氣囊內氣體釋放以降低其壓強,從而實現調節止血部位的壓迫受力強度,當病人出現下肢麻木、足背動脈搏動減弱、趾端蒼白時可以減少壓迫氣囊的壓迫受力強度,當病人出現滲血或皮下出血、血腫時可以增加壓迫氣囊的壓迫受力強度,整個使用過程中通過觀察病人的穿刺部位局部情況及穿刺側下肢的末梢循環情況對壓迫氣囊中壓力進行調節,止血過程更科學、更客觀、更穩定,適應病人個體差異。相對于傳統沙袋繃帶加壓包扎相比,有效避免相對位置發生偏移,病人的行動會相對更靈活一些,輕微活動不會影響壓迫的效果,防止病人長時間臥床引起的腰酸、腰脹、腰痛,減輕了病人的心理負擔。
4.2 改良壓迫止血法能降低股動脈介入術后并發癥發生率,提高病人體位舒適度,縮短臥床時間、患肢制動時間、局部壓迫時間 本研究結果顯示,應用可控壓式股動脈氣囊壓迫止血器能降低股動脈介入術后并發癥的發生率,其中皮下瘀斑、皮下血腫、Ⅰ度皮膚損傷較傳統沙袋壓迫繃帶加壓包扎法差異有統計學意義(P<0.05),觀察組的發生率明顯少于對照組,Ⅱ度皮膚損傷、假性動脈瘤發生率比較差異無統計學意義(P>0.05),兩組病人均無Ⅲ度皮膚損傷、下肢深靜脈血栓、股動靜脈瘺發生。觀察組病人體位舒適度、臥床時間、患肢制動時間、局部壓迫時間與傳統沙袋壓迫繃帶加壓包扎法比較差異有統計學意義(P<0.05),觀察組明顯縮短了病人臥床時間、患肢制動時間、局部壓迫時間,提高了病人體位舒適度。減輕了病人因臥床時間、患肢制動時間、壓迫時間長而增加的痛苦不適感。
皮下瘀斑、皮下血腫為股動脈介入術后常見并發癥,下肢深靜脈血栓、假性動脈瘤、動靜脈瘺為股動脈介入術后嚴重并發癥[18],術后并發癥可加重病人的病情甚至危及病人的生命[19-20],亦可加重病人的家庭經濟和精神負擔。本研究結果明顯降低了皮下瘀斑、皮下血腫的發生率,無下肢深靜脈血栓、假性動脈瘤、動靜脈瘺。我們分析了觀察組病人皮下瘀斑、皮下血腫的原因,主要原因為在轉運病人過程中,病人從手術床挪至平車,從平車挪至床上時,及用固定帶纏繞病人腰背部,病人患肢用力所致及鞘管內有血栓形成,在拔鞘管時部分血栓遺留在穿刺隧道內,致血液流出不暢,后來我們將患肢制動的宣教提前至術前,纏繞壓迫器固定帶時由2名醫務人員操作,指導病人不要用力,并與介入室護士溝通共同做好病人健康宣教;介入醫生在拔出鞘管前用注射器回抽,將鞘管內血栓全部抽出,使血液流出通暢[21],經過改正后無皮下瘀斑、皮下血腫發生。對照組與觀察組Ⅱ度皮膚損傷、假性動脈瘤發生率比較差異無統計學意義,其中觀察組無Ⅱ度皮膚損傷、假性動脈瘤,對照組發生2例Ⅱ度皮膚損傷,1例假性動脈瘤,我們分析了對照組發生Ⅱ度皮膚損傷的病人,發生原因主要是繃帶加壓包扎太緊,至局部壓迫力度過大,血液循環差所致,之后我們要求醫務人員包扎處繃帶松緊度要以能插入2~3指為宜[1]。對照組發生的1例假性動脈瘤出現在撤除沙袋壓迫12 h后,原因分析為病人患肢過早屈曲活動,局部沙袋移位甚至脫落,局部壓迫位置不準確,壓迫力度不夠所致。之后我們在超聲引導下再次用可控壓式股動脈氣囊壓迫止血器局部壓迫24 h,患肢制動,臥床休息,假性動脈瘤較前縮小,但仍未消失,只能再次行介入止血術治愈假性動脈瘤。針對該例假性動脈瘤病人,我們在術前加強了病人的心理狀況的評估,對于依從性差的病人,除加強病人術后患肢制動目的、重要性的講解外,也邀請病人家屬共同對病人進行管理,術后及時協助病人變換體位,在病人感到不適時為其水平移動,待撤掉沙袋后變為側臥[22]。
5 小結
可控壓式股動脈氣囊壓迫止血器結構科學、操作方便,具有固定牢固、貼合良好、受力均勻、施壓力可控的特點。能有效降低股動脈介入治療術后病人并發癥的發生率,還提高了病人體位舒適度,縮短了病人臥床時間、患肢制動時間、局部壓迫時間,促進病人早日康復。

