妊娠高血壓綜合征與妊娠期糖尿病患者凝血功能檢測的價值探討
王冰斌 周藝燕 葉德娟
(1 廈門大學附屬第一醫院檢驗科,福建 廈門 361001;2 廈門大學附屬第一醫院輸血科,福建 廈門 361001)
妊娠高血壓綜合征與妊娠期糖尿病均是妊娠期常見疾病,二者的發病與生活方式的改變、高齡產婦的增加、機體營養過剩、運動減少等密切相關。妊娠期糖尿病病理表現為妊娠期出現的糖代謝異常,既往無糖尿病病史,可引起患者凝血功能變化和血管內皮損傷,可導致靜脈血栓形成,可引發血栓性疾病,甚至危及生命[1]。同時,妊娠期糖尿病易發生流產、早產、妊娠期高血壓,巨大胎兒等,對母嬰均有巨大危害。妊娠期高血壓綜合征也是妊娠期特有的疾病,病理表現為全身小動脈痙攣,可激活體內血小板和凝血因子,使血液處于高凝狀態,導致血栓形成率明顯高于正常妊娠[2]。同時可損傷患者的全身器官功能,降低胎盤功能,限制胎兒生長,甚至造成不良妊娠結局[3]。因此,妊娠高血壓綜合征與妊娠期糖尿病患者均可發生凝血功能異常,不僅升高了血栓形成風險,而且影響產后恢復,需要臨床在妊娠期間不同階段密切監測凝血功能,提高對凝血指標的監控和干預,保障母嬰孕期安全[4]。本研究進一步分析妊娠高血壓綜合征與妊娠期糖尿病患者凝血功能檢測的價值,報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2020年4月至2021年4月在我院產科治療的40例妊娠高血壓綜合征患者、40例妊娠期糖尿病患者的臨床資料。A組為40例妊娠高血壓綜合征患者,年齡24~38歲,平均年齡(30.70±4.10)歲;B組為40例妊娠期糖尿病患者,年齡23~39歲,平均年齡(30.50±4.50)歲;將同期40例健康孕婦作為C組,年齡23~37歲,平均年齡(30.30±4.40)歲;將同期40例健康體檢非妊娠者作為空白對照組,年齡22~38歲,平均年齡(30.60±4.70)歲;納入標準:①所有A組、B組患者均符合《婦產科學》[5]中妊娠高血壓綜合征、妊娠期糖尿病診斷標準。②妊娠期糖尿病經口服葡萄糖耐量試驗確診,空腹血糖(FPB)>6.1 mmol/L,1 h血糖≥9.0 mmol/L,2 h血糖>7.8 mmol/L,任何一項指標超標即可確診。③妊娠期高血壓綜合征以首次發現間隔4 h行2次血壓檢查收縮壓和(或)舒張壓>140/90 mm Hg。④A、B、C組孕婦均在我院產科建卡,能定期來院產檢,既往身體健康,無高血壓、糖尿病病史;排除標準:既往有糖尿病、高血壓病史,合并妊娠期肝內膽汁淤積癥,既往合并血液系統疾病,近期服用過影響凝血、纖溶活性的藥物,需要行保胎治療等;對比四組的一般資料無明顯差異,具有可比性。
1.2 方法 分別于孕早期(8~12周)、孕中期(20~27周)、孕晚期(30周)、產褥期(產后3 d)檢測凝血功能指標,抽取空腹靜脈血3 mL,置入抗凝管中,抗凝劑為0.109 mol/L枸櫞酸鈉,將采集的血液標本與抗凝劑充分混勻,血液與抗凝劑的比例為9∶1,進行離心處理,轉速3 000 r/min,時間10 min,采用STA-R Evolution血凝分析儀(法國Stago公司)及配套定標品、質控品和試劑,嚴格按照說明書執行操作[6];檢測血漿凝血酶原時間(PT)、凝血酶時間(TT)、活化部分凝血活酶時間(APTT)、纖維蛋白原(FIB),D-二聚體(D-D),TT、APTT、PT、FIB 均采用凝固法,D-D 采用免疫比濁法。
1.3 觀察指標 記錄孕早期、孕中期、孕晚期凝血功能指標變化,包括TT、APTT、PT、FIB、D-D。
1.4 統計學方法 用SPSS21.0統計學軟件,均數±標準差()表示計量資料,行F檢驗,有統計學差異為P<0.05。
2 結果
2.1 四組孕早期凝血功能指標比較 B組TT明顯短于A組、C組、空白對照組(P<0.05),但四組APTT、PT、FIB、D-D水平相比無明顯差異(P>0.05)。見表1。
表1 四組孕早期凝血功能指標比較()
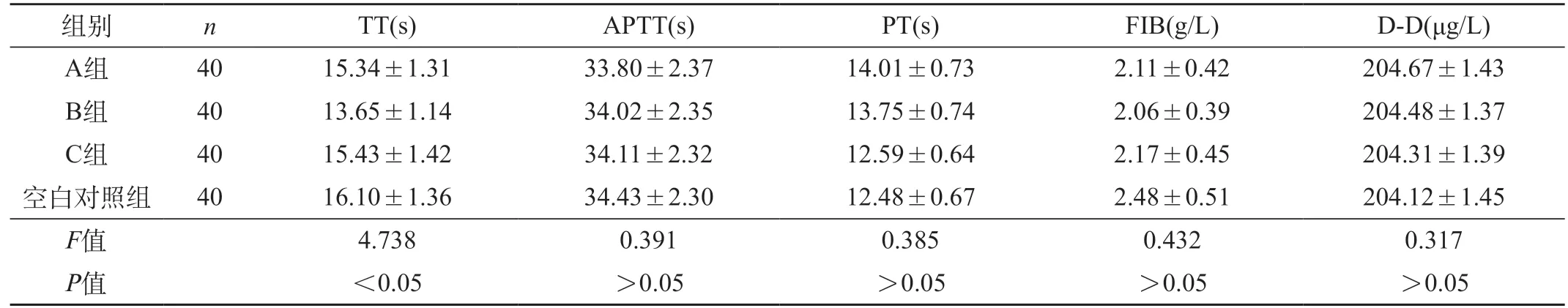
表1 四組孕早期凝血功能指標比較()
2.2 四組孕中期凝血功能指標比較 A組、B組TT、APTT、PT明顯短于C組、空白對照組,FIB、D-D水平明顯高于C組、空白對照組(P<0.05),而A組和B組的TT、APTT、PT、FIB、D-D相比無明顯差異(P>0.05)。見表2。
表2 四組孕中期凝血功能指標比較()
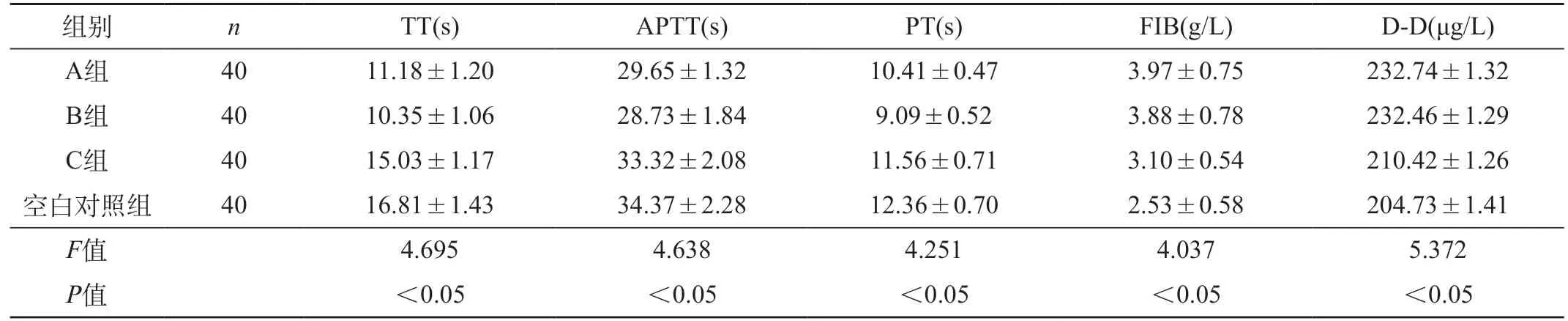
表2 四組孕中期凝血功能指標比較()
2.3 四組孕晚期凝血功能指標比較 A組、B組、C組的TT、APTT、PT明顯短于空白對照組,FIB、D-D水平明顯高于空白對照組,且A組、B組TT、APTT、PT明顯短C組,FIB、D-D水平明顯高于C組(P<0.05),但A組和B組之間TT、APTT、PT、FIB相比無明顯差異(P>0.05),A組D-D水平明顯高于B組(P<0.05)。見表3。2.4 四組產褥期凝血功能指標比較 A組、B組的TT、APTT、PT仍短于C組、空白對照組,FIB、D-D水平明顯高于C組、空白對照組(P<0.05),且A組與B組之間TT、APTT、PT、FIB、D-D相比無明顯差異(P>0.05)。見表4。
表3 四組孕晚期凝血功能指標比較()
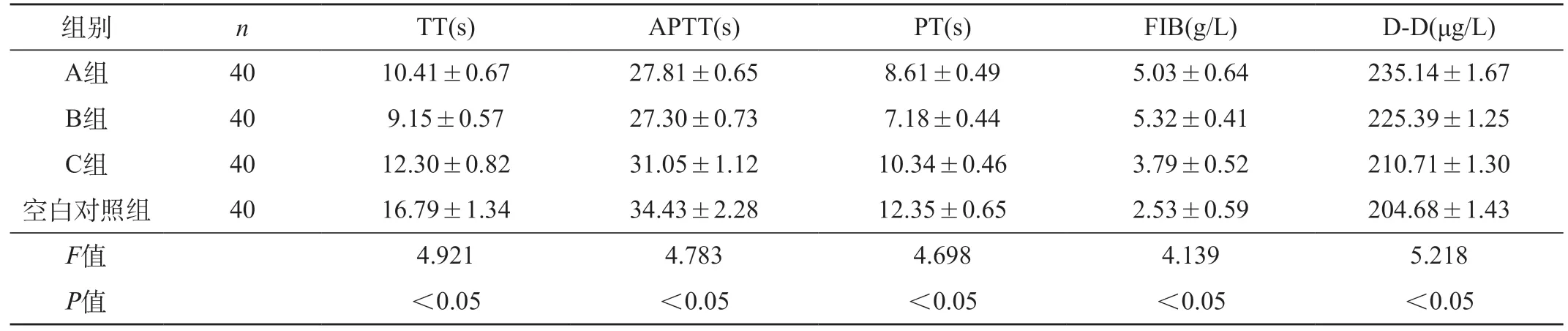
表3 四組孕晚期凝血功能指標比較()
表4 四組產褥期凝血功能指標比較()

表4 四組產褥期凝血功能指標比較()
3 討 論
妊娠是一個女性正常的生理過程,妊娠期間機體會發生一系列生理及病理改變,機體激素水平發生明顯變化,雌、孕激素水平持續升高,血容量逐漸增加,凝血功能也隨著發生改變[7]。臨床研究顯示,健康孕婦的血液凝聚狀態明顯高于健康非妊娠者,凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅸ、Ⅹ增加,而Ⅵ、Ⅷ因子降低,可伴有血小板輕度降低[8]。
妊娠期糖尿病與妊娠期進食過多、體質量增加過快、相對活動減少等有關。至妊娠中晚期,孕婦羊水不斷增加,可加重循環負擔,繼發妊娠高血壓綜合征。由于機體處于高血糖狀態,可損傷血管內皮及抗凝系統,激活凝血系統,升高血液凝固性,增加血栓形成風險[9]。妊娠高血壓綜合征多在妊娠24周后發病,表現為全身小動脈痙攣、全身組織器官供血減少,不僅可損傷孕婦組織器官功能、影響胎盤供血,還可破壞機體凝血與抗凝系統平衡,改變纖溶系統,引發血液高凝狀態,增加血栓發病率[10]。因此,隨著孕周的增加,胎兒不斷發育,母體會出現纖溶系統與凝血功能改變,但妊娠期糖尿病和妊娠高血壓綜合征會加重纖溶系統與凝血功能改變,造成血液處于高凝狀態,血栓發生率明顯升高,直接影響產婦和胎兒預后[11]。
凝血功能指標能直接反映機體凝血功能,有助于指導醫師正確評估產婦凝血功能,提高對血栓的預防至治療效果。FIB與血栓形成密切相關,也是重要的凝血蛋白,其含量與凝血狀態呈正相關,含量升高提示機體處于高凝狀態,血栓風險增加,反之則出血風險升高[12]。D-D是FIB經活化因子交聯后被纖溶酶水解而來的一種物質,是反映纖溶功能的重要指標,直接反映機體凝血及纖溶功能[13]。APTT、PT可反映機體內源性和外源性凝血功能,二者升高說明機體存在出血風險,下降則提示體內處高凝狀態[14]。本研究中,C組在孕中期至孕晚期TT、APTT、PT逐漸縮短,而FIB、D-D逐漸升高。說明孕期凝血功能變化是一個正常生理過程,隨著孕周的增加,血液凝固性逐漸升高,但發生高凝狀態的概率較小。而對妊娠期糖尿病和娠高血壓綜合征患者來說,在孕中晚期A組和B組的APTT、PT明顯縮短,FIB、D-D水平明顯升高。說明妊娠期糖尿病和娠高血壓綜合征患者存在凝血及纖溶功能異常,血液處于高凝狀態,更易形成血栓。在產褥期,A組和B組APTT、PT仍較短,而FIB、D-D水平仍偏高。說明妊娠期糖尿病和娠高血壓綜合征在產后機體纖溶系統及凝血功能并不能快速恢復正常,而隨著機體生理功能的逐漸恢復,纖溶系統及凝血功能可逐步恢復正常[15]。B組在孕早期TT明顯短于A組。這可能與血糖升高可下調部分抗凝物質,降低FIB的溶解有關。
綜上所述,妊娠高血壓綜合征與妊娠期糖尿病孕期凝血功能處于動態變化,隨著孕周的增加,血液逐漸發生高凝狀態,血栓形成風險較高,需引起臨床的重視并采取針對性防治措施,以保障母嬰健康。

