急診快捷護理流程對急性腦卒中患者的急診搶救價值
張蘇丹
(大連市中心醫院,遼寧 大連 116033)
臨床中將因多種因素影響,致使個體腦部動脈發生急劇擴張、收縮影響腦部血液正常流動,或是腦血管破裂導致腦組織缺血缺氧誘發的腦血管疾病稱之為急性腦卒中[1]。疾病屬于急性腦血管疾病中情況較為危急的重癥疾病。現階段臨床發生率較高,發病突然、進展快且影響大,具有較高的致死率和致殘率。急性腦卒中發生后最佳治療時間為發生后的6~8 h,缺血性卒中則要求在發病的3~6 h得到有效救治,否則會導致腦細胞大量凋亡,會導致患者死亡或是治療后發生嚴重殘疾。在急診急救過程中,臨床需要根據患者情況科學合理的對急診護理流程進行設定,建立迅速且有效的急救護理流程,能夠提升工作有效性,確保贏得寶貴的黃金搶救時間,從而提升急救效果,能夠盡量改善患者預后[2]。本次研究中,對本院急診收治的急性腦卒中患者搶救過程中實施急診快捷護理流程獲得滿意效果。現將護理流程具體措施及研究結論做如下報道。
1 資料與方法
1.1 一般資料 本次研究納入的60例急性腦卒中患者,均為本院急診收治并接受搶救治療,入組對象篩選時間為2019年11月至2020年12月,依據收集階段實施護理流程不同進行分組。納入對象均入院后確診為急性腦卒中患者,臨床資料完整,入院檢查確定心肺功能正常,患者家屬對研究知情;排除嚴重感染患者、存在器質性病變患者、合并傳染性疾病患者、合并惡性腫瘤患者、凝血功能異常患者。對照組男、女分別為18例、12例,年齡43~65歲,平均(55.73±2.52)歲。觀察組男、女患者分別為17例、13例,年齡45~68歲,平均(55.06±2.63)歲。兩組比較基線資料具有同質性,可進行對照對比(P>0.05)。
1.2 方法 對照組實施常規護理流程:急診科室各項工作嚴格按照醫院規定開展,要求患者急診入院后,專業人員進行接診,協助患者辦理相關手續,通知急診醫師進行急救,護理人員及時建立靜脈通道并遵醫囑及時抽取血液樣本進行關鍵指標檢查,規范開展急救治療。治療階段內建立心電監護,護理人員密切關注患者生命體征變化,動態監測患者瞳孔及意識變化等,存在異常及時告知醫師。觀察組實施急診快捷護理流程,具體方法為:①院前護理:急診中心接到120報警電話后,及時根據具體情況合理安排急救團隊,詳細記錄患者詳細地址及報警人聯系方式;隨車護理人員撥打電話了解患者具體情況,包括疾病情況、既往病史、患者目前情況等,便于早期判斷患者情況制訂護理方案,根據情況對照護人員進行指導,能夠在醫護人員到達前實施合理救治并告知注意事項;到達后將患者小心轉移到救護車中,利用車內設備監測患者生命體征指標,準確評估患者情況,并將詳細治療傳送給院內急診科室,便于急診醫師及時了解患者情況,制定搶救措施并做好搶救準備;途中及時合理地建立靜脈通道、面罩吸氧,給予藥物或是進行必要急救,控制疾病進一步發展或是惡化;隨時和院內保持聯系,及時告知位置,入院后第一時間將患者由綠色通道送入急診接受救治。②院內檢查及評估病情:患者轉送到急診科室后,及時進行病情檢查,觀察記錄意識、呼吸、血壓、肢體運動反應和語言反應、口唇顏色,詢問患者癥狀及嚴重程度,詢問家族病史、過敏史以及用藥史等情況,綜合考慮評估患者疾病情況,準確評價疾病風險等級,根據情況通知相關科室進行會診,要求病情評估在5~10 min內完成。③入院后,護理人員根據流程開展工作,明確人員職責,提升工作積極性,完成本職工作后需協助他人工作提高工作效率;在護理人員詢問患者情況和病史同時,其他成員建立心電監護,進行心電圖檢查,確認靜脈通道可用,協助完成必要的CT等輔助檢查,要求相關檢查在20 min內完成;及時獲取檢查結果后由主治醫師進行病情評估并制訂搶救方案;明顯手術指征患者及時通知手術室做好準備,護理人員30 min內做好術前準備工作,護理人員協助家屬辦理入院手續,安全轉送及時接受專科治療。④手術完成后,明確告知注意事項,和住院醫師進行有效交接,告知用藥和治療情況。
1.3 指標觀察 匯總觀察指標包括[3]:①接診到確診以及確診到專業治療所需時間,計算平均值并進行組間對比。②并發癥發生情況,包括肺部感染、深靜脈血栓、尿路感染。③依據CSS量表評估患者神經功能,總計45分,分值越低表明神經缺損越小;依據簡易版運動功能量表(FMA)評價患者肢體活動能力,總計66分,分值越低表明運動障礙越強。④預后指標,包括死亡及殘疾情況。
1.4 統計學分析 研究數據輸入SPSS22.0分析,計數資料用[n(%)]表示χ2檢驗,計量資料用()表示t檢驗,P<0.05提示差異具有統計學意義。
2 結果
2.1 兩組急救指標組間對比 對照組接診到確診以及確診到專業治療所需時間均長于觀察組,差異均呈統計學意義(P<0.05)。見表1。
表1 兩組急救指標組間對比(min,)
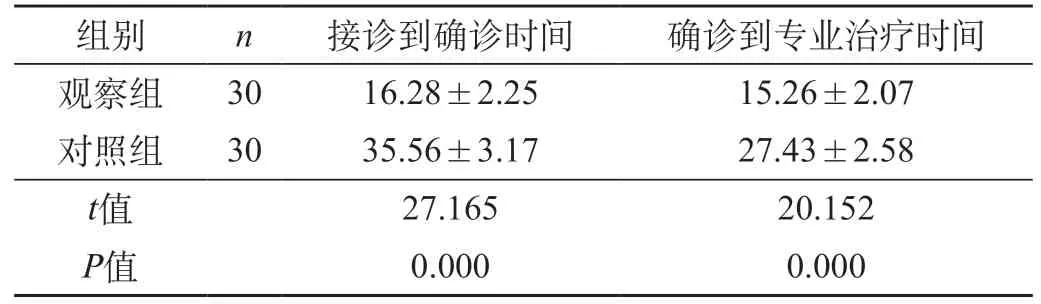
表1 兩組急救指標組間對比(min,)
2.2 兩組患者神經功能及運動功能評分比較 對照組患者急救后CSS評分高于觀察組,FMA評分低于觀察組,差異均呈統計學意義(P<0.05)。見表2。
表2 兩組患者神經功能及運動功能評分比較(分,)

表2 兩組患者神經功能及運動功能評分比較(分,)
2.3 兩組并發癥及預后情況對比 對照組患者并發癥發生率高于觀察組,患者病死率及殘疾率均高于觀察組,差異均呈統計學意義(P<0.05)。見表3。
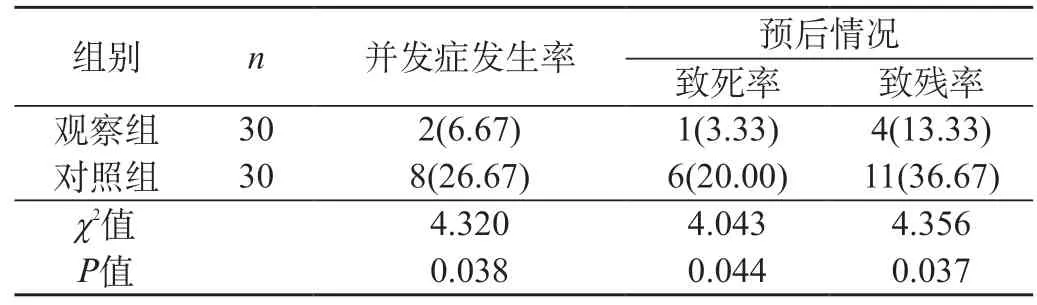
表3 兩組并發癥及預后情況對比[n(%)]
3 討 論
急性腦卒中屬于臨床中發生率較高的腦血管疾病,疾病具有發病率、致死率、致殘率三高特點,疾病情況嚴重且進展較快,主要致病原因為多種因素導致腦內動脈狹窄、阻塞或是破裂,影響腦部血液流動誘發血液性循環障礙[4]。疾病發生后患者腦干和下丘腦會存在病變,大多伴有自主神經功能紊亂癥狀,會導致迷走神經興奮度嚴重降低,繼而引發副交感神經和交感平衡神經失衡,且會對患者心功能產生不利影響。疾病發生后臨床表現包括:惡心嘔吐、面部潮紅、伴汗、體溫升高、呼吸異常,嚴重時甚至會誘發應激性潰瘍和心功能改變,嚴重威脅患者健康及生命安全[5]。現階段,隨著醫療技術、急救技術的進步和發展,發病患者急救成功率顯著提升,但是絕大部分患者預后情況并不理想,約有70%患者會存在不同程度后遺癥,包括肢體及運動功能障礙、語言障礙、意識障礙等,社會和家庭需要承擔沉重的經濟負擔和照護壓力[6]。對疾病臨床急救流程和急救效果進行分析結果顯示,急性腦卒中患者能夠盡早明確疾病情況,盡量在時間窗內接受科學且有效的治療,有助于提升治療有效性,挽救患者生命同時改善預后情況,降低后遺癥發生率及殘疾率,盡量恢復急救成功者生活自理能力,為社會和家庭減輕負擔。
本次研究中,觀察組收集階段急診科室推行急診快捷護理流程,接到急救電話后盡快派出急救團隊,及時了解患者情況后制訂護理計劃,同時給予患者家屬合理指導;到達目的地后準確評估患者情況,給予有效處理和救治,及時建立靜脈通路,同時和院內聯系匯報患者詳細情況,便于做好搶救預案和完善準備;到達醫院后要求5~10 min內進行病情判斷,20 min內完成各項輔助檢查,具體包括血常規、心電圖檢查、頭顱CT或是MRI檢查等,加急獲得檢查結果,獲得所有資料后醫師迅速評價疾病情況制訂救治方案,同時告知患者家屬,獲得同意后開展急救,將確診到接受專業治療時間控制在40 min內,其間需要嚴密檢測患者生命體征,由專業人員進行必要護理,給氧、機械通氣等,務必轉移轉運安全,攜帶必要物品和急救設備[7];具備手術指征患者提前要求手術室做好準備,護理人員對患者進行術前皮試、插管、用藥、備皮、消毒、抽血等準備,安全將患者送入手術室,確保患者在卒中時間窗內接受救治,提升救治有效率,有助于保證治療效果并改善預后情況。
結果顯示,對照組接診到確診以及確診到專業治療所需時間(35.56±3.17)min、(27.43±2.58)min均長于觀察組(16.28±2.25)min、(15.26±2.078)min;急救觀察組CSS評分、FMA評分(20.87±3.15)分、(40.25±6.31)分均優于觀對照組(26.30±4.51)分、(34.45±6.11)分;觀察組并發癥發生率、致死率及致殘率分別為6.67%、3.33%、13.33%均低于對照組26.67%、20.00%、36.67%,組間對比差異顯著(P<0.05)。表明急性腦卒中在急診急救過程中實施急診快速護理流程,對急診急救相關護理工作進行優化,提升工作有效性及效率,通過院前指導,救護車內實施院前急救,將患者資料及時告知院內做好搶救準備,抵達醫院后經由綠色通道及時將患者送入急救中心,便于護理人員協助醫師迅速完成疾病初步判定、輔助檢查等步驟,可縮短接診到確診時間[8]。同時要求醫師在規定時間內準確判斷病情后及時制訂搶救方案,手術患者做好手術準備并通知手術室隨時待命,可縮短確診到專業治療所需時間,確保患者在最佳搶救時間內接受治療[9]。急診快捷護理針對性、專業性及時效性理想,重視提升人員專業程度,急救意識和團隊協作能力,可降低患者相關并發癥發生情況,為治療奠定良好基礎,有助于提升急救效率,從而挽救患者生命,有效且及時的實施各項治療,能夠控制疾病進展,降低疾病不利影響,從而降低神經缺損程度,改善預后情況,盡量恢復患者肢體活動能力,控制后遺癥發生或是降低后遺癥嚴重程度,避免患者急救成功后遺留嚴重殘疾[10]。
綜上所述,急性腦卒中急診救治中實施急診快捷護理流程,可提升工作時效性,可確保患者盡快得到有效救治,控制相關并發癥的發生,獲得最佳治療效果,降低致殘率,改善預后情況。

