食管鱗癌新輔助化療前后淋巴結(jié)CT表現(xiàn)及其預(yù)測術(shù)后pN分期的價值
遲永堃,李曉婷,陳 穎,王之龍,孫應(yīng)實
(北京大學(xué)腫瘤醫(yī)院暨北京市腫瘤防治研究所醫(yī)學(xué)影像科 惡性腫瘤發(fā)病機制及轉(zhuǎn)化研究教育部重點實驗室,北京 100142)
食管癌是全球常見惡性腫瘤,死亡率居腫瘤死亡率的第6位[1]。我國是食管癌高發(fā)國家,鱗癌比例明顯高于腺癌及其他類型。近年來,隨著新輔助化學(xué)治療(neoadjuvant chemotherapy,NACT)及放射化學(xué)治療(放化療)的開展,食管癌術(shù)前降期得以實現(xiàn),改善了患者預(yù)后[2-4]。淋巴結(jié)轉(zhuǎn)移與否是食管癌患者重要預(yù)后因素,NACT后淋巴結(jié)大小及數(shù)目等發(fā)生改變,影響術(shù)后病理分期。CT是評價治療前食管癌分期及治療療效的重要臨床手段。第7版腫瘤TNM分期系統(tǒng)[5]的提出使食管癌淋巴結(jié)數(shù)目成為研究焦點,分析食管癌淋巴結(jié)轉(zhuǎn)移的影像學(xué)特征有助于提高預(yù)測術(shù)后pN分期的準(zhǔn)確性[6-7]。本研究觀察食管鱗癌NACT前后淋巴結(jié)CT表現(xiàn)及其預(yù)測術(shù)后pN分期的效能。
1 資料與方法
1.1 一般資料 回顧性分析2006年1月—2011年12月124例經(jīng)胃鏡活檢病理確診食管鱗癌并接受NACT患者,男95例,女29例,年齡42~75歲,中位年齡58歲;NACT前T1~2期16例,T3期51例,T4期57例;N0期13例,N1期64例,N2期36例,N3期11例;根據(jù)美國癌癥聯(lián)合委員會第7版腫瘤病理分期標(biāo)準(zhǔn),術(shù)后病理pN分期pN0期75例,pN1期21例,pN2期16例,pN3期12例。納入標(biāo)準(zhǔn):①根據(jù)NACT前內(nèi)鏡超聲及胸部增強CT,TNM分期為T1bN+或T2~T4a N0~N+期,未發(fā)現(xiàn)遠(yuǎn)處轉(zhuǎn)移,且未合并引起淋巴結(jié)腫大的其他疾病;②于2個周期紫杉醇和順鉑方案NACT(每周期21天)后接受胸部增強CT評估療效;③于NACT結(jié)束1~2周后接受根治性胸腹兩切口或頸胸腹三切口食管鱗癌切除術(shù)+區(qū)域淋巴結(jié)清掃術(shù)。
1.2 儀器與方法 采用GE Lightspeed VCT 64排螺旋CT儀行胸部掃描,掃描范圍自胸廓入口至肺底,球管電壓120~140 kV,管電流300 mAs,準(zhǔn)直器寬度1.25 mm,螺距1.5∶1;完成平掃后以3 ml/s流率經(jīng)肘靜脈團(tuán)注非離子型碘對比劑碘普羅胺(300 mgI/ml)100 ml,延遲55 s行增強掃描。掃描結(jié)束后重建層厚5 mm圖像,并行多平面重建,獲得冠狀位及矢狀位圖像。
1.3 圖像分析 由2名具有8年以上胸部影像學(xué)診斷經(jīng)驗的主治醫(yī)師獨立閱片,測量CT所示全部淋巴結(jié)的長/短徑,取其平均值進(jìn)行分析;對融合淋巴結(jié)測量其整體大小,根據(jù)增強圖像及多平面重建圖像明確淋巴結(jié)邊界,與周圍結(jié)構(gòu)進(jìn)行區(qū)分。記錄淋巴結(jié)總數(shù)、最大淋巴結(jié)長/短徑、長/短徑均值及長/短徑變異系數(shù)(coefficient of variance,CV)等,CV=(直徑標(biāo)準(zhǔn)差/直徑平均值)×100%。
1.4 統(tǒng)計學(xué)分析 采用SPSS 16.0統(tǒng)計分析軟件。計量資料以中位數(shù)(上下四分位數(shù))表示。以Wilcoxon配對秩和檢驗NACT前后淋巴結(jié)相關(guān)參數(shù)變化,并繪制不同大小淋巴結(jié)所占比例分布圖,觀察其變化規(guī)律。以術(shù)后病理為標(biāo)準(zhǔn),針對不同徑線淋巴結(jié)選取截斷點,應(yīng)用受試者工作特征(receiver operating characteristic,ROC)曲線評價陽性淋巴結(jié)數(shù)目預(yù)測食管鱗癌術(shù)后pN分期的效能。P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
124例中,115例(115/124,92.74%)NACT后淋巴結(jié)總數(shù)無變化或減少,9例淋巴結(jié)數(shù)目增多(9/124,7.26%);117例(117/124,94.35%)淋巴結(jié)縮小或不變(圖1),7例(7/124,5.65%)淋巴結(jié)略增大;全部淋巴結(jié)長徑均值中位數(shù)由NACT前的11.38 mm下降至其后的9.73 mm(P<0.01),短徑均值中位數(shù)由7.50 mm降至6.19 mm(P<0.01);最大淋巴結(jié)長、短徑均明顯下降(P均<0.01);而NACT前后淋巴結(jié)長、短徑的CV差異均無統(tǒng)計學(xué)意義(P均>0.05);見表1。

圖1 患者男,52歲,食管癌 A、B.NACT前(A)及后(B)CT圖示隆突下(短箭)及食管旁(長箭)淋巴結(jié)經(jīng)治療后縮小,術(shù)后病理分期為pN0

表1 NACT前后124例食管鱗癌患者淋巴結(jié)相關(guān)參數(shù)比較[中位數(shù)(上下四分位數(shù))]
NACT前后不同大小淋巴結(jié)比例分布圖顯示,以長徑為標(biāo)準(zhǔn),NACT后直徑≥9 mm淋巴結(jié)比例降低,而直徑<9 mm淋巴結(jié)比例上升;以短徑為標(biāo)準(zhǔn),NACT后直徑≥9 mm淋巴結(jié)比例降低,而直徑≤5 mm淋巴結(jié)比例上升,見圖2。
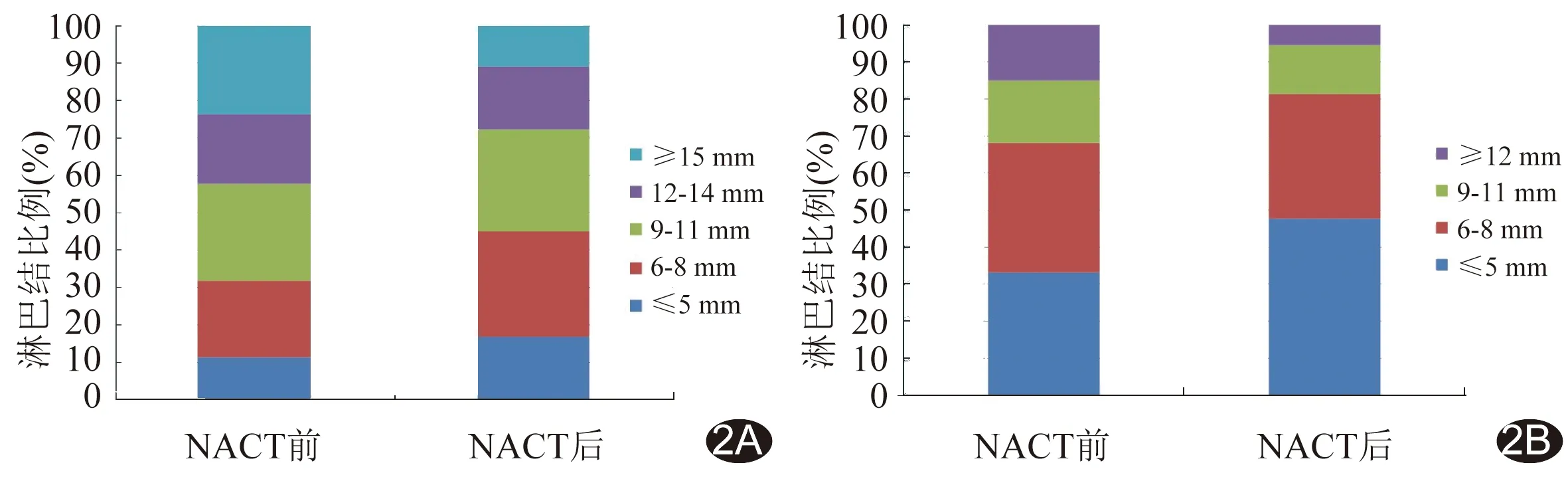
圖2 NACT前后124例食管鱗癌患者不同大小淋巴結(jié)比例分布圖
分別以5 mm、8 mm、10 mm及12 mm為NACT前后不同大小淋巴結(jié)的截斷值,行ROC曲線分析,以長、短徑大于該值的淋巴結(jié)為陽性,觀察陽性淋巴結(jié)數(shù)目預(yù)測食管癌術(shù)后pN分期的價值,結(jié)果顯示以NACT前淋巴結(jié)長徑>8 mm及短徑>5 mm為標(biāo)準(zhǔn)預(yù)測食管癌術(shù)后pN分期的曲線下面積(area under the curve,AUC)最高,均為0.71,見表2。
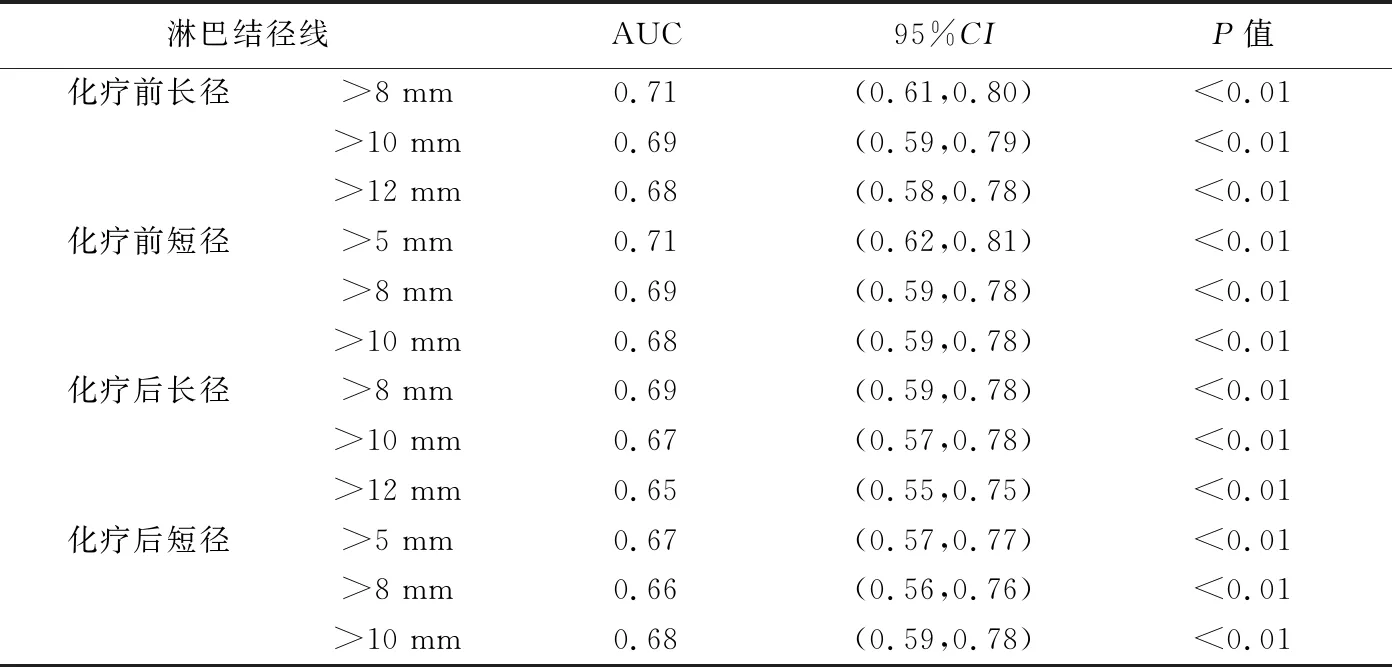
表2 根據(jù)NACT前后不同徑線標(biāo)準(zhǔn)判斷陽性淋巴結(jié)數(shù)目預(yù)測124例食管鱗癌術(shù)后pN分期的ROC曲線分析結(jié)果
3 討論
有無淋巴結(jié)轉(zhuǎn)移是食管癌重要預(yù)后因素之一。胸部增強CT為NACT前后評價淋巴結(jié)的常規(guī)影像學(xué)檢查方式[5]。本研究應(yīng)用多排螺旋CT對食管鱗癌患者行基線檢查及評估療效,結(jié)果顯示NACT后淋巴結(jié)長、短徑均縮小,分布無明顯變化,且NACT前后長、短徑的CV差異均無統(tǒng)計學(xué)意義,提示化療藥物對不同大小淋巴結(jié)均存在一定作用,較小淋巴結(jié)亦可能存在轉(zhuǎn)移,或化療藥物可使非轉(zhuǎn)移性淋巴結(jié)縮小。本組NACT后淋巴結(jié)數(shù)目無明顯減少,在少數(shù)患者[9例(9/124,7.26%)]反而增多,主要原因可能在于治療前呈融合狀態(tài)的淋巴結(jié)于NACT后縮小,并分散為數(shù)個較小的淋巴結(jié)。
化學(xué)治療前食管癌淋巴結(jié)CT特征與患者預(yù)后存在相關(guān)性[8]。既往CT研究[5-7]對于食管癌轉(zhuǎn)移淋巴結(jié)的診斷標(biāo)準(zhǔn)不盡相同。新版TNM分期以陽性淋巴結(jié)數(shù)目為術(shù)后N分期依據(jù)[5]。本研究于NACT前后對不同大小淋巴結(jié)以不同徑線為判斷陽性的截斷點,采用ROC曲線分析陽性淋巴結(jié)數(shù)目預(yù)測食管鱗癌術(shù)后pN分期的效能,發(fā)現(xiàn)以NACT前淋巴結(jié)長徑>8 mm及短徑>5 mm為標(biāo)準(zhǔn)判斷陽性淋巴結(jié)數(shù)目預(yù)測食管鱗癌術(shù)后pN分期的AUC均達(dá)0.71,而以NACT后不同淋巴結(jié)徑線判斷陽性淋巴結(jié)數(shù)目進(jìn)行預(yù)測的AUC均<0.70;且以徑線>5 mm為標(biāo)準(zhǔn)時存在測量誤差問題,在實際工作中難以操作。
既往研究[8]多注重食管癌N分期與預(yù)后的關(guān)系。NACT后pN分期為N0的食管癌患者治療前后CT所見淋巴結(jié)狀態(tài)不同,以之預(yù)測預(yù)后所得結(jié)果亦存在差異[9],表明NACT后N分期用于預(yù)測預(yù)后存在一定局限性;對此類患者,分析其術(shù)前淋巴結(jié)CT特征可為評估預(yù)后提供更多依據(jù)。采用螺旋CT多平面重建技術(shù),以淋巴結(jié)多平面短徑及短徑/長徑比值為診斷食管癌淋巴結(jié)轉(zhuǎn)移的標(biāo)準(zhǔn),其AUC達(dá)0.93[10]。食管能譜CT、MRI及影像組學(xué)等新方法對淋巴結(jié)轉(zhuǎn)移的診斷效能雖有所差別[11-13],但均為影像學(xué)評估食管癌淋巴結(jié)轉(zhuǎn)移提供了新思路和方法。
綜上所述,NACT前后食管鱗癌淋巴結(jié)CT表現(xiàn)存在一定差異,針對不同徑線淋巴結(jié)采用相應(yīng)標(biāo)準(zhǔn)判斷的陽性淋巴結(jié)數(shù)目有助于預(yù)測術(shù)后pN分期。

